Le syndrome de fibromyalgie (FMS) est une affection courante caractérisée par une douleur persistante et généralisée associée à la fatigue, aux troubles du sommeil, à une altération des fonctions cognitives et physiques et à une détresse psychologique. Dans la Classification internationale des maladies (CDC), le syndrome de la fibromyalgie est classé comme douleur primaire chronique (ICD11).
Le FMS (MG30.01) porte de nombreux noms tels que fibrosite ou fibromyosite. Cependant, il est désormais admis que ces termes sont inappropriés et impliquent à tort l’inflammation musculaire comme la principale cause de la douleur. Bien que son étiologie soit encore inconnue, les progrès de la recherche ont montré qu’elle est probablement due à des altérations du traitement de la douleur au sein du système nerveux.
Le diagnostic du syndrome de fibromyalgie (FMS) peut être difficile car il n’existe aucune investigation en laboratoire pour confirmer sa présence. Les symptômes sont fluctuants et peuvent ne pas correspondre facilement aux catégories diagnostiques médicales établies. Il existe donc un besoin fondamental de soutenir les médecins intéressés par la prise en charge de cette pathologie.
| Champ d’application |
Le guide a été adapté pour informer les médecins et les patients, autour d’une rencontre diagnostique entre médecins cliniciens et chirurgiens spécialistes. L’objectif est de fournir une aide pour guider les cliniciens vers un diagnostic amélioré et rapide et une prise en charge précoce.
| Consultation diagnostic FMS |
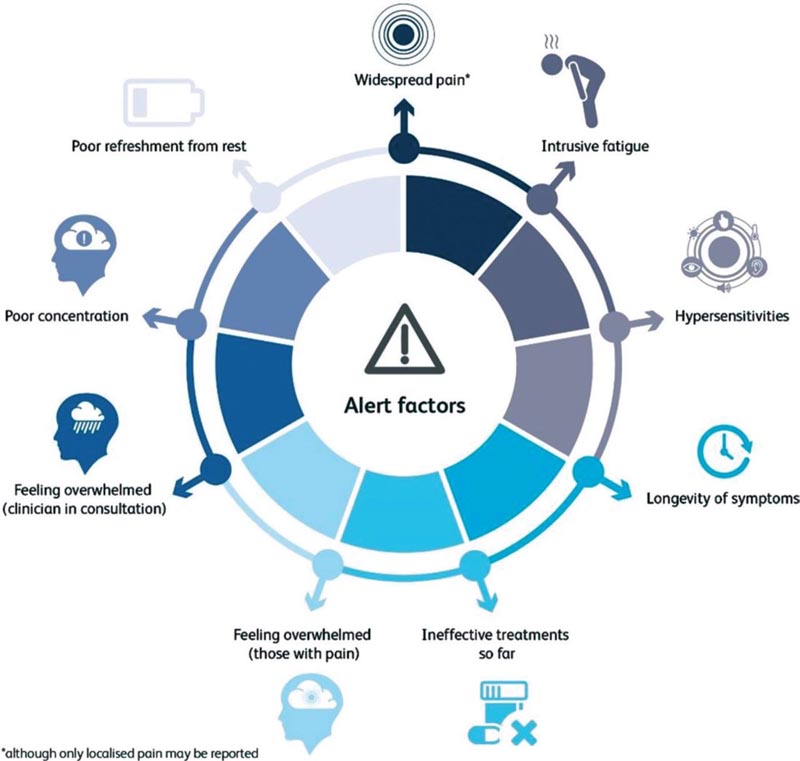
Lors de l’examen d’un patient, la découverte de certaines caractéristiques peut conduire à la nécessité d’évaluer formellement le FMS.
> Douleur généralisée : douleur dans plusieurs régions du corps .
Les patients atteints de FMS peuvent ne pas signaler de douleur généralisée mais uniquement une douleur focale. Il est donc important de s’interroger sur la présence de douleur ailleurs.
> Fatigue intense . Elle peut être physique, cognitive ou émotionnelle (fatigue motivationnelle).
> Hypersensibilité. Sensibilité accrue au son, à la lumière ou à la température ambiante, qui peut représenter des altérations du traitement sensoriel du système nerveux central. Une sensibilité à l’examen clinique peut indiquer une sensibilité mécanique anormale.
> Symptômes persistants . Une douleur présente ou récurrente depuis plus de 3 mois est considérée comme « chronique » ou « persistante ».
> Traitements inefficaces jusqu’à présent . Les traitements pharmacologiques sont souvent inefficaces tandis que la rééducation axée uniquement sur la mobilisation ou la physiothérapie musculo-squelettique classique peut également être inefficace et même augmenter la douleur, suggérant qu’un traitement anormal de la douleur prédomine.
> Les patients se sentent tristes . De nombreux symptômes et leurs conséquences, comme le handicap et la détresse, peuvent être difficiles à comprendre et les patients se sentent souvent en détresse.
> Les médecins sont tristes . Les professionnels de santé peuvent se sentir dépassés par la profusion de symptômes.
| Diagnostic du syndrome de fibromyalgie |
Le diagnostic du syndrome de fibromyalgie (FMS) est devenu le domaine du spécialiste mais peut être initié par des médecins ou des professionnels qui se sentent prêts à le faire. Le diagnostic de fibromyalgie est susceptible de représenter un moment important dans la vie du patient et il est donc suggéré au clinicien de planter un décor approprié.
La meilleure ligne directrice basée sur les preuves les plus récentes est celle de l’ American College of Rheumatology (ACR) de 2016, dont les critères diagnostiques sont les suivants :
> Indice de douleur généralisée (WPI) ≥7 et score sur l’échelle de gravité des symptômes (SSS) ≥5 OU WPI 4–6 et score SSS ≥9.
> Douleur généralisée, définie comme une douleur dans au moins 4 des 5 régions du corps.
> Les symptômes sont présents à un niveau similaire depuis au moins 3 mois. Les patients présentant des symptômes inférieurs à ce seuil peuvent recevoir un diagnostic de SFM si des symptômes supérieurs au seuil ont été récemment documentés. En cas de doute, orientez-vous vers un spécialiste expérimenté dans le diagnostic de la fibromyalgie (généralement un spécialiste de la douleur ou un rhumatologue).
| Planter le décor lors du diagnostic du syndrome de fibromyalgie |
Recommandation (preuve) > Reconnaître la situation de vie du patient (E2) > Prévoir suffisamment de temps (E1 + E2) > Organiser des rendez-vous supplémentaires ou référer si nécessaire en expliquant la décision (E2) > Permettre une consultation diagnostique en présentiel si possible (E2) |
| Clé d’évaluation des preuves : E1 = opinion de l’utilisateur ou du soignant ; E2 = professionnel ou avis des intéressés. |
| Diagnostics différentiels |
Le syndrome de fibromyalgie (FMS) n’est pas un diagnostic d’exclusion et existe souvent aux côtés d’autres affections (par exemple, polyarthrite rhumatoïde, lupus érythémateux disséminé ou spondylarthrite ankylosante).
Il n’existe pas de tests de diagnostic spécifiques pour le syndrome de la fibromyalgie, mais il est recommandé d’étudier les affections traitables.
| Quand le diagnostic est-il incertain ? |
> Les raisons de l’incertitude diagnostique peuvent inclure :
• Symptômes fluctuants juste en dessous du seuil diagnostique de l’ACR.
• De nombreux problèmes de santé (par exemple, maladies inflammatoires ou dépression) ont un impact indépendant sur l’ACR WPI ou le SSS.
> Les symptômes évoluent et il est conseillé de partager tout dilemme diagnostique avec le patient, en appliquant une stratégie d’« attente vigilante ».
> Un « filet de sécurité » est souvent nécessaire, partageant avec le patient des symptômes ou des signes importants qui peuvent indiquer des diagnostics alternatifs.
> La sensibilisation n’a pas de linéarité temporelle, c’est-à-dire qu’il n’y a aucune preuve que les symptômes inférieurs au seuil évolueront toujours vers un diagnostic de syndrome de fibromyalgie.
> L’incertitude diagnostique ne devrait pas empêcher d’accepter un plan de diagnostic partagé utilisant les meilleures données probantes pour la prise en charge des maladies accompagnées de douleur chronique.
| Prise en charge clinique |
La prise en charge clinique dépasse la portée de ce guide de diagnostic et est abordée ailleurs, mais certains principes généraux sont suggérés.
| Prise en charge clinique et informations essentielles |
Recommandation (preuve) > Gestion de la douleur, y compris informations, méthodes de rééducation et connexion avec des groupes de soutien non cliniques, qui peuvent réduire la souffrance. Cela doit être fait parallèlement à l’enquête (E1+E2) > Médicaments contre la douleur établis ou physiothérapie musculo-squelettique normale, qui sont souvent inefficaces ou même la physiothérapie peut être nocive, le patient doit donc être averti (E1+E2) > Le FMS est une maladie chronique qui nécessite parfois une planification et des examens en soins primaires ou secondaires. Le développement d’une relation thérapeutique est crucial si l’expérience du médecin et du patient est utilisée efficacement pour le plan de prise en charge (E1+E2) |
| Soins périopératoires spécifiques à la pratique chirurgicale |
Le syndrome de fibromyalgie (FMS) est une affection courante et, bien que la douleur du syndrome de fibromyalgie elle-même ne se prête pas à la chirurgie, de nombreux patients atteints du syndrome de fibromyalgie (FMS) subiront une intervention chirurgicale pour diverses raisons.
La douleur nociceptive (douleur due à des mouvements mécaniques ou à des stimuli inflammatoires) peut se prêter à une intervention chirurgicale.
La douleur neuropathique (douleur causée par une lésion du système nerveux) peut parfois se prêter à une intervention chirurgicale.
Cependant, la plupart des douleurs chroniques ne sont ni nociceptives ni neuropathiques.
Son mécanisme est appelé nociplastique , la principale cause de la douleur est donc son traitement anormal. Lors d’une intervention chirurgicale, certains facteurs importants suggèrent que la douleur peut être nociplasique.
| Facteurs d’alarme SFM en pratique |
Recommandation (preuve) une douleur > Douleur disproportionnée à la pathologie, actuelle ou passée, au site de la douleur actuelle ou à d’autres régions du corps (E2) > Douleur chronique multisite (CD) b) Efficacité du traitement de la douleur > Douleur qui ne s’est pas améliorée lors d’interventions chirurgicales antérieures pour tel ou tel problème. Comprend la récidive de la douleur, immédiatement ou des mois après la chirurgie (E2) > Antécédents de chirurgies répétées pour tel ou autre problème douloureux (E2) > Le traitement médicamenteux ou la physiothérapie n’est pas efficace ou il y a même une aggravation de la douleur (E2, DC) c) Autres facteurs > Fatigue, sommeil non réparateur, détresse psychologique et troubles cognitifs (tels que mémoire à court terme ou problèmes de réflexion) (E2) > Douleur périopératoire intense et besoin élevé d’analgésie lors d’opérations antérieures (E2) |
En cas de suspicion de douleur nociplasique ou de syndrome de fibromyalgie, le choix du spécialiste vers lequel le patient sera orienté après évaluation chirurgicale dépendra de la situation locale et pourra inclure un retour vers le médecin généraliste ou une clinique de la douleur. La communication avec le patient est vitale et peut nécessiter de la délicatesse, tant en chirurgie qu’en clinique médicale.
| Décision d’opérer |
Les patients atteints du syndrome de fibromyalgie (FMS) réagissent souvent différemment aux interventions chirurgicales que les patients sans FMS mais présentant une blessure similaire, et leur prise en charge peut bénéficier de la participation d’une équipe multidisciplinaire. Il convient de noter que souvent l’échec de la chirurgie à soulager la douleur peut ne se manifester que plusieurs mois plus tard, en raison de l’ effet placebo important que provoque habituellement la chirurgie, tandis que certains anesthésiques peuvent diminuer temporairement la douleur nociplasique en réduisant la sensibilisation centrale.
Le véritable effet à long terme de la chirurgie sur la douleur est impossible à mesurer en dehors des essais cliniques. Une douleur accrue après une intervention chirurgicale peut également refléter une poussée de douleur indépendante du FMS chez les patients sans diagnostic formel du FMS. Les chirurgiens doivent être conscients que les patients présentant certaines caractéristiques du SFM (même si celles-ci ne soutiennent pas un diagnostic formel de SFM) peuvent obtenir un soulagement moindre de la douleur grâce à la chirurgie.
Ce sont principalement les patients souffrant de douleurs régionales (par exemple arthrose douloureuse du genou) qui peuvent présenter des symptômes similaires à ceux du syndrome de fibromyalgie (FMS) tels que fatigue, hypersensibilité aux stimuli sensoriels, manque de sommeil, mauvaise mémoire ou détresse psychologique , sans répondre aux critères du SFM. Les causes de ces symptômes sont inconnues et ne sont pas considérées comme psychologiques, même si une détresse psychologique est souvent présente.
On pense que le degré de symptomatologie est lié au degré de sensibilisation du système nerveux.
La recherche indique que même en dessous du seuil de diagnostic, les résultats chirurgicaux peuvent être affectés, car les patients ayant des scores élevés courent probablement un risque de légère amélioration de la douleur après la chirurgie.
En revanche, la réponse à la chirurgie chez les patients présentant des scores de sensibilisation élevés est diversifiée et de nombreux patients obtiennent de bons résultats. Six mois après une arthroplastie du genou ou de la hanche, les deux tiers des patients présentant des scores de sensibilisation préopératoires élevés, mais pas le syndrome de fibromyalgie (FMS), ont signalé une amélioration de la douleur régionale. mais aussi des symptômes généralisés, comme la fatigue et l’insomnie. Cependant, le tiers restant n’a connu aucune amélioration ou, pire encore, une augmentation de la douleur après l’opération. Malheureusement, il n’existe toujours pas d’outil fiable permettant de prédire qui répondra à une intervention chirurgicale.
| Limites |
Les lignes directrices ont été compilées à l’aide des normes établies par AGREE (New International Tool for Assessing the Quality and Reporting of Practice Lignes directrices 2010). Les recommandations étaient basées sur le consensus du groupe, compte tenu de la littérature existante. Il manque encore des études randomisées et contrôlées.
Cependant, en raison du manque d’essais contrôlés randomisés fondés sur des données factuelles informant spécifiquement sur le diagnostic et la prise en charge du syndrome de la fibromyalgie, bon nombre des recommandations étaient basées sur l’opinion d’experts d’utilisateurs de services et de professionnels ; selon le cadre du service national pour les conditions à long terme.
| Implications pour la mise en œuvre |
Lors des consultations, le médecin doit prendre en compte les caractéristiques d’avertissement du FMS et utiliser les critères de diagnostic de l’ACR 2016. Le FMS peut coexister avec d’autres conditions médicales et le diagnostic peut être posé à l’aide d’un historique et d’un examen détaillés ainsi que de tests sanguins standard pour exclure d’autres conditions traitables.
Pour le chirurgien, lorsqu’il examine l’aptitude d’un patient à une intervention chirurgicale, il doit être conscient des caractéristiques d’avertissement du syndrome fibro-inflammatoire et de la douleur nociplasique. Si une patiente atteinte du syndrome de la fibromyalgie se présente et a une indication chirurgicale pour traiter la douleur, il faut déterminer si sa douleur peut être traitée par chirurgie et le communiquer efficacement. Si une intervention chirurgicale est indiquée, la participation de l’équipe multidisciplinaire peut être utile pour obtenir des résultats optimaux.















