Sfondo
È ancora chiaro se la rivascolarizzazione mediante intervento coronarico percutaneo (PCI) possa migliorare la sopravvivenza libera da eventi e la funzione ventricolare sinistra nei pazienti con disfunzione sistolica ventricolare sinistra ischemica grave, rispetto al solo trattamento medico ottimale (vale a dire, trattamento con farmaci e dispositivi aggiustati individualmente per l’insufficienza cardiaca). sconosciuto.
Metodi
Abbiamo assegnato in modo casuale i pazienti con una frazione di eiezione ventricolare sinistra pari o inferiore al 35%, una malattia coronarica estesa suscettibile di PCI e una vitalità miocardica dimostrabile a una strategia di PCI più terapia medica ottimale (gruppo PCI) o alla sola terapia medica ottimale (gruppo PCI). . gruppo medico-terapeutico).
L’ outcome composito primario era la morte per qualsiasi causa o il ricovero ospedaliero per insufficienza cardiaca. I principali esiti secondari erano la frazione di eiezione ventricolare sinistra a 6 e 12 mesi e i punteggi sulla qualità della vita.
Risultati
Sono stati randomizzati in totale 700 pazienti : 347 sono stati assegnati al gruppo PCI e 353 al gruppo terapia medica ottimale.
Nel corso di una media di 41 mesi , un evento di esito primario si è verificato in 129 pazienti (37,2%) nel gruppo PCI e 134 pazienti (38,0%) nel gruppo di trattamento medico ottimale (rapporto di rischio: 0,99; intervallo di confidenza al 95%). [CI], da 0,78 a 1,27; P=0,96).
La frazione di eiezione ventricolare sinistra era simile nei due gruppi a 6 mesi (differenza media, -1,6 punti percentuali; IC al 95%, da -3,7 a 0,5) e a 12 mesi (differenza media, medie, 0,9 punti percentuali; IC al 95%, - 1.7-3.4).
I punteggi della qualità di vita a 6 e 12 mesi sembravano favorire il gruppo PCI, ma la differenza era diminuita a 24 mesi.
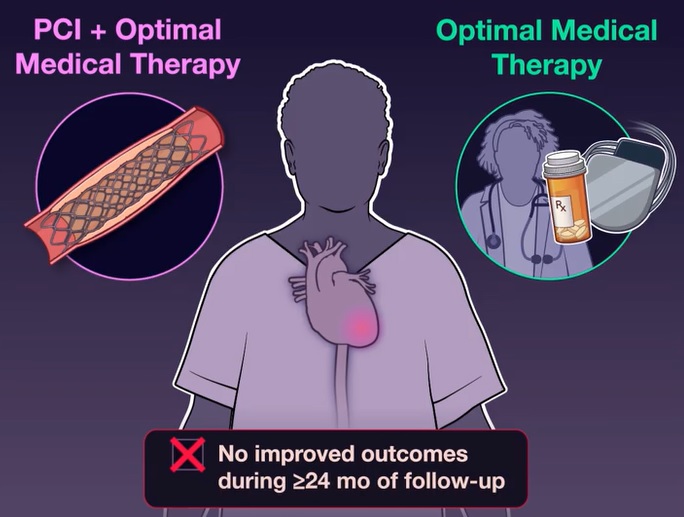
Conclusioni Tra i pazienti con disfunzione sistolica ischemica ventricolare sinistra grave che hanno ricevuto un trattamento medico ottimale, la rivascolarizzazione PCI non ha comportato una minore incidenza di morte per qualsiasi causa o ospedalizzazione per insufficienza cardiaca. |
(Finanziato dal Programma di valutazione delle tecnologie sanitarie del National Institute for Health and Care Research; numero REVIVED-BCIS2 ClinicalTrials.gov, NCT01920048. si apre in una nuova scheda.)
















