La nevralgia del trigemino, tradizionalmente chiamata tic douloureux, è un disturbo doloroso neuropatico cronico caratterizzato da parossismi spontanei e provocati di dolore lancinante o simile a scosse elettriche in una regione del viso. Al disturbo sono stati attribuiti una scarsa qualità della vita e il suicidio nei casi più gravi.
Caratteristiche cliniche e diagnosi
La diagnosi di nevralgia del trigemino è clinica e si basa su tre criteri principali:
- Dolore limitato al territorio di una o più divisioni del nervo trigemino.
- Parossismi di dolore improvvisi, intensi e molto brevi (da meno di 1 secondo a 2 minuti, ma di solito pochi secondi) e descritti come "shock" o "sensazione elettrica".
- Dolore innescato da stimoli innocui sul viso o sul territorio del trigemino intraorale.
Il dolore parossistico innescato è tipico della nevralgia del trigemino ed è segnalato dal 91 al 99% dei pazienti, indicando che questa caratteristica può essere patognomonica della nevralgia del trigemino.
Il dolore della nevralgia del trigemino colpisce più spesso la distribuzione della seconda (mascellare) o della terza divisione (mandibolare) del nervo trigemino, interessando più spesso il lato destro del viso rispetto a quello sinistro.
La nevralgia bilaterale del trigemino è rara e dovrebbe sollevare preoccupazione per la possibilità di nevralgia facciale dovuta a una malattia neurologica sottostante o a un disturbo non neurologico che colpisce il cranio.
L’incidenza della nevralgia del trigemino è maggiore tra le donne rispetto agli uomini e aumenta con l’età.
Molte forme di dolore facciale sono state combinate con la nevralgia del trigemino, ma è probabile che si tratti di entità distinte, a volte incluse nella categoria del "dolore facciale atipico" o della "neuropatia dolorosa del trigemino ".
Il terzo posteriore del cuoio capelluto, l’orecchio esterno (ad eccezione del trago) e la pelle sovrastante l’angolo della mascella non sono innervati dal nervo trigemino e non sono sedi di dolore dovuto alla nevralgia del trigemino (vedi figura sotto); il dolore in queste aree suggerisce un processo diverso.
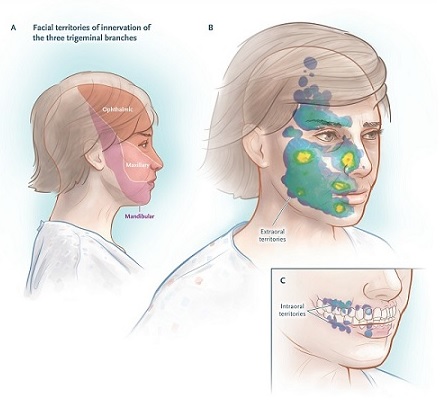
Territori di innervazione del nervo trigemino e distribuzione della zona di attivazione.
Il dolore della nevralgia del trigemino può essere scatenato da gesti comuni della vita quotidiana e i fattori scatenanti si trovano in piccole zone sensoriali ricettive, ad esempio il tocco di un tovagliolo o di un fazzoletto sul labbro superiore o anche una brezza che scorre attraverso un’area sensibile del viso.
La localizzazione del dolore non è sempre coerente con la localizzazione del trigger sensoriale. Ad esempio, gli stimoli dentro e attorno al labbro inferiore possono indurre dolore alla tempia, oppure i trigger sensoriali nelle porzioni laterali del naso possono indurre un dolore simile a uno shock che si irradia alla fronte o al labbro superiore.
Le manovre di attivazione specifiche di una serie di pazienti sono mostrate nella tabella seguente, mentre la distribuzione delle zone di attivazione che causano dolore è mostrata nella figura sopra. Pochi pazienti non riferiscono alcun fattore scatenante.
L’esame della nevralgia del trigemino comprende l’osservazione del viso mentre il paziente è seduto completamente immobile. Con un parossismo spontaneo della nevralgia del trigemino, il medico può notare un battito di ciglia o un piccolo movimento della bocca sconosciuto al paziente.
Meno comunemente, durante un attacco parossistico, può verificarsi una forte contrazione dei muscoli facciali, chiamata “tic convulsivo”. L’esame sensoriale del viso è generalmente non rivelatore nei casi di nevralgia del trigemino, sebbene alcuni pazienti riferiscano aree di lieve ipoestesia.
Tipi e cause
Sono stati delineati tre tipi di nevralgia del trigemino: classica, secondaria e idiopatica. Il tipo classico , che è il più comune, è causato dalla compressione vascolare intracranica della radice del nervo trigemino , come descritto di seguito. Il vaso responsabile è solitamente l’ arteria cerebellare superiore , che induce cambiamenti morfologici nell’adiacente radice del nervo trigemino.
La nevralgia del trigemino secondaria , che rappresenta circa il 15% dei casi, è attribuibile a una malattia neurologica identificabile come la sclerosi multipla o a un tumore dell’angolo cerebellopontino, che altera la zona di ingresso della radice del nervo trigemino o comprime il nervo nella sua parte extracranica.
La nevralgia del trigemino idiopatica , in cui non è possibile trovare una causa apparente, rappresenta circa il 10% dei casi.
Le caratteristiche cliniche della nevralgia del trigemino classica e secondaria sono simili, sebbene i pazienti con nevralgia del trigemino secondaria tendano ad essere più giovani , con maggiori probabilità di avere perdita sensoriale in una parte del viso e con maggiori probabilità di avere dolore bilaterale .
Poiché le tre forme di nevralgia del trigemino possono essere clinicamente indistinguibili, è consigliabile eseguire la risonanza magnetica (MRI) con gadolinio per escludere la sclerosi multipla e le masse cerebellopontine al momento della diagnosi iniziale.
Uno studio recente ha mostrato rare varianti nei geni che codificano per canali ionici voltaggio-dipendenti in pazienti con una storia familiare di nevralgia del trigemino classica o idiopatica, ma la frequenza e il significato clinico di questo risultato non sono noti.
Compressione neurovascolare nella nevralgia del trigemino classica
Negli ultimi decenni, la forma classica della nevralgia del trigemino è stata rivelata attraverso il lavoro di Jannetta et al, ed è stato studiato il potenziale di cura mediante chirurgia microvascolare intracranica.
Si ritiene che la fisiopatologia sia la compressione della porzione sensoriale del nervo trigemino , vicino alla sua area di ingresso nel ponte, da parte di un piccolo ramo adiacente dell’arteria basilare, molto spesso l’ arteria cerebellare superiore . Tuttavia, il semplice contatto tra il nervo e una struttura vascolare non sembra essere adeguato a causare o spiegare il disturbo.
Per attribuire il disturbo alla compressione neurovascolare , l’ideale sarebbe dimostrare che il vaso anomalo induce alterazioni anatomiche nella radice del trigemino, come distorsione o atrofia. Il reperto più caratteristico durante l’intervento è una piccola arteria tortuosa o un’ansa arteriosa che colpisce la parte mediale della radice trigeminale nella sua zona di ingresso, causando dislocazione laterale, distorsione, appiattimento o atrofia della radice nervosa.
La compressione neurovascolare può essere vista con l’uso della risonanza magnetica e della ricostruzione tridimensionale. Le tecniche di imaging includono sequenze MRI T2 tridimensionali con esame dettagliato dei segmenti cisternali e cavernosi del nervo, angiografia con risonanza magnetica tridimensionale per la visualizzazione delle arterie e MRI a contrasto di fase per mostrare le vene.
La decompressione vascolare può invertire queste anomalie nella zona di ingresso della radice del trigemino, dove la porzione sensoriale del nervo entra nel ponte.
Fisiopatologia
Al suo ingresso nel ponte, il nervo trigemino (come tutti i nervi periferici) perde la guaina mielinica proveniente dalle cellule di Schwann e viene sostituito dalla mielina centrale generata dall’oligodendroglia.
Questa zona di transizione è vulnerabile ai danni e in particolare alla demielinizzazione . La compressione vascolare è la causa abituale di demielinizzazione prima che il nervo entri nel ponte, mentre la sclerosi multipla è la causa tipica subito dopo l’ingresso nel ponte. La demielinizzazione in questi siti è stata dimostrata in studi neurofisiologici, di neuroimaging e istologici.
Quando la guaina mielinica diventa sufficientemente sottile da consentire il passaggio transmembrana degli ioni nell’assone sottostante, l’assone non è attrezzato per pompare rapidamente il sodio.
La depolarizzazione risultante rende l’assone ipereccitabile , provocando la generazione ectopica di impulsi con scariche successive ad alta frequenza (scariche che si verificano dopo la cessazione dello stimolo) e diafonia tra le fibre (chiamata trasmissione efaptica). Le prove istologiche indicano che le fibre nervose maggiormente coinvolte nella demielinizzazione sono le fibre A-β (fibre grandi, non nocicettive), che sono le più suscettibili alla demielinizzazione dovuta a danni meccanici o alla sclerosi multipla.
È stato proposto che le scariche ad alta frequenza che hanno origine nel sito di demielinizzazione lungo le afferenze primarie A-β vengano reindirizzate dai neuroni del tronco encefalico per essere percepite come dolore parossistico .
Alcuni ricercatori hanno osservato un’eccitabilità eccessiva o riduzioni del volume di diverse aree cerebrali corticali e sottocorticali in pazienti con nevralgia del trigemino, ma questi cambiamenti sono probabilmente una conseguenza dell’adattamento alla stimolazione cronica di queste regioni.
Nevralgia del trigemino con dolore continuo
Sebbene il dolore facciale parossistico sia il segno distintivo della nevralgia del trigemino, dal 24 al 49% dei pazienti riferisce dolore continuo o prolungato tra gli attacchi parossistici.
Il dolore di fondo fluttuante , con una distribuzione coerente con quella del dolore parossistico, è descritto come dolore bruciante, pulsante o doloroso . La nevralgia del trigemino caratterizzata da questo sintomo, indipendentemente dalla causa, è stata precedentemente classificata come nevralgia del trigemino di tipo 2 o atipica ed è ora classificata come nevralgia del trigemino con concomitante dolore continuo .
Il meccanismo alla base del dolore continuo è diverso dal meccanismo alla base del dolore parossistico, come suggerito dal minore grado di sollievo del dolore continuo, rispetto al dolore parossistico, dopo il trattamento con bloccanti dei canali del sodio o decompressione microvascolare.
Il legame fisiopatologico tra le due entità dolorose è incerto. Sono stati ipotizzati danni progressivi alle radici nervose e meccanismi di sensibilizzazione centrale. Il dolore bruciante, lancinante o doloroso è probabilmente mediato dalla compromissione delle fibre C (assoni sensoriali non mielinizzati che trasmettono gli impulsi lentamente), come mostrato in altre condizioni di dolore neuropatico.
La perdita di fibre C nella radice sensoriale del trigemino può causare un’attività spontanea anormale nei neuroni di secondo ordine nel tronco encefalico. La precedente idea secondo cui il dolore persistente si sviluppa come risultato di una nevralgia del trigemino di lunga durata non è supportata da dati più recenti.
Nevralgia del trigemino secondaria
Nel 15% dei pazienti con attacchi di dolore tipici, la nevralgia del trigemino è causata da sclerosi multipla o tumori benigni dell’angolo cerebellopontino. Il rischio di nevralgia del trigemino è aumentato di 20 volte tra i pazienti con sclerosi multipla rispetto alla popolazione generale, con una prevalenza dal 2 al 5% tra i pazienti con sclerosi multipla.
La nevralgia del trigemino talvolta si manifesta come una sindrome clinicamente isolata nei pazienti con sclerosi multipla; L’età di insorgenza della sclerosi multipla è più alta in questi pazienti rispetto a quelli che non soffrono di nevralgia del trigemino.
Uno studio di neuroimaging ha mostrato un’associazione tra compressione neurovascolare e nevralgia del trigemino correlata alla sclerosi multipla, suggerendo che potrebbero coesistere ed essere additivi. La frequenza di questo duplice meccanismo non è nota, ma ha implicazioni per il trattamento.
Il trattamento farmacologico del dolore della nevralgia del trigemino nei pazienti con sclerosi multipla è impegnativo a causa degli effetti collaterali dei farmaci, del peggioramento dei sintomi della sclerosi multipla come affaticamento e atassia e delle prove limitate della loro efficacia in tali pazienti.
Le serie di casi indicano che le procedure chirurgiche per ridurre la compressione vascolare tendono ad essere meno efficaci rispetto ai pazienti con nevralgia del trigemino classica.
I tumori dell’angolo cerebello-pontino che comprimono la radice del nervo trigemino e causano la nevralgia del trigemino comprendono neuromi acustici, meningiomi, cisti epidermoidi e colesteatomi. È interessante notare che i neuromi del trigemino (che sono rari) non sono stati associati alla nevralgia del trigemino.
In un’analisi dei dati di quattro studi che includevano 243 pazienti con nevralgia del trigemino, i tumori erano la causa in 20 pazienti (8%). La compressione del nervo trigemino da parte dei tumori induce la demielinizzazione focale della radice del nervo trigemino, innescando la stessa generazione di scariche ad alta frequenza negli assoni nudi che si verifica nella compressione vascolare del nervo. I tumori maligni infiltranti possono anche causare degenerazione assonale, con conseguente ipoestesia nelle regioni del viso e dolore persistente.
Le neuropatie del trigemino dovute a traumi e malattie reumatologiche come il lupus eritematoso sistemico e la sclerodermia possono manifestarsi come dolore parossistico che mima la nevralgia del trigemino, ma queste associazioni sono rare.
Traumi facciali, procedure odontoiatriche o interventi di chirurgia maxillo-facciale possono danneggiare i rami del nervo trigemino, provocando fitte parossistiche, simili a una scossa elettrica o un dolore bruciante. Tuttavia, gli attacchi di dolore durano più a lungo dei parossismi della nevralgia del trigemino e la maggior parte dei pazienti descrive anche un dolore intenso e continuo senza zone trigger sensoriali.
Anche la neuropatia trigeminale idiopatica isolata, una neuropatia benigna, bilaterale, simmetrica, puramente sensoriale, e la neuropatia motoria senso-sensoriale a esordio facciale, una malattia progressiva più grave, possono inizialmente manifestarsi come dolore facciale parossistico unilaterale.
Il test del riflesso corneale è stato utilizzato come tecnica neurofisiologica per rilevare il danno del nervo trigemino.
Questo test diagnostico è utile nei pazienti che non possono sottoporsi a risonanza magnetica o per rilevare demielinizzazione e neuropatie che mimano la nevralgia del trigemino.
Trattamento
Trattamento medico
Gli agenti anticonvulsivanti carbamazepina , a dosi di circa 200-1.200 mg al giorno, e oxcarbazepina (300-1.800 mg al giorno) sono stati considerati i trattamenti di prima linea per il controllo del dolore parossistico nei pazienti con nevralgia del trigemino, indipendentemente dalla causa. , con un significativo controllo del dolore in quasi il 90% dei pazienti.
Si propone che l’effetto del trattamento sia correlato al blocco dei canali del sodio voltaggio-dipendenti, con conseguente stabilizzazione delle membrane neuronali ipereccitate e l’inibizione dell’attivazione ripetitiva.
Tuttavia, il miglioramento clinico è spesso accompagnato da effetti collaterali, tra cui vertigini, diplopia, atassia e livelli elevati di aminotransferasi, che possono portare all’interruzione del trattamento nel 23% dei pazienti.
L’oxcarbazepina può avere meno effetti collaterali rispetto alla carbamazepina, sebbene possa essere interrotta a causa di un’eccessiva depressione del sistema nervoso centrale o di iponatriemia dose-correlata.
Controindicazioni all’uso dei bloccanti dei canali del sodio comprendono problemi di conduzione cardiaca e reazioni allergiche, con un elevato grado di reattività crociata (dal 40 all’80%) con farmaci antiepilettici aromatici.
La carbamazepina e l’oxcarbazepina riducono le scariche ad alta frequenza che caratterizzano i parossismi tipo shock, ma l’effetto di questi farmaci sul concomitante dolore continuo è solitamente limitato.
Gabapentin, pregabalin e agenti antidepressivi, che hanno dimostrato di essere efficaci nel trattamento di altre condizioni neuropatiche caratterizzate da dolore persistente, possono essere provati come agenti aggiuntivi insieme a oxcarbazepina o carbamazepina.
L’esperienza clinica suggerisce che il gabapentin può avere un effetto minore sulla nevralgia del trigemino rispetto alla carbamazepina e all’oxcarbazepina, ma è associato ad una minore incidenza di eventi avversi e può essere tentato come monoterapia o come terapia aggiuntiva, anche in pazienti con sclerosi multipla. .
Se il trattamento medico è inefficace o associato a effetti collaterali inaccettabili, può essere presa in considerazione la decompressione chirurgica del nervo trigemino.
Procedure chirurgiche locali
Sebbene le procedure chirurgiche siano efficaci nel ridurre la gravità e la frequenza degli attacchi di nevralgia del trigemino in pazienti opportunamente selezionati, questo tipo di intervento viene solitamente eseguito solo se le dosi standard di farmaci non sono sufficienti a controllare i sintomi o se gli effetti collaterali ne impediscono l’uso continuato.
Un gruppo di interventi chirurgici, ora utilizzati raramente, comportano il blocco periferico dei rami del nervo trigemino quando emergono dalle ossa facciali mediante neurectomia, iniezioni di alcol o induzione di lesioni a radiofrequenza o criolesioni.
Lo scopo di queste procedure è quello di produrre un’area di anestesia sul viso che corrisponda alla distribuzione del nervo danneggiato. Tuttavia, il beneficio di tali trattamenti non è stato adeguatamente supportato dagli studi e le procedure spesso portavano ad un’anestesia dolorosa (forte dolore nell’area della perdita sensoriale).
Un secondo gruppo di interventi mira a danneggiare per via percutanea il ganglio trigeminale nella cavità di Meckel o l’uscita dei rami del ganglio alla base del cranio mediante termocoagulazione a radiofrequenza, distruzione chimica mediante iniezione di glicerolo, o meccanica di compressione mediante gonfiaggio del palloncino.
La termocoagulazione a radiofrequenza danneggia preferenzialmente le fibre dolorose di piccolo diametro. Per prevenire la deafferentazione corneale e la conseguente cheratite, l’elettrodo è orientato in modo da evitare di danneggiare la prima divisione del nervo trigemino. La compressione del palloncino e l’iniezione di glicerolo danneggiano preferenzialmente le grandi fibre mielinizzate.
Il sollievo dal dolore è immediato con queste tecniche. I deficit sensoriali del trigemino sono solitamente transitori con la compressione del palloncino e l’iniezione di glicerolo e sono più gravi e duraturi dopo la termocoagulazione con radiofrequenza.
La generazione di una lesione della radice del trigemino con un gamma coltello è una procedura introdotta più recentemente ed è supportata da numerosi studi. In contrasto con l’immediato sollievo dal dolore associato alle lesioni del ganglio trigeminale causate per via percutanea, l’effetto analgesico della radiochirurgia stereotassica con coltello gamma richiede da 6 a 8 settimane per svilupparsi. Circa il 24-71% dei pazienti riferisce un sollievo dal dolore continuato da 1 a 2 anni dopo essersi sottoposti alla procedura e il 33-56% riferisce un sollievo dal dolore continuato da 4 a 5 anni.
Intorpidimento del viso è stato segnalato nel 16% dei pazienti, mentre l’anestesia dolorosa è praticamente assente. Una meta-analisi ha mostrato che circa il 34% dei pazienti non avverte sollievo dal dolore dopo un anno e necessita di procedure ripetute.
Decompressione microvascolare
La decompressione microvascolare è ormai diventata la procedura chirurgica di scelta per la maggior parte dei casi di nevralgia del trigemino che non rispondono ai farmaci.
Il neurochirurgo identifica il vaso che sta comprimendo la radice del nervo trigemino, lo sposta da sotto il nervo a sopra il nervo se necessario (vedere la figura sotto) e solitamente inserisce una piccola spugna per mantenere l’arteria pulsante separata dalla radice del nervo.
In circa l’11% dei pazienti, il chirurgo non riscontra alcuna compressione neurovascolare o un contatto minimo, senza alcuna compressione nervosa apparente. In questi casi, il chirurgo solitamente inserisce comunque la spugna separatrice, anche se il tasso di fallimento è maggiore rispetto a quando viene identificata una distorsione della radice nervosa. Questo problema sottolinea il vantaggio di utilizzare criteri MRI consolidati per identificare i cambiamenti morfologici nella radice trigeminale.
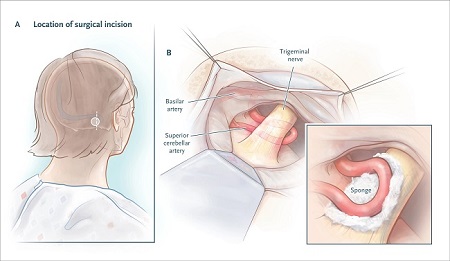
Decompressione microvascolare.
Meta-analisi hanno suggerito che la decompressione microvascolare è l’intervento chirurgico più efficace per la nevralgia del trigemino classica. Da 1 a 2 anni dopo essersi sottoposti alla procedura, dal 68 all’88% dei pazienti avverte sollievo dal dolore e dal 61 all’80% avverte sollievo dal dolore dopo 4-5 anni.
La mortalità media associata all’intervento chirurgico è dello 0,3%. Perdite di liquido cerebrospinale si verificano nel 2,0% dei pazienti, infarti o ematomi del tronco cerebrale nello 0,6% e meningite nello 0,4%.
La perdita sensoriale di parte o di tutta la distribuzione sensoriale del nervo trigemino del viso si verifica nel 2,9% dei pazienti. La complicanza a lungo termine più preoccupante, sebbene rara (incidenza 1,8%), è la perdita dell’udito ipsilaterale.
Ai pazienti con sclerosi multipla che soffrono di nevralgia del trigemino resistente ai farmaci può essere offerta la decompressione microvascolare, sebbene l’evidenza sia insufficiente. Tuttavia, è stato riportato che sia le lesioni percutanee che le lesioni gamma coltello hanno buoni esiti nei pazienti con sclerosi multipla.
Conclusioni
|















