La sindrome da tachicardia posturale ortostatica (POTS) è una disautonomia riconosciuta solo negli ultimi 30 anni. I sintomi più comuni includono vertigini, mal di testa, affaticamento, confusione mentale e insonnia , ma sono stati segnalati molti altri sintomi. I sintomi sono spesso piuttosto debilitanti.
Poiché i sintomi possono essere piuttosto vari e molti medici non hanno ancora familiarità con la POTS, i pazienti possono presentare sintomi per mesi e anni prima che venga fatta una diagnosi. Inoltre, poiché c’è ancora molto poco chiaro sull’eziologia e sulla fisiopatologia, molti pazienti, famiglie e medici sono frustrati dalle opzioni di trattamento per la POTS.
Questa settimana, Pediatrics pubblica un articolo di revisione all’avanguardia, intitolato "Sindrome da tachicardia ortostatica posturale pediatrica: dove ci troviamo ", del Dr. Jeffrey Boris e del Dr. Jeffrey Moak, entrambi cardiologi pediatrici con una vasta esperienza di lavoro con pazienti affetti da POTS.
Questo articolo è una lettura obbligata per tutti i medici che si prendono cura di bambini e adolescenti. C’è molto da rivedere: criteri diagnostici, fattori di rischio, anomalie neuroormonali ed emodinamiche, valutazione clinica e gestione clinica.
È un articolo che può essere condiviso con i pazienti e le loro famiglie. Un buon numero di questi pazienti avrà sperimentato la sensazione di "È tutto nella mia testa?" , e otterrai conforto e rassicurazione da questo articolo che confuta chiaramente questa nozione.
La sindrome da tachicardia posturale ortostatica (POTS), descritta per la prima volta nel 1992, rimane un disturbo enigmatico , sebbene variamente grave e debilitante. La fisiopatologia di questa sindrome non è ancora stata compresa e non esistono biomarcatori rimanenti che indichino la presenza di POTS. Sebbene l’interesse della ricerca sia aumentato negli ultimi anni, ci sono relativamente meno studi clinici e di ricerca che affrontano la POTS nei bambini e negli adolescenti rispetto agli adulti. Tuttavia, è durante l’adolescenza che iniziano i casi di POTS, anche tra i pazienti adulti che vengono studiati successivamente.
La sindrome da tachicardia posturale ortostatica (POTS), una disautonomia che colpisce più sistemi somatici nei bambini e negli adulti, causa una disabilità significativa. La POTS è stata sempre più riconosciuta da quando è stata segnalata per la prima volta nel 1992, con un numero crescente di pubblicazioni a partire dalla fine degli anni ’90.
La sua morbilità relativamente elevata, oltre al finanziamento per la ricerca relativamente basso, ha portato il National Institutes of Health (NIH) degli Stati Uniti a sponsorizzare un seminario in cui esperti internazionali di POTS si sono incontrati per discutere lo stato della scienza e le priorità per le indagini.
Questo articolo esaminerà diverse caratteristiche riguardanti gli aspetti diagnostici e clinici della POTS nei bambini e negli adolescenti e riassumerà i risultati della ricerca specifica all’interno di questi gruppi.
Criteri diagnostici
- I pazienti possono presentare numerosi sintomi in più sistemi corporei.
- La POTS colpisce prevalentemente le donne bianche negli Stati Uniti.
I criteri diagnostici per la POTS pediatrica comprendono sintomi di intolleranza ortostatica cronica per ≥ 3 mesi, aumento sintomatico persistente della frequenza cardiaca di ≥ 40 battiti al minuto nei primi 10 minuti di posizione eretta dopo la posizione supina senza ipotensione ortostatica e l’assenza di altre possibili eziologie. I criteri della frequenza cardiaca possono essere messi in discussione.
Quando si considerano i disturbi clinici che abbracciano la fascia di età pediatrica e adulta, si è tentati di contemplare somiglianze, considerare fisiopatologie generali, creare approcci terapeutici globali e prevedere la prognosi. Le manifestazioni della POTS a tutte le età sono simili , con sintomi di intolleranza ortostatica cronica , tachicardia senza ipotensione ortostatica e molteplici sintomi invalidanti associati in più sistemi corporei. In 1 studio, il 66% dei pazienti ha riportato almeno 10 sintomi, il 50% dei pazienti ha riportato ≥14 sintomi e il 30% dei pazienti ha riportato ≥26 sintomi.
È stata riscontrata anche una notevole predominanza femminile (3,45:1) e bianca (94,1%) e un’associazione con una precedente infezione o commozione cerebrale. Tuttavia, ad un esame più attento, si notano differenze importanti. Nei bambini di età compresa tra 12 e 19 anni, la diagnosi di POTS è definita, in parte, dai dati del tilt table come un aumento della frequenza cardiaca di ≥ 40 battiti al minuto; Non è chiaro se ciò sia valido per un test in piedi di 10 minuti. Anche i criteri diagnostici rimangono indefiniti nei bambini sotto i 12 anni di età.
Criteri diagnostici per POTS 1. Un aumento sostenuto della frequenza cardiaca non inferiore a 30 battiti al minuto entro 10 minuti stando in piedi o inclinando la testa verso l’alto. Per le persone di età compresa tra 12 e 19 anni, l’aumento della frequenza cardiaca richiesto è di almeno 40 battiti al minuto. 2. Assenza di ipotensione ortostatica (ovvero, nessun calo prolungato della pressione arteriosa sistolica pari o superiore a 20 mmHg). 3. Frequenti sintomi di intolleranza ortostatica durante la stazione eretta, con rapido miglioramento al ritorno in posizione supina. I sintomi possono includere vertigini, palpitazioni, tremori, debolezza generale, visione offuscata e affaticamento. 4. Durata dei sintomi per almeno 3 mesi. 5. Assenza di altre condizioni che spiegano la tachicardia sinusale, come anoressia nervosa, disturbi d’ansia primari, iperventilazione, anemia, febbre, dolore, infezioni, disidratazione, ipertiroidismo, feocromocitoma, uso di farmaci cardioattivi (ad esempio simpaticomimetici, anticolinergici) o grave compromissione causato dal riposo a letto prolungato. |
Fattori di rischio e risultati
I POTS possono iniziare dopo un’infezione, una commozione cerebrale, uno scatto di crescita o un menarca.
Una piccola percentuale di pazienti ha una risoluzione spontanea della POTS, il che significa che la maggior parte dei pazienti rimane almeno in qualche modo colpita.
Molti pazienti hanno un rendimento scolastico o sportivo elevato prima dell’esordio della malattia.
La presenza delle cure parentali, così come la garanzia che i pazienti si assumano la responsabilità delle proprie cure, sono importanti per i risultati del trattamento sintomatico.
Ricerca specifica per pazienti pediatrici con POTS
Risultati nei pazienti pediatrici con POTS
- La sindrome post-commozione cerebrale è associata a POTS pediatrico e un’alta percentuale di tachicardia associata a POTS si è risolta con il miglioramento dei sintomi post-commozione cerebrale.
- La frequenza dei sintomi nel test in piedi di 10 minuti non è significativamente diversa se l’aumento della frequenza cardiaca è compreso tra 30 e 39 o ≥ 40 battiti al minuto.
- La prevalenza dell’ipermobilità articolare non è significativamente diversa se l’aumento della frequenza cardiaca è compreso tra 30 e 39 o ≥ 40 battiti al minuto.
- La POTS si verifica dopo uno scatto di crescita o un menarca.
- I sintomi possono diminuire dopo la somministrazione di testosterone esogeno .
- Fino al 19% dei pazienti con esordio della POTS durante l’adolescenza ha avuto una risoluzione dei sintomi.
- Fino al 48% dei pazienti pediatrici era libero da sintomi al follow-up a 1 anno e >85% era libero da sintomi al follow-up a 6 anni.
- I pazienti pediatrici con POTS hanno elevate prestazioni accademiche e/o atletiche.
- La vasodilatazione flusso-mediata è maggiore rispetto ai controlli.
- I livelli di ossido nitrico e l’attività dell’ossido nitrico sintetasi sono elevati rispetto ai controlli.
- I livelli di idrogeno solforato sono più alti rispetto ai controlli.
- Le pressioni venose a riposo sono elevate e la resistenza arteriosa è ridotta rispetto ai controlli.
- La resistenza vascolare periferica totale e la gittata cardiaca sono ridotte in posizione eretta rispetto ai controlli sani.
- I livelli del peptide C-natriuretico sono più alti rispetto ai controlli.
- I livelli di resistina sono elevati rispetto ai controlli.
- I livelli di resistenza in posizione supina sono inversamente correlati al grado di aumento della frequenza cardiaca dalla posizione supina a quella eretta.
- I livelli di copeptina sono elevati rispetto ai controlli.
- I livelli di ormone antidiuretico nei pazienti con ipertensione sono più alti di quelli senza ipertensione.
- L’escrezione urinaria di sodio nelle 24 ore è inferiore a quella dei controlli.
- Nonostante la vasocostrizione periferica, la posizione eretta induce un accumulo splancnico.
- L’ipotensione ortostatica al basale si verifica più frequentemente e con maggiore gravità nei pazienti rispetto ai controlli.
- Esiste una maggiore prevalenza di alterazioni nel flusso sanguigno cerebrale e nella regolazione cardiorespiratoria nei pazienti rispetto ai controlli.
- La dispersione del QTc è maggiore nei pazienti rispetto ai controlli.
- Il prodotto tasso-pressione nei pazienti è maggiore prima e dopo il risveglio rispetto ai controlli.
- La variazione diurna della frequenza cardiaca si verifica nei POTS pediatrici.
- La cinetosi di nuova insorgenza , le vertigini come fattore scatenante del mal di testa e il mal di testa ortostatico sono associati al rispetto dei criteri di frequenza cardiaca POTS nei pazienti con mal di testa e vertigini di nuova insorgenza rispetto a quelli senza.
- La manometria antroduodenale è spesso anormale nei pazienti con sintomi gastrointestinali rispetto allo svuotamento gastrico e all’endoscopia.
- La manometria anorettale è spesso anormale nei pazienti con sintomi gastrointestinali rispetto allo svuotamento gastrico, al transito del colon e all’accomodamento gastrico.
- I pazienti con sintomi gastrointestinali e POTS presentano bradigastria o tachigastria nell’antro e nel fondo gastrico in posizione eretta, mentre quelli senza POTS hanno una ridotta attività elettrica gastrica.
- Nei familiari di pazienti pediatrici con POTS, il 14,2% ha POTS, il 31,3% ha un membro della famiglia con intolleranza ortostatica, il 20,2% ha un membro della famiglia con ipermobilità articolare e il 45,1% ha una malattia autoimmune.
- La terapia sintomatica per la POTS pediatrica ha un’efficacia che varia dal 39% al 70%, a seconda del sintomo.
- L’ivabradina ha migliorato i sintomi in due terzi dei pazienti pediatrici.
- Midodrine e metoprololo hanno ridotto i punteggi dei sintomi rispetto ai pazienti non trattati.
- Livelli elevati di peptide C-natriuretico e di copeptina erano predittivi dell’efficacia del trattamento con metoprololo.
- I β-bloccanti e, in misura minore, la midodrina hanno ridotto i sintomi clinici della POTS.
- Midodrine è stata efficace nel trattamento dei POTS neuropatici, ma non dei POTS iperadrenergici.
- La soluzione salina parenterale ha riportato una migliore qualità di vita, ma i soggetti con accesso permanente erano a rischio di trombosi e/o infezione.
Sintomi associati alla POTS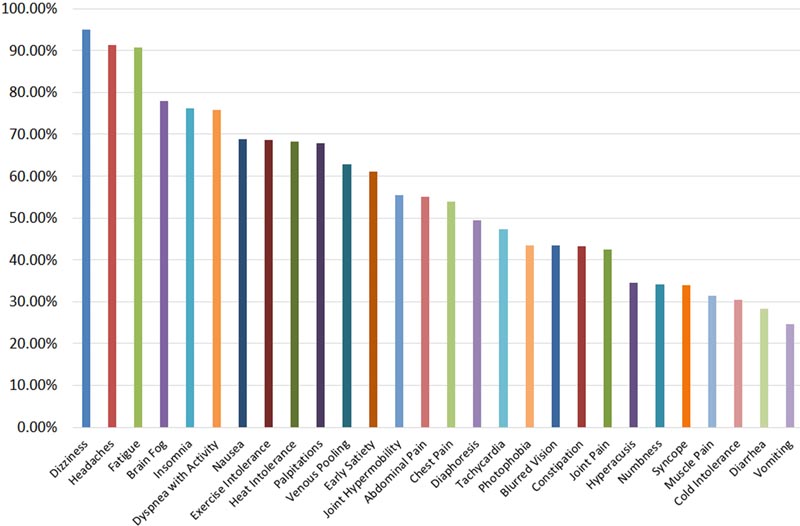
Sfruttare i problemi osservati specificamente nei bambini e negli adolescenti può aiutare a comprendere la fisiopatologia della POTS, poiché non è stata ancora definita. Sebbene sia stato proposto un meccanismo per una vasocostrizione periferica inappropriata con risposta tachicardica compensatoria combinata con un ritorno venoso sistemico inadeguato , non è chiaro il motivo per cui ciò si verifica. È noto che la POTS si verifica dopo lo scatto di crescita o il menarca e i sintomi possono diminuire dopo la somministrazione di testosterone, suggerendo un ruolo degli ormoni sessuali.
Vi è preoccupazione circa l’associazione con l’immunizzazione, sebbene la causalità non sia stata dimostrata e gli studi basati sulla popolazione non abbiano mostrato un aumento della frequenza della malattia con l’aumento dei tassi di vaccinazione degli adolescenti.
Risultati simili a POTS sono stati osservati in bambini con disturbi mitocondriali. Abbiamo notato aneddoticamente pazienti con sintomi cronici fin dall’infanzia o dall’infanzia (ad esempio, dismotilità, mal di testa o ipermobilità articolare) che alla fine hanno sviluppato POTS più tardi nell’infanzia, e i loro genitori sentivano che c’era sempre " qualcosa di sbagliato" in loro. Essi.
Uno studio del 2016 su pazienti affetti da POTS iniziata durante l’adolescenza ha dimostrato la risoluzione spontanea dei sintomi fino al 19% dei pazienti quando hanno raggiunto l’età adulta. Tuttavia, in questi pazienti, è stato notato che i sintomi della POTS erano ancora presenti fino al 33% degli intervistati che erano "guariti" . Uno studio simile sui risultati a lungo termine condotto nel 2019 in Cina ha mostrato che il 48% dei pazienti pediatrici con POTS era privo di sintomi al follow-up di 1 anno, con >85% libero da sintomi dopo 6 anni, sebbene per la diagnosi fossero utilizzati meno sintomi. valutazione rispetto a quelli di altri studi.
L’adolescenza, quando viene diagnosticata la metà dei pazienti con POTS, è un momento importante in cui si verificano molti cambiamenti nel corpo, dimostrando un contrasto significativo con gli adulti . Durante la pubertà , i cambiamenti ormonali causano crescita somatica, maturazione cerebrale, maturazione psicologica e crescita e maturazione delle gonadi, sebbene non sia chiaro come influenzino l’esordio, la fisiopatologia e gli esiti. I bambini frequentano la scuola e praticano sport, mentre gli adulti sono più sedentari e spesso hanno un rendimento scolastico e/o sportivo elevato.
L’igiene del sonno può essere difficile, soprattutto con le differenze già riconosciute nel sonno degli adolescenti. Aneddoticamente, abbiamo notato che i sintomi dei pazienti migliorano quando frequentano l’università. Ciò potrebbe essere dovuto a un tempo più lungo tra una lezione e l’altra, con tempi di recupero più lunghi, una maggiore maturità neurologica che consente una migliore capacità di riconoscere ed evitare i fattori scatenanti, o la lontananza dai genitori, che li costringe ad accettare la responsabilità e a gestire la propria malattia. Oppure potrebbe semplicemente essere associato al suddetto miglioramento dei sintomi nel tempo.
Alterazioni neuroormonali ed emodinamiche
- I pazienti con POTS mostrano risposte vascolari anormali , specialmente in posizione eretta.
- Ci sono livelli anormalmente elevati di composti associati alla vasodilatazione.
- Nei pazienti si verifica un significativo accumulo venoso degli arti inferiori e splancnici.
Valutazione clinica
|
Trattamento
- Esistono numerosi farmaci che possono essere utilizzati per ridurre i sintomi della POTS.
- La soluzione salina parenterale può essere utilizzata per ridurre i sintomi come misura temporanea, ma generalmente non è raccomandata come terapia a lungo termine.
Esiste una notevole scarsità di dati prospettici relativi alla gestione farmacologica dei pazienti pediatrici con POTS. Infatti, il primo studio prospettico, in doppio cieco e crossover di un farmaco nella POTS negli adulti, l’ivabradina , è stato appena pubblicato nel 2021. Gli studi pubblicati sull’utilizzo dei farmaci nei pazienti pediatrici sono stati per lo più di natura retrospettiva e osservazionali , sebbene siano alcuni piccoli studi prospettici.
Sebbene l’efficacia terapeutica complessiva per i sintomi di vertigini, mal di testa, nausea, dismotilità, dolore e insonnia variasse dal 39% al 53%, l’efficacia per l’affaticamento e la disfunzione cognitiva era più elevata, pari a quasi il 70%.
È stata eseguita una meta-analisi valutando gli studi che utilizzavano β-bloccanti in pazienti pediatrici con POTS. La revisione ha indicato che questi 7 studi hanno dimostrato significative preoccupazioni riguardo ai bias e non sono stati considerati di qualità sufficiente. L’ottavo studio, giudicato di qualità adeguata, era uno studio prospettico controllato che non era né in cieco né randomizzato nella valutazione di gruppi che ricevevano una terapia non farmacologica di routine più una dose mattutina di 2,5 mg di midodrine e metoprololo due volte. al giorno a 0,5 mg/kg al giorno o senza farmaci. Sia la terapia con midodrina che quella con metoprololo hanno ridotto i punteggi dei sintomi nei bambini rispetto ai pazienti non trattati, e la midodrina ha portato a un tasso più elevato di risoluzione complessiva dei sintomi di intolleranza ortostatica.
Lin, che ha dimostrato livelli elevati di peptide C-natriuretico nello studio menzionato sopra, ha anche dimostrato nello stesso studio che il metoprololo riduceva i punteggi dei sintomi nei pazienti pediatrici. Inoltre, un livello di peptide C-natriuretico superiore a 32,55 pg/ml era correlato con l’efficacia del metoprololo nel ridurre i sintomi.
Nei pazienti che non rispondono alla terapia farmacologica orale, la terapia parenterale può essere un’opzione. L’unico studio sui bambini con questa terapia è uno studio retrospettivo che utilizza soluzione fisiologica per via endovenosa in pazienti con POTS, ipotensione neuromediata o intolleranza ortostatica. La maggior parte dei pazienti ha riportato un miglioramento della qualità della vita, sebbene i pazienti che hanno utilizzato un metodo di accesso a permanenza, come un catetere centrale inserito perifericamente o un port centrale, abbiano avuto una notevole incidenza di trombosi vascolari e infezioni.
Gestione clinica
- Un’anamnesi completa che valuti i sintomi associati, così come i disturbi in comorbilità, è fondamentale per garantire un approccio terapeutico completo.
- Fatta eccezione per i risultati clinici associati a comorbilità, i risultati dell’esame obiettivo possono essere completamente normali.
- La gestione inizia con interventi non farmacologici, seguiti dall’aggiunta di farmaci, come indicato.
L’approccio del pediatra generale alla cura dei bambini e degli adolescenti affetti da POTS, come qualsiasi preoccupazione clinica, inizia con la valutazione . È necessaria un’anamnesi completa per valutare l’ampia gamma di sintomi associati alla POTS, nonché i sintomi osservati nei disturbi associati, tra cui, ma non limitate a, sindromi da ipermobilità articolare, sindrome da attivazione dei mastociti, instabilità craniocervicale, sindrome del legamento arcuato mediano e malattie autoimmuni come la sindrome di Sjögren e il lupus eritematoso sistemico.
I risultati dell’esame obiettivo possono includere manifestazioni dei disturbi sopra menzionati, come un punteggio Beighton elevato, dermatologia, orticaria, un soffio epigastrico/addominale, ristagno venoso, pupille dilatate, ecc. Spesso, ad eccezione della tachicardia verticale , l’esame clinico può essere normale .
Gli studi iniziali dovrebbero includere un elettrocardiogramma di base, oltre alla considerazione del monitoraggio Holter 24 ore su 24 per valutare le aritmie. Le indagini di laboratorio suggerite includono il cortisolo mattutino, i test di funzionalità tiroidea, il livello di vitamina D e la ferritina perché i disturbi in questi possono portare a intolleranza ortostatica.
Test di valutazione delle intolleranze ortostatiche La valutazione dell’intolleranza ortostatica comprende un test in piedi di 10 minuti. Idealmente, viene eseguito il monitoraggio continuo della pressione arteriosa e della frequenza cardiaca, ma le misurazioni dovrebbero essere ottenute almeno una volta al minuto . Il paziente deve riposare in posizione supina per 5 minuti, rilevando al termine frequenza cardiaca e pressione arteriosa. Il paziente deve quindi stare immediatamente in piedi per 10 minuti, con stimolazione e movimento minimi. Un aumento persistente della frequenza cardiaca di ≥ 40 battiti al minuto senza ipotensione ortostatica (diminuzione della pressione sanguigna di 20 mmHg sistolica o 10 mmHg diastolica) con sintomi di intolleranza ortostatica , più una storia di sintomi per ≥ 3 mesi , è diagnostico di POTS ( dopo aver escluso altre diagnosi), anche se alcuni centri utilizzano una soglia di 30 battiti al minuto. |
In assenza di altre eziologie trattabili per i sintomi, la gestione terapeutica inizia con un intervento non farmacologico , che è essenziale. Il trattamento iniziale più importante consiste nell’aumentare il volume intravascolare con un’assunzione giornaliera di liquidi compresa tra 80 e 120 once più 8-10 g di cloruro di sodio. Altre terapie, tra cui l’elevazione della testata del letto per ridurre la diuresi notturna, un’adeguata igiene del sonno, l’uso di indumenti compressivi e l’uso di giubbotti rinfrescanti per ridurre l’intolleranza al calore sono importanti misure complementari.
Avviare un protocollo di esercizi specifico per i pazienti con POTS è importante per aiutare a sopprimere i sintomi. Fu e Levine hanno sviluppato un protocollo che inizialmente utilizzava esercizi aerobici in posizione sdraiata , oltre ad attività isometriche che rafforzavano le gambe e il tronco, che hanno prodotto una riduzione significativa e duratura dei sintomi negli adulti con POTS. Tuttavia, i principi di base dell’esercizio per questi pazienti includono quanto segue: utilizzare sia esercizi aerobici che isometrici, inizialmente evitare attività in posizione eretta per prevenire l’intolleranza ortostatica, iniziare con una durata minima di esercizio e garantire un esercizio costante e progressivo. Si consiglia vivamente ai pazienti con ipermobilità articolare di essere valutati da un fisioterapista esperto di ipermobilità per insegnare loro come rafforzare e proteggere le loro articolazioni.
Spesso, la terapia non farmacologica per la POTS è insufficiente a ridurre i sintomi e i pazienti non sono in grado di riprendere le attività della vita quotidiana, per non parlare di incorporare l’esercizio fisico nella loro routine. Pertanto, l’uso di farmaci per ridurre i sintomi della POTS può essere utile. Sebbene la discussione sull’utilizzo di farmaci specifici vada oltre lo scopo di questo articolo, è possibile adottare approcci di base. Uno è quello di utilizzare farmaci mirati a sintomi specifici . Un altro è adottare un approccio generale all’uso dei farmaci, mirando a sostenere la pressione sanguigna, con l’uso di terapie come il fludrocortisone o la midodrina , abbassando delicatamente la frequenza cardiaca per migliorare la gittata cardiaca, come con il blocco . β o ivabradina .
Molti farmaci utilizzati nella gestione della POTS sono già utilizzati nei bambini e negli adolescenti per disturbi medici, consentendone la familiarità. Certamente questi farmaci possono avere effetti collaterali e i pazienti possono avere sintomi persistenti nonostante quella che sembra essere una terapia adeguata. Pertanto, la comodità nell’uso di questi farmaci richiede pratica, così come la comunicazione con i pazienti e le famiglie.
I pazienti possono anche richiedere un ulteriore rinvio a specialisti, come cardiologi, neurologi, gastroenterologi, allergologi/immunologi, ecc., sulla base di specifici risultati clinici persistenti o anormali o della mancanza di risposta alla terapia. Negli Stati Uniti, gli specialisti POTS pediatrici includono pediatri generali, cardiologi pediatrici, gastroenterologi pediatrici e neurologi infantili.
















