Das posturale orthostatische Tachykardie-Syndrom (POTS) ist eine Dysautonomie , die erst in den letzten 30 Jahren erkannt wurde. Zu den häufigen Symptomen gehören Schwindel, Kopfschmerzen, Müdigkeit, geistige Verwirrung und Schlaflosigkeit , es wurde jedoch auch über viele andere Symptome berichtet. Die Symptome sind oft ziemlich schwächend.
Da die Symptome sehr unterschiedlich sein können und viele Ärzte mit POTS noch nicht vertraut sind, kann es sein, dass Patienten Monate und Jahre lang Symptome zeigen, bevor eine Diagnose gestellt wird. Da darüber hinaus noch viel Unklarheit über die Ätiologie und Pathophysiologie besteht, sind viele Patienten, Familien und Ärzte mit den Behandlungsmöglichkeiten für POTS frustriert.
Diese Woche veröffentlicht Pediatrics einen hochmodernen Übersichtsartikel mit dem Titel „Pediatric Postural Orthostatic Tachycardia Syndrome: Where We Stand “ von Dr. Jeffrey Boris und Dr. Jeffrey Moak, beide Kinderkardiologen mit umfangreicher Erfahrung in der Arbeit mit Patienten mit POTS.
Dieser Artikel ist eine Pflichtlektüre für alle Ärzte, die Kinder und Jugendliche betreuen. Es gibt viel zu überprüfen: diagnostische Kriterien, Risikofaktoren, neurohormonelle und hämodynamische Anomalien, klinische Bewertung und klinisches Management.
Es handelt sich um einen Artikel, der mit Patienten und ihren Familien geteilt werden kann. Viele dieser Patienten haben das Gefühl gehabt: „Ist das alles nur in meinem Kopf?“ , und Sie werden aus diesem Artikel Trost und Sicherheit gewinnen, der diese Vorstellung eindeutig widerlegt.
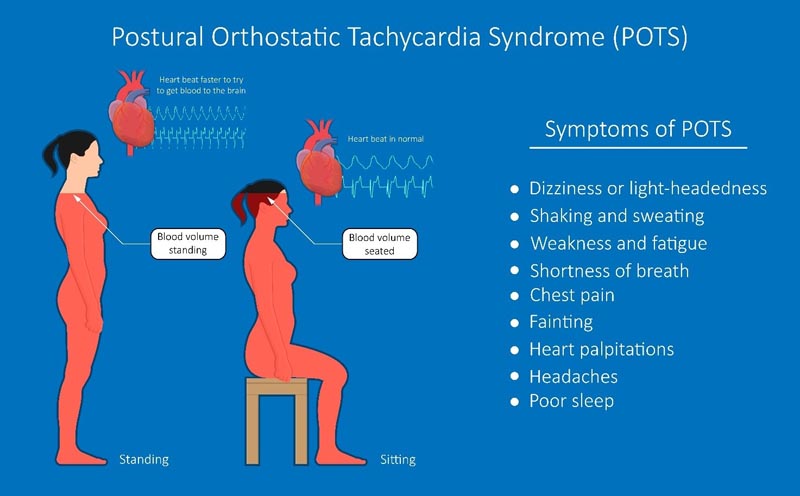
Das erstmals 1992 beschriebene posturale orthostatische Tachykardie-Syndrom (POTS) ist nach wie vor eine rätselhafte , wenn auch unterschiedlich schwere und schwächende Erkrankung. Die Pathophysiologie dieses Syndroms ist noch nicht geklärt und es gibt keinen verbleibenden Biomarker, der auf das Vorliegen von POTS hinweist. Obwohl das Forschungsinteresse in den letzten Jahren zugenommen hat, gibt es im Vergleich zu Erwachsenen relativ weniger klinische Studien und Forschungsstudien, die sich mit POTS bei Kindern und Jugendlichen befassen. Allerdings beginnt gerade im Jugendalter eine große Zahl von POTS-Fällen, auch bei erwachsenen Patienten, die später untersucht werden.
Das posturale orthostatische Tachykardie-Syndrom (POTS), eine Dysautonomie , die mehrere somatische Systeme bei Kindern und Erwachsenen betrifft, führt zu erheblichen Behinderungen. POTS hat seit der ersten Berichterstattung im Jahr 1992 zunehmende Anerkennung gefunden und seit den späten 1990er Jahren eine steigende Zahl von Veröffentlichungen verzeichnet.
Die relativ hohe Morbidität sowie die relativ geringe Forschungsfinanzierung veranlassten die National Institutes of Health (NIH) der Vereinigten Staaten, ein Seminar zu sponsern, bei dem sich internationale POTS-Experten trafen, um den Stand der Wissenschaft und die Prioritäten der Forschung zu diskutieren.
In diesem Artikel werden verschiedene Merkmale hinsichtlich der diagnostischen und klinischen Aspekte von POTS bei Kindern und Jugendlichen untersucht und spezifische Forschungsergebnisse innerhalb dieser Gruppen zusammengefasst.
Diagnosekriterien
- Patienten können zahlreiche Symptome in mehreren Körpersystemen aufweisen.
- POTS betrifft vor allem weiße Frauen in den Vereinigten Staaten.
Zu den diagnostischen Kriterien für pädiatrisches POTS gehören Symptome einer chronischen orthostatischen Intoleranz für ≥ 3 Monate, ein anhaltender symptomatischer Anstieg der Herzfrequenz um ≥ 40 Schläge pro Minute in den ersten 10 Minuten aufrechter Position nach Rückenlage ohne orthostatische Hypotonie und das Fehlen anderer möglicher Ursachen. Herzfrequenzkriterien können in Frage gestellt werden.
Wenn man klinische Störungen im pädiatrischen und erwachsenen Altersbereich betrachtet, ist man versucht, über Ähnlichkeiten nachzudenken, allgemeine Pathophysiologien zu berücksichtigen, globale Behandlungsansätze zu entwickeln und Prognosen vorherzusagen. Die Manifestationen von POTS sind in allen Altersstufen ähnlich , mit Symptomen einer chronischen orthostatischen Intoleranz , Tachykardie ohne orthostatische Hypotonie und mehreren damit verbundenen behindernden Symptomen in mehreren Körpersystemen. In einer Studie berichteten 66 % der Patienten über mindestens 10 Symptome, 50 % der Patienten über ≥14 Symptome und 30 % der Patienten über ≥26 Symptome.
Es gab auch eine bemerkenswerte Dominanz von Frauen (3,45:1) und Weißen (94,1 %) sowie einen Zusammenhang mit einer früheren Infektion oder Gehirnerschütterung. Bei näherer Betrachtung gibt es jedoch wichtige Unterschiede. Bei Kindern im Alter von 12 bis 19 Jahren wird die Diagnose POTS teilweise anhand von Tilt-Table-Daten als Anstieg der Herzfrequenz um ≥40 Schläge pro Minute definiert; Ob dies für einen 10-minütigen Stehtest gilt, ist unklar. Auch bei Kindern unter 12 Jahren sind die diagnostischen Kriterien noch unklar.
Diagnosekriterien für POTS 1. Ein anhaltender Anstieg der Herzfrequenz um nicht weniger als 30 Schläge pro Minute innerhalb von 10 Minuten nach dem Stehen oder Hochlegen des Kopfes. Für Menschen im Alter von 12 bis 19 Jahren beträgt die erforderliche Herzfrequenzsteigerung mindestens 40 Schläge pro Minute. 2. Keine orthostatische Hypotonie (d. h. kein anhaltender Abfall des systolischen Blutdrucks um 20 mmHg oder mehr). 3. Häufige Symptome einer orthostatischen Intoleranz beim Stehen, mit rascher Besserung nach Rückkehr in die Rückenlage. Zu den Symptomen können Schwindel, Herzklopfen, Zittern, allgemeine Schwäche, verschwommenes Sehen und Müdigkeit gehören. 4. Dauer der Symptome für mindestens 3 Monate. 5. Fehlen anderer Erkrankungen, die eine Sinustachykardie erklären, wie Anorexia nervosa, primäre Angststörungen, Hyperventilation, Anämie, Fieber, Schmerzen, Infektionen, Dehydration, Hyperthyreose, Phäochromozytom, Einnahme von kardioaktiven Medikamenten (z. B. Sympathomimetika, Anticholinergika) oder schwere Beeinträchtigung verursacht durch längere Bettruhe. |
Risikofaktoren und Ergebnisse
POTS können nach einer Infektion, einer Gehirnerschütterung, einem Wachstumsschub oder einer Menarche beginnen.
Bei einem kleinen Prozentsatz der Patienten verschwindet das POTS spontan, was bedeutet, dass die meisten Patienten zumindest teilweise betroffen bleiben.
Viele Patienten verfügen bereits vor Ausbruch der Erkrankung über hohe schulische oder sportliche Leistungen.
Für die Ergebnisse der symptomatischen Behandlung sind die Anwesenheit elterlicher Fürsorge sowie die Sicherstellung, dass der Patient die Verantwortung für seine eigene Fürsorge übernimmt, wichtig.
Spezifische Forschung für pädiatrische Patienten mit POTS
Befunde bei pädiatrischen Patienten mit POTS
- Das Post-Gehirnerschütterungssyndrom ist mit POTS bei Kindern verbunden, und ein hoher Prozentsatz der POTS-assoziierten Tachykardien verschwand, als sich die Symptome nach der Gehirnerschütterung besserten.
- Die Häufigkeit der Symptome beim 10-Minuten-Stehtest unterscheidet sich nicht wesentlich, wenn der Anstieg der Herzfrequenz 30 bis 39 oder ≥40 Schläge pro Minute beträgt.
- Die Prävalenz der Gelenkhypermobilität unterscheidet sich nicht signifikant, wenn der Anstieg der Herzfrequenz 30 bis 39 oder ≥ 40 Schläge pro Minute beträgt.
- POTS tritt nach einem Wachstumsschub oder einer Menarche auf.
- Nach Gabe von exogenem Testosteron können die Symptome nachlassen .
- Bei bis zu 19 % der Patienten mit POTS-Beginn im Jugendalter verschwanden die Symptome.
- Bis zu 48 % der pädiatrischen Patienten waren bei der Nachuntersuchung nach einem Jahr beschwerdefrei und >85 % waren bei der Nachuntersuchung nach 6 Jahren beschwerdefrei.
- Pädiatrische Patienten mit POTS weisen hohe akademische und/oder sportliche Leistungen auf.
- Die durch den Fluss vermittelte Vasodilatation ist größer als bei den Kontrollen.
- Die Stickoxidwerte und die Stickoxid-Synthetase-Aktivität sind im Vergleich zu den Kontrollen erhöht.
- Der Schwefelwasserstoffgehalt ist höher als bei den Kontrollen.
- Im Vergleich zu den Kontrollpersonen ist der venöse Druck im Ruhezustand erhöht und der arterielle Widerstand verringert.
- Der gesamte periphere Gefäßwiderstand und das Herzzeitvolumen sind in aufrechter Position im Vergleich zu gesunden Kontrollpersonen verringert.
- Die Konzentrationen des C-natriuretischen Peptids sind höher als bei den Kontrollen.
- Die Resistinwerte sind im Vergleich zu den Kontrollen erhöht.
- Die Resistinspiegel in Rückenlage korrelieren umgekehrt mit dem Grad des Herzfrequenzanstiegs von der Rückenlage zur aufrechten Position.
- Die Copeptinwerte sind im Vergleich zu den Kontrollen erhöht.
- Der Spiegel des antidiuretischen Hormons ist bei Patienten mit Bluthochdruck höher als bei Patienten ohne Bluthochdruck.
- Die 24-Stunden-Natriumausscheidung im Urin ist geringer als bei den Kontrollpersonen.
- Trotz peripherer Vasokonstriktion führt die aufrechte Position zu einer Splanchnikus-Ansammlung.
- Eine orthostatische Hypotonie zu Studienbeginn tritt bei Patienten häufiger und mit größerem Schweregrad auf als bei Kontrollpersonen.
- Bei Patienten kommt es im Vergleich zu Kontrollpersonen häufiger zu Veränderungen des zerebralen Blutflusses und der kardiorespiratorischen Regulation.
- Die QTc-Dispersion ist bei Patienten größer als bei Kontrollpersonen.
- Das Frequenzdruckprodukt ist bei Patienten vor und nach dem Aufwachen größer als bei Kontrollpersonen.
- Bei pädiatrischen POTS kommt es zu tageszeitlichen Schwankungen der Herzfrequenz.
- Neu auftretende Reisekrankheit , Schwindel als Auslöser von Kopfschmerzen und orthostatischer Kopfschmerz sind mit der Erfüllung der POTS-Herzfrequenzkriterien bei Patienten mit neu auftretenden Kopfschmerzen und Schwindel im Vergleich zu Patienten ohne diese verbunden.
- Bei Patienten mit gastrointestinalen Symptomen ist die antroduodenale Manometrie im Vergleich zur Magenentleerung und Endoskopie häufig abnormal .
- Bei Patienten mit gastrointestinalen Symptomen ist die anorektale Manometrie im Vergleich zur Magenentleerung, zum Dickdarmtransit und zur Magenakkommodation oft abnormal.
- Patienten mit gastrointestinalen Symptomen und POTS haben im Stehen Bradygastrie oder Tachygastrie im Antrum und Fundus des Magens, während Patienten ohne POTS eine verminderte elektrische Aktivität des Magens haben.
- Von den Familienmitgliedern pädiatrischer Patienten mit POTS haben 14,2 % POTS, 31,3 % haben ein Familienmitglied mit orthostatischer Intoleranz, 20,2 % haben ein Familienmitglied mit Gelenkhypermobilität und 45,1 % haben eine Autoimmunerkrankung.
- Die symptomatische Therapie bei pädiatrischem POTS führt je nach Symptom zu einer Wirksamkeit von 39 % bis 70 %.
- Ivabradin verbesserte die Symptome bei zwei Dritteln der pädiatrischen Patienten.
- Midodrin und Metoprolol reduzierten die Symptomwerte im Vergleich zu unbehandelten Patienten.
- Erhöhte Spiegel von C-natriuretischem Peptid und Copeptin waren ein Hinweis auf die Wirksamkeit der Metoprolol-Behandlung.
- Betablocker und in geringerem Maße Midodrin reduzierten die klinischen Symptome von POTS.
- Midodrin war bei der Behandlung neuropathischer POTS wirksam, nicht jedoch bei hyperadrenergen POTS.
- Bei parenteraler normaler Kochsalzlösung verbesserte sich die Lebensqualität, bei Patienten mit permanentem Zugang bestand jedoch ein Risiko für Thrombosen und/oder Infektionen.
Mit POTS verbundene Symptome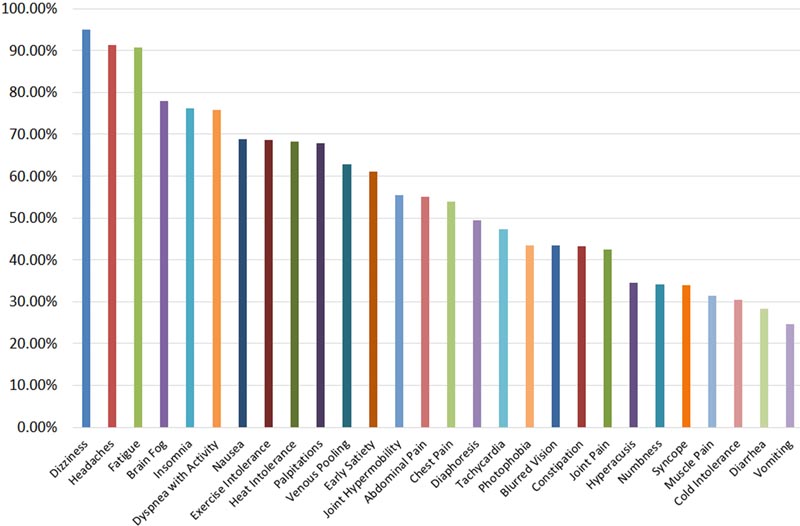
Die Nutzung speziell bei Kindern und Jugendlichen beobachteter Probleme kann zum Verständnis der Pathophysiologie von POTS beitragen, da diese noch nicht definiert wurde. Obwohl ein Mechanismus für eine unangemessene periphere Vasokonstriktion mit kompensatorischer tachykarder Reaktion in Kombination mit einem unzureichenden systemischen venösen Rückfluss vorgeschlagen wurde , ist nicht klar, warum dies geschieht. Es wird festgestellt, dass POTS nach einem Wachstumsschub oder einer Menarche auftritt und die Symptome nach der Verabreichung von Testosteron abnehmen können, was auf eine Rolle der Sexualhormone schließen lässt.
Es bestehen Bedenken hinsichtlich des Zusammenhangs mit Impfungen, obwohl ein Kausalzusammenhang nicht nachgewiesen wurde und bevölkerungsbezogene Studien keinen Anstieg der Krankheitshäufigkeit mit steigenden Impfraten bei Jugendlichen gezeigt haben.
Bei Kindern mit mitochondrialen Störungen wurden POTS-ähnliche Befunde beobachtet. Wir haben anekdotisch von Patienten mit chronischen Symptomen seit dem Säuglings- oder Kindesalter (z. B. Motilitätsstörungen, Kopfschmerzen oder Hypermobilität der Gelenke) berichtet, die schließlich später in der Kindheit POTS entwickelten, und ihre Eltern hatten das Gefühl, dass mit ihnen immer „ etwas nicht stimmte“ . Sie.
Eine Studie aus dem Jahr 2016 mit Patienten mit POTS, die im Jugendalter begannen, zeigte, dass die Symptome bei bis zu 19 % der Patienten bis zum Erreichen des Erwachsenenalters spontan verschwanden . Bei diesen Patienten wurde jedoch festgestellt, dass POTS-Symptome bei bis zu 33 % der Befragten, die sich „genesen“ hatten, immer noch vorhanden waren . Eine ähnliche Studie zu Langzeitergebnissen aus China aus dem Jahr 2019 zeigte, dass 48 % der pädiatrischen POTS-Patienten nach einem Jahr Nachuntersuchung beschwerdefrei waren, wobei nach sechs Jahren >85 % beschwerdefrei waren, obwohl weniger Symptome für die Diagnose herangezogen wurden. Bewertung als die anderer Studien.
Die Adoleszenz, in der die Hälfte der POTS-Patienten diagnostiziert wird, ist eine wichtige Zeit, in der viele Veränderungen im Körper auftreten, was einen deutlichen Unterschied zum Erwachsenenalter darstellt . Während der Pubertät verursachen hormonelle Veränderungen somatisches Wachstum, Gehirnreifung, psychologische Reifung sowie Gonadenwachstum und -reifung, obwohl unklar ist, wie sie sich auf Beginn, Pathophysiologie und Ergebnisse auswirken. Kinder gehen zur Schule und treiben Sport, während Erwachsene eher bewegungsarm sind und häufig hohe schulische und/oder sportliche Leistungen erbringen.
Schlafhygiene kann schwierig sein, insbesondere angesichts der bereits bekannten Unterschiede im Schlaf von Jugendlichen. Anekdotisch haben wir festgestellt, dass sich die Symptome von Patienten bessern , wenn sie das College besuchen. Dies kann darauf zurückzuführen sein, dass die Zeit zwischen den Unterrichtsstunden länger ist und die Genesungszeit zunimmt, die neurologische Reife größer ist und Auslöser besser erkennen und vermeiden kann, oder dass die Eltern nicht in der Nähe ihrer Eltern sind und diese gezwungen sind, Verantwortung zu übernehmen und mit ihrer Krankheit umzugehen. Oder es könnte einfach mit der oben erwähnten Verbesserung der Symptome im Laufe der Zeit zusammenhängen.
Neurohormonelle und hämodynamische Veränderungen
- Patienten mit POTS zeigen abnormale Gefäßreaktionen, insbesondere in aufrechter Position.
- Es gibt ungewöhnlich hohe Konzentrationen an Verbindungen, die mit einer Gefäßerweiterung einhergehen.
- Bei Patienten kommt es zu einer erheblichen venösen Ansammlung der unteren und splanchnischen Extremitäten.
Klinische Bewertung
|
Behandlung
- Es gibt zahlreiche Medikamente, die zur Linderung der POTS-Symptome eingesetzt werden können.
- Parenterale Kochsalzlösung kann als vorübergehende Maßnahme zur Linderung der Symptome eingesetzt werden, wird jedoch im Allgemeinen nicht als Langzeittherapie empfohlen .
Es gibt einen bemerkenswerten Mangel an prospektiven Daten zum Medikamentenmanagement bei pädiatrischen Patienten mit POTS. Tatsächlich wurde erst 2021 die erste prospektive, doppelblinde Crossover-Studie zu einem Medikament gegen POTS bei Erwachsenen, Ivabradin , veröffentlicht. Die veröffentlichten Studien, die sich mit der Medikamenteneinnahme bei pädiatrischen Patienten befassen, sind überwiegend retrospektiver Natur und beobachtender Natur , obwohl es einige davon gibt kleine prospektive Studien.
Obwohl die gesamte therapeutische Wirksamkeit bei Symptomen wie Benommenheit, Kopfschmerzen, Übelkeit, Motilitätsstörungen, Schmerzen und Schlaflosigkeit zwischen 39 % und 53 % lag, war die Wirksamkeit bei Müdigkeit und kognitiven Dysfunktionen mit fast 70 % höher.
Es wurde eine Metaanalyse durchgeführt, in der Studien mit β-Blockern bei pädiatrischen Patienten mit POTS ausgewertet wurden. Die Überprüfung ergab, dass diese sieben Studien erhebliche Bedenken hinsichtlich der Verzerrung aufwiesen und als nicht von ausreichender Qualität angesehen wurden. Bei der achten Studie, die als qualitativ ausreichend beurteilt wurde, handelte es sich um eine prospektive kontrollierte Studie, die weder verblindet noch randomisiert wurde und Gruppen bewertete, die eine routinemäßige nichtpharmakologische Therapie plus eine Morgendosis von 2,5 mg Midodrin und zweimal Metoprolol erhielten. täglich mit 0,5 mg/kg pro Tag oder ohne Medikamente. Sowohl die Midodrin- als auch die Metoprolol-Therapie reduzierten die Symptomwerte bei Kindern im Vergleich zu unbehandelten Patienten, und Midodrin führte zu einer höheren Rate der Gesamtauflösung der Symptome einer orthostatischen Intoleranz.
Lin, der in der oben erwähnten Studie erhöhte Werte des C-natriuretischen Peptids aufwies , zeigte in derselben Studie auch, dass Metoprolol die Symptomwerte bei pädiatrischen Patienten reduzierte. Darüber hinaus korrelierte ein C-natriuretischer Peptidspiegel von mehr als 32,55 pg/ml mit der Wirksamkeit von Metoprolol bei der Linderung der Symptome.
Bei Patienten, bei denen eine orale medikamentöse Therapie versagt, kann eine parenterale Therapie eine Option sein. Die einzige Studie bei Kindern mit dieser Therapie ist eine retrospektive Studie mit intravenöser normaler Kochsalzlösung bei Patienten mit POTS, neural vermittelter Hypotonie oder orthostatischer Intoleranz. Die meisten Patienten berichteten über eine verbesserte Lebensqualität, obwohl bei Patienten, die eine Dauerzugangsmethode verwendeten, wie etwa einen peripher eingeführten zentralen Katheter oder einen zentralen Port, eine bemerkenswerte Inzidenz von Gefäßthrombosen und Infektionen auftrat.
Klinisches Management
- Eine vollständige Anamnese, die die damit verbundenen Symptome sowie komorbide Störungen bewertet, ist der Schlüssel zur Gewährleistung eines umfassenden therapeutischen Ansatzes.
- Mit Ausnahme klinischer Befunde im Zusammenhang mit Komorbiditäten können die Befunde der körperlichen Untersuchung völlig normal sein.
- Die Behandlung beginnt mit nichtpharmakologischen Interventionen, gefolgt von der Zugabe von Medikamenten, je nach Indikation.
Der Ansatz des allgemeinen Kinderarztes bei der Betreuung von Kindern und Jugendlichen mit POTS beginnt, wie bei jedem klinischen Anliegen, mit der Beurteilung . Eine vollständige Anamnese ist erforderlich, um das breite Spektrum der mit POTS verbundenen Symptome sowie die Symptome zu beurteilen, die bei damit verbundenen Erkrankungen auftreten, einschließlich, aber nicht beschränkt auf Gelenkhypermobilitätssyndrome, Mastzellaktivierungssyndrom, kraniozervikale Instabilität, medianes Bogenbandsyndrom usw Autoimmunerkrankungen wie Sjögren-Syndrom und systemischer Lupus erythematodes.
Zu den Befunden der körperlichen Untersuchung können Manifestationen der oben genannten Störungen gehören, wie z. B. ein erhöhter Beighton-Score, Dermatographie, Urtikaria, ein epigastrisches/abdominales Geräusch, venöse Ansammlung, erweiterte Pupillen usw. Mit Ausnahme einer aufrechten Tachykardie kann die klinische Untersuchung häufig normal ausfallen .
Zu den ersten Studien sollte neben der Berücksichtigung einer 24-Stunden-Holter-Überwachung zur Beurteilung von Arrhythmien auch ein Basis-Elektrokardiogramm gehören. Zu den empfohlenen Laboruntersuchungen gehören morgendliche Cortisol-, Schilddrüsenfunktionstests, Vitamin-D-Spiegel und Ferritin, da Störungen dieser zu einer orthostatischen Intoleranz führen können.
Bewertungstest der orthostatischen Unverträglichkeit Die Beurteilung der orthostatischen Intoleranz umfasst einen 10-minütigen Stehtest. Idealerweise erfolgt eine kontinuierliche Überwachung des Blutdrucks und der Herzfrequenz, die Messung sollte jedoch mindestens einmal pro Minute erfolgen . Der Patient sollte 5 Minuten lang auf dem Rücken liegen und am Ende Herzfrequenz und Blutdruck messen. Anschließend sollte der Patient sofort 10 Minuten lang mit minimaler Stimulation und Bewegung stehen. Ein anhaltender Anstieg der Herzfrequenz von ≥ 40 Schlägen pro Minute ohne orthostatische Hypotonie (Blutdruckabfall um 20 mmHg systolisch oder 10 mmHg diastolisch) mit Symptomen einer orthostatischen Intoleranz sowie eine Vorgeschichte von Symptomen seit ≥ 3 Monaten sind die Diagnose von POTS ( nach Ausschluss anderer Diagnosen), obwohl einige Websites einen Schwellenwert von 30 Schlägen pro Minute verwenden. |
Da keine anderen behandelbaren Ursachen für die Symptome gefunden werden können, beginnt die therapeutische Behandlung mit einer nicht-pharmakologischen Intervention, die unerlässlich ist. Die wichtigste Erstbehandlung besteht in der Erhöhung des intravaskulären Volumens durch eine tägliche Flüssigkeitsaufnahme von 80 bis 120 Unzen plus 8 bis 10 g Natriumchlorid. Andere Therapien, darunter das Anheben des Kopfendes des Bettes zur Reduzierung der nächtlichen Diurese, eine angemessene Schlafhygiene, die Verwendung von Kompressionskleidung und die Verwendung von Kühlwesten zur Reduzierung der Hitzeintoleranz, sind wichtige ergänzende Maßnahmen.
Die Einführung eines spezifischen Übungsprotokolls für POTS-Patienten ist wichtig, um die Symptome zu unterdrücken. Fu und Levine entwickelten ein Protokoll, das zunächst Aerobic-Übungen im Liegen sowie isometrische Aktivitäten zur Stärkung der Beine und des Rumpfes verwendete, was bei Erwachsenen mit POTS zu einer signifikanten und langanhaltenden Linderung der Symptome führte. Zu den Grundprinzipien des Trainings für diese Patienten gehören jedoch die folgenden: Verwenden Sie sowohl Aerobic- als auch isometrische Übungen, vermeiden Sie zunächst aufrechte Aktivitäten, um einer orthostatischen Intoleranz vorzubeugen, beginnen Sie mit einer minimalen Trainingsdauer und achten Sie auf ein konsistentes und progressives Training. Patienten mit Gelenkhypermobilität wird dringend empfohlen, sich von einem mit Hypermobilität vertrauten Physiotherapeuten untersuchen zu lassen, um ihnen beizubringen, wie sie ihre Gelenke stärken und schützen können.
Oftmals reicht die nicht-pharmakologische Therapie bei POTS nicht aus, um die Symptome zu lindern, und die Patienten sind nicht in der Lage, ihre Aktivitäten des täglichen Lebens wieder aufzunehmen, geschweige denn Bewegung in ihre Routine zu integrieren. Daher kann der Einsatz von Medikamenten zur Linderung der POTS-Symptome von Vorteil sein. Obwohl die Erörterung des Einsatzes spezifischer Medikamente den Rahmen dieses Artikels sprengen würde, gibt es grundlegende Ansätze, die verfolgt werden können. Eine besteht darin, Medikamente zu verwenden, die auf bestimmte Symptome abzielen . Eine andere besteht darin, bei der Medikamenteneinnahme einen pauschalen Ansatz zu verfolgen, der darauf abzielt, den Blutdruck durch den Einsatz von Therapien wie Fludrocortison oder Midodrin zu unterstützen und gleichzeitig die Herzfrequenz sanft zu senken, um die Herzleistung zu verbessern, wie bei einer Blockade . β oder Ivabradin .
Viele Medikamente, die zur Behandlung von POTS eingesetzt werden, werden bereits bei Kindern und Jugendlichen bei medizinischen Störungen eingesetzt, was eine Vertrautheit ermöglicht. Sicherlich können diese Medikamente Nebenwirkungen haben und Patienten können trotz einer scheinbar angemessenen Therapie anhaltende Symptome haben. Daher erfordert der Komfort bei der Anwendung dieser Medikamente Übung sowie Kommunikation mit Patienten und Familienangehörigen.
Patienten benötigen möglicherweise auch eine zusätzliche Überweisung an Spezialisten wie Kardiologen, Neurologen, Gastroenterologen, Allergologen/Immunologen usw., basierend auf bestimmten anhaltenden oder abnormalen klinischen Befunden oder mangelndem Ansprechen auf die Therapie. In den Vereinigten Staaten gehören zu den pädiatrischen POTS-Spezialisten allgemeine Kinderärzte, pädiatrische Kardiologen, pädiatrische Gastroenterologen und Kinderneurologen.
















