Riepilogo Durante la diffusione della sindrome respiratoria acuta grave coronavirus-2, alcuni dati ancora emergenti e che necessitano di un’analisi completa indicano che alcuni gruppi di pazienti sono a rischio di COVID-19. Ciò include pazienti con ipertensione, malattie cardiache, diabete mellito e chiaramente gli anziani. Molti di questi pazienti vengono trattati con bloccanti del sistema renina-angiotensina . Poiché la proteina ACE2 (enzima di conversione dell’angiotensina 2) è il recettore che facilita l’ingresso del coronavirus nelle cellule, si è diffusa l’idea che il trattamento con bloccanti del sistema renina-angiotensina possa aumentare il rischio di sviluppare un’infezione. a causa del coronavirus acuto grave e fatale. Questo articolo discute questo concetto . L’ACE2 nella sua forma completa è un enzima legato alla membrana, mentre la sua forma più breve (solubile) circola nel sangue a livelli molto bassi. Come monocarbossipeptidasi, l’ACE2 contribuisce alla degradazione di diversi substrati, comprese le angiotensine I e II. l Gli ACE inibitori (enzima di conversione dell’angiotensina) non inibiscono l’ACE2 perché ACE e ACE2 sono enzimi diversi. Sebbene sia stato dimostrato che i bloccanti del recettore di tipo 1 dell’angiotensina II aumentano l’espressione di ACE2 negli animali da esperimento, le prove non sono sempre coerenti e differiscono tra i vari bloccanti del recettore di tipo 1 dell’angiotensina II e i diversi organi. Inoltre, non ci sono dati a sostegno dell’idea che la somministrazione di ACE inibitori o di bloccanti dei recettori di tipo 1 dell’angiotensina II faciliti l’ingresso del coronavirus aumentando l’espressione di ACE2 negli animali o nell’uomo. Infatti, i dati sugli animali supportano un’elevata espressione di ACE2 che conferisce potenziali effetti protettivi polmonari e cardiovascolari. In sintesi, sulla base delle evidenze attualmente disponibili, il trattamento con bloccanti del sistema renina-angiotensina non dovrebbe essere interrotto a causa dei timori legati all’infezione da coronavirus. |
La diffusione della sindrome respiratoria acuta grave coronavirus-2 (SARS-CoV-2) ha già assunto proporzioni pandemiche, avendo contagiato più di 100.000 persone in 100 paesi. Sebbene l’attuale obiettivo principale delle autorità sanitarie pubbliche sia quello di sviluppare una risposta globale coordinata per preparare i sistemi sanitari ad affrontare questa sfida senza precedenti, è stata identificata una preoccupazione che è di particolare interesse per medici e ricercatori con un forte interesse per l’ipertensione arteriosa.
L’ipertensione, la malattia coronarica e il diabete mellito, in particolare negli anziani, aumentano la suscettibilità all’infezione da SARS-CoV-2.
Poiché l’ACE2 (enzima di conversione dell’angiotensina 2) è il recettore che consente al coronavirus di entrare nelle cellule, è emersa l’idea che l’uso preesistente di bloccanti del sistema renina-angiotensina (RAS) potrebbe aumentare il rischio di sviluppare un’infezione grave. e fatale da SARSCoV-2.
Questo commento discute questa preoccupazione e conclude che, sulla base delle prove attuali, non c’è motivo di abbandonare i bloccanti del RAS nei pazienti che ricevono questa importante classe di agenti antipertensivi a causa dei timori di un aumento del rischio di contrarre SARS-CoV-2 o di peggiorarne il decorso. .
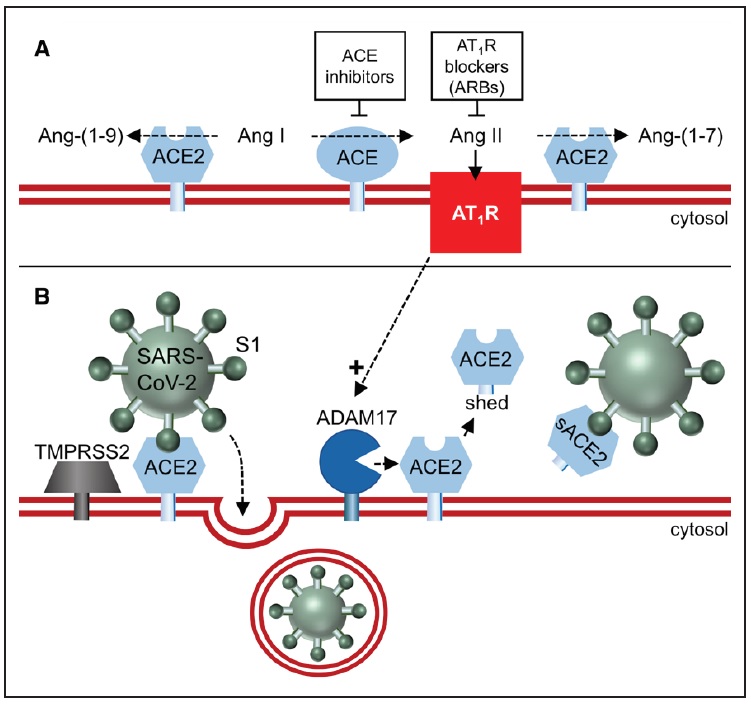 Figura. La carbossipeptidasi ACE2 (enzima di conversione dell’angiotensina 2) converte l’Ang II (angiotensina II) in Ang-(1-7) e l’Ang I in Ang-(1-9)(A), ma non viene bloccata dall’ACE (enzima di conversione dell’angiotensina ), che impediscono la conversione dell’Ang I in Ang II. ACE2 lega e interiorizza anche SARSCov-2 (sindrome respiratoria acuta grave coronavirus-2; B), dopo l’innesco con la serina proteasi TMPRSS2 (proteasi transmembrana, serina 2). La rimozione dell’ACE2 legato alla membrana da parte di una disintegrina e metalloproteasi 17 (ADAM17) determina la comparsa di ACE2 solubili, che non possono più mediare l’ingresso di SARSCov-2 e potrebbero persino impedire tale ingresso mantenendo il virus in soluzione. L’AT1R (Ang II, attraverso il suo recettore di tipo 1) sovraregola ADAM17 e i bloccanti dell’AT1R (ARB) lo impedirebbero.
Figura. La carbossipeptidasi ACE2 (enzima di conversione dell’angiotensina 2) converte l’Ang II (angiotensina II) in Ang-(1-7) e l’Ang I in Ang-(1-9)(A), ma non viene bloccata dall’ACE (enzima di conversione dell’angiotensina ), che impediscono la conversione dell’Ang I in Ang II. ACE2 lega e interiorizza anche SARSCov-2 (sindrome respiratoria acuta grave coronavirus-2; B), dopo l’innesco con la serina proteasi TMPRSS2 (proteasi transmembrana, serina 2). La rimozione dell’ACE2 legato alla membrana da parte di una disintegrina e metalloproteasi 17 (ADAM17) determina la comparsa di ACE2 solubili, che non possono più mediare l’ingresso di SARSCov-2 e potrebbero persino impedire tale ingresso mantenendo il virus in soluzione. L’AT1R (Ang II, attraverso il suo recettore di tipo 1) sovraregola ADAM17 e i bloccanti dell’AT1R (ARB) lo impedirebbero.
Corona virus e ACE2
Nel 2003, Li et al4 hanno dimostrato che ACE2 è il recettore responsabile dell’ingresso del coronavirus SARS. Il legame al recettore ACE2 richiede l’unità di superficie di una proteina virale. Il successivo ingresso cellulare dipende dall’innesco da parte della serina proteasi TMPRSS2 (proteasi transmembrana, serina 2). Due recenti rapporti hanno confermato che anche il SARS-CoV-2 entra nella cellula attraverso questa via. È importante sottolineare che l’ingresso di SARS-CoV-2 nella cellula potrebbe essere bloccato sia da anticorpi neutralizzanti la proteina S che da inibitori TMPRSS2 (camostat mesilato).
Nel polmone, l’espressione di ACE2 si verifica nei pneumociti e nei macrofagi di tipo 2. In generale, tuttavia, l’espressione polmonare di ACE2 è bassa rispetto ad altri organi come l’intestino, i testicoli, il cuore e i reni.
L’ACE2 mostra una notevole omologia con l’ACE (enzima di conversione dell’angiotensina; 40% di identità e 61% di somiglianza) e, su questa base, è stato nominato nel 2000. Come monocarbossipeptidasi, idrolizza più peptidi, tra cui apelina, oppioidi, chinine e angiotensine. Gran parte del lavoro sull’ACE2 si è concentrato sugli effetti biologici legati alla formazione di angiotensina-(1-7) dall’angiotensina II.
A differenza dell’ACE, l’ACE2 non converte l’angiotensina I in angiotensina II, né gli ACE inibitori ne bloccano l’attività.
Ciò non sorprende perché l’omologia non riguarda il sito attivo. L’ACE2 è il più potente dei 3 enzimi noti per convertire il vasocostrittore angiotensina II in angiotensina-(1-7). L’angiotensina-(1-7) possiede sempre più proprietà organoprotettive che si oppongono e contrastano quelle dell’angiotensina II.
Il recettore AT1 (l’angiotensina II, attraverso il suo tipo 1) sovraregola ADAM17, aumentando così i livelli solubili di ACE2. Nelle urine, i livelli solubili di ACE2 possono essere significativi e probabilmente derivano dallo sfaldamento della membrana tubulare prossimale.
Quali sono gli effetti dei bloccanti RAS su ACE2?
Questo è davvero il nocciolo della questione e la confusione e il panico prevalenti a cui stiamo assistendo nella comunità medica dopo che si è diffusa la voce che ACE2 è il recettore della SARS-CoV-2. Parte della confusione sui social media e nel pubblico in generale è dovuta al fatto che gli ACE inibitori vengono talvolta confusi con gli inibitori ACE2. Si tratta di 2 enzimi diversi con 2 siti attivi diversi e qualsiasi effetto dell’ACE pertanto gli inibitori dell’attività dell’ACE2 devono essere indiretti, attraverso i rispettivi substrati. È improbabile che ciò abbia qualche relazione con il legame con SARS-CoV-2. Tuttavia, ci sono rapporti limitati secondo cui gli ACE inibitori influenzano l’espressione di ACE2 nel cuore e nei reni.
I bloccanti del recettore AT1 (ARB) alterano l’espressione di ACE2 in modo più coerente in diversi studi, sia a livello di mRNA che di proteine. È stato meglio documentato nel tessuto cardiaco e nel sistema vascolare renale. Tuttavia, anche in questo caso, i risultati sono contrastanti, richiedono dosi elevate e spesso differiscono a seconda dell’ARB e dell’organo.
Nel loro insieme, ci sono prove da studi su animali che gli ARB possono sovraregolare l’ACE2 legato alla membrana, mentre gli ACE inibitori non possono. Tuttavia, i dati attuali sono spesso contrastanti e variano tra ARB e tessuti (p. es., cuore o rene). Anche se la sovraregolazione dell’ACE2 tissutale segnalata dagli ARB negli studi sugli animali e generalmente a dosi elevate potesse essere estrapolata agli esseri umani, ciò non stabilirebbe che sia sufficiente per facilitare l’ingresso di SARS-CoV-2.
Vorremmo sottolineare che dovrebbe essere considerato anche un effetto polmonare potenzialmente benefico degli ARB. Durante il danno polmonare acuto, l’ACE2 alveolare sembra essere sottoregolato. Ciò diminuirebbe il metabolismo dell’angiotensina II, con conseguente aumento dei livelli locali di questo peptide, aumentando la permeabilità alveolare e favorendo il danno polmonare. In questo contesto, si può ipotizzare che l’aumento dell’espressione di ACE2 mediante un trattamento ARB preesistente possa effettivamente essere protettivo nel corso dell’infezione da SARS-CoV-2.
Rischi di abbandonare il trattamento con ACEI/ARB nei pazienti con coronavirus
| Non è chiaro come l’ipertensione sia stata codificata nel recente rapporto SARSCoV-21: possiamo solo ipotizzare che potrebbe essere basata sull’uso di farmaci per l’ipertensione piuttosto che sulla misurazione effettiva della pressione sanguigna. |
Per stabilire veramente se i pazienti con ipertensione hanno maggiori probabilità di sviluppare infezioni da SARSCoV-2 gravi e fatali, è necessario uno studio prospettico di coorte con tassi di incidenza dell’infezione da SARS-CoV-2 in una coorte di pazienti con ipertensione e pazienti. senza ipertensione , con storia di esposizione simile. Ciò che è stato riportato, invece, è una storia di ipertensione rispetto a no , in pazienti con SARS-CoV-2, senza alcun aggiustamento (ad esempio, per età).
L’uso dei bloccanti del RAS come nesso causale è un presupposto privo di prove , come discusso qui. Pertanto, raccomandiamo fortemente che i pazienti che assumono ACE inibitori o ARB per pressione alta, insufficienza cardiaca o altre indicazioni mediche non sospendano i loro attuali regimi terapeutici a meno che non sia specificamente raccomandato dal loro medico o operatore sanitario. . C’è un ulteriore avvertimento. Qualsiasi conseguente destabilizzazione del controllo della pressione arteriosa nell’ipertensione, che potrebbe verificarsi con cambiamenti nella terapia, comporterebbe rischi inaccettabili di ictus e attacchi cardiaci accelerati, rischi che chiaramente non sono solo ipotetici. La semplice sospensione degli agenti antipertensivi è scoraggiata e non dovrebbe essere un’opzione, considerando l’uso diffuso dei bloccanti del RAS in tutto il mondo. In particolare, le persone asiatiche sembrano essere più inclini alla tosse e quindi gli ARB potrebbero essere preferibili. |
Prossimi passi
Il database clinico disponibile dalla pandemia ad oggi non è sufficiente per fornire dettagli sufficienti sulle variabili di interesse: diagnosi di ipertensione e farmaci antipertensivi prescritti per testare le ipotesi proposte e fornire certezza. Pertanto, tali informazioni sono disperatamente necessarie.
Sebbene attualmente non sia stata stabilita alcuna terapia per i pazienti affetti da SARSCoV-2, il campo si sta muovendo rapidamente con potenziali approcci allo studio. Questi includono antivirali ad ampio spettro come favipiravir e remdesivir, l’inibizione di TMPRSS2 con camostat mesilato e la sovraregolazione di ADAM17.
Un approccio più mirato potrebbe essere quello di utilizzare la proteina ricombinante solubile ACE2 per impedire al virus di legarsi all’ACE2 a lunghezza intera ancorato nella membrana plasmatica cellulare. Questi approcci hanno più senso per il trattamento di pazienti ad alto rischio di sindrome da distress respiratorio acuto. A scopo preventivo, l’obiettivo, ovviamente, è lo sviluppo di un vaccino contro la SARS-CoV-2.
In conclusione, non vediamo alcun motivo per abbandonare o sospendere temporaneamente l’uso preventivo dei bloccanti del RAS nei pazienti con SARSCoV-2.
Ci sono alcune preoccupazioni che questi agenti, in particolare gli ARB, possano influenzare l’espressione di ACE2 sulla base di modelli animali che, tuttavia, non sono stati confrontati con l’infezione da coronavirus per valutare l’impatto della terapia di blocco del RAS. Poiché queste informazioni mancano, non vediamo motivo di farsi prendere dal panico e di modificare la prescrizione di questa classe di antipertensivi di fondamentale importanza.
Il suo beneficio terapeutico, a nostro avviso, supera qualsiasi potenziale rischio di predisposizione all’infezione da coronavirus. Inoltre, non è noto se i farmaci antipertensivi alternativi non comportino lo stesso rischio.
Un’altra domanda è cosa fare nei soggetti infetti a rischio di progressione verso la malattia renale allo stadio terminale. La decisione in questo caso dovrebbe basarsi sul giudizio clinico e considerare i pro e i contro del blocco del RAS nei pazienti acuti, come la presenza o l’assenza di ipotensione e il possibile effetto sulla funzionalità renale.
Messaggi per la pratica
|