Zusammenfassung Während der Ausbreitung des schweren akuten respiratorischen Syndroms Coronavirus-2 weisen einige Datenberichte, die immer noch auftauchen und einer umfassenden Analyse bedürfen, darauf hin, dass bestimmte Patientengruppen einem Risiko für COVID-19 ausgesetzt sind. Dazu gehören Patienten mit Bluthochdruck, Herzerkrankungen, Diabetes mellitus und natürlich ältere Menschen. Viele dieser Patienten werden mit Blockern des Renin-Ngiotensin-Systems behandelt . Da das ACE2-Protein (Angiotensin-Converting-Enzym 2) der Rezeptor ist, der den Eintritt des Coronavirus in Zellen erleichtert, ist die Idee populär geworden, dass eine Behandlung mit Blockern des Renin-Angiotensin-Systems das Risiko einer Infektion erhöhen könnte. aufgrund eines schweren und tödlichen akuten Coronavirus. In diesem Artikel wird dieses Konzept erläutert . ACE2 ist in seiner vollständigen Form ein membrangebundenes Enzym, während seine kürzere (lösliche) Form in sehr geringen Mengen im Blut zirkuliert. Als Monocarboxypeptidase trägt ACE2 zum Abbau mehrerer Substrate bei, darunter Angiotensin I und II. l ACE-Hemmer (Angiotensin-Converting-Enzym) hemmen ACE2 nicht, da ACE und ACE2 unterschiedliche Enzyme sind. Obwohl gezeigt wurde, dass Angiotensin-II-Typ-1-Rezeptorblocker bei Versuchstieren ACE2 hochregulieren, sind die Belege nicht immer konsistent und unterscheiden sich zwischen verschiedenen Angiotensin-II-Typ-1-Rezeptorblockern und verschiedenen Organen. Darüber hinaus gibt es keine Daten, die die Annahme stützen, dass die Verabreichung von ACE-Hemmern oder Angiotensin-II-Typ-1-Rezeptorblockern den Eintritt des Coronavirus durch eine Erhöhung der ACE2-Expression bei Tieren oder Menschen erleichtert. Tatsächlich deuten Tierdaten auf eine erhöhte ACE2-Expression hin, die möglicherweise pulmonale und kardiovaskuläre Schutzwirkungen mit sich bringt. Zusammenfassend lässt sich sagen, dass die Behandlung mit Renin-Angiotensin-Systemblockern aufgrund der derzeit verfügbaren Erkenntnisse aufgrund von Bedenken hinsichtlich einer Coronavirus-Infektion nicht abgebrochen werden sollte . |
Einführung
Die Ausbreitung des schweren akuten respiratorischen Syndroms Coronavirus-2 (SARS-CoV-2) hat bereits pandemische Ausmaße angenommen und mehr als 100.000 Menschen in 100 Ländern infiziert. Obwohl das Hauptaugenmerk der öffentlichen Gesundheitsbehörden derzeit auf der Entwicklung einer koordinierten globalen Reaktion liegt, um die Gesundheitssysteme auf diese beispiellose Herausforderung vorzubereiten, wurde ein Problem identifiziert, das für Kliniker und Forscher mit einem starken Interesse an arterieller Hypertonie von besonderem Interesse ist.
Bluthochdruck, koronare Herzkrankheit und Diabetes mellitus, insbesondere bei älteren Menschen, erhöhen die Anfälligkeit für eine SARS-CoV-2-Infektion.
Da ACE2 (Angiotensin-Converting-Enzym 2) der Rezeptor ist, der dem Coronavirus das Eindringen in Zellen ermöglicht, entstand die Idee, dass die bereits bestehende Einnahme von Renin-Angiotensin-System (RAS)-Blockern das Risiko einer schweren Infektion erhöhen könnte. und tödlich durch SARSCoV-2.
Dieser Kommentar erörtert diese Bedenken und kommt zu dem Schluss, dass es auf der Grundlage der aktuellen Erkenntnisse keinen Grund gibt, bei Patienten, die diese wichtige Klasse von blutdrucksenkenden Mitteln erhalten, auf RAS-Blocker zu verzichten, weil Bedenken hinsichtlich eines erhöhten Risikos einer Ansteckung mit SARS-CoV-2 oder einer Verschlechterung seines Verlaufs bestehen. .
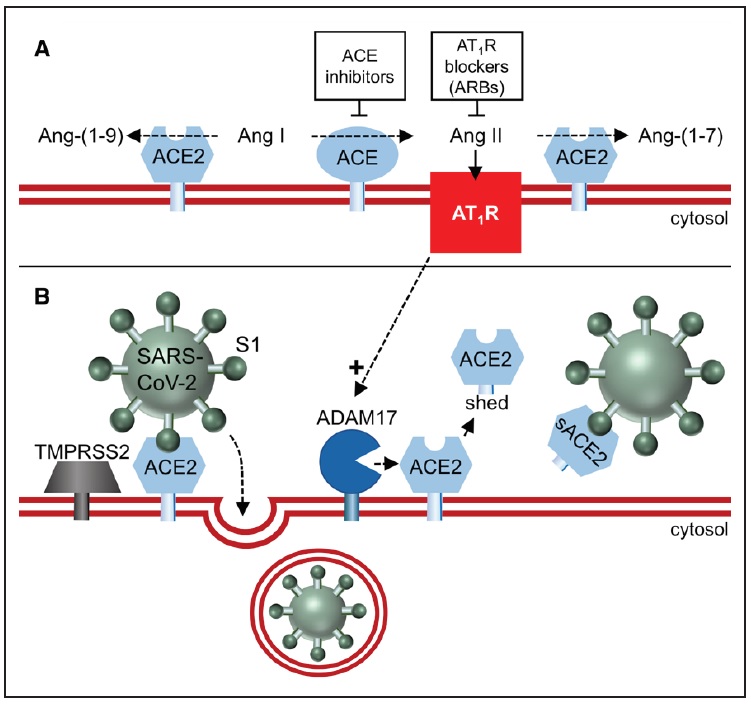 Figur. Die Carboxypeptidase ACE2 (Angiotensin-Converting-Enzym 2) wandelt Ang II (Angiotensin II) in Ang-(1-7) und Ang I in Ang-(1-9)(A) um, wird jedoch nicht durch ACE (Angiotensin-Converting-Enzym) blockiert ), die die Umwandlung von Ang I in Ang II verhindern. ACE2 bindet und internalisiert auch SARSCov-2 (schweres akutes respiratorisches Syndrom Coronavirus-2; B), nach dem Priming mit der Serinprotease TMPRSS2 (Transmembranprotease, Serin 2). Die Entfernung von membrangebundenem ACE2 durch ein Desintegrin und die Metalloprotease 17 (ADAM17) führt zum Auftreten löslicher ACE2(s), die den Eintritt von SARSCov-2 nicht mehr vermitteln können und einen solchen Eintritt sogar verhindern könnten, indem sie das Virus in Lösung halten. AT1R (Ang II, über seinen Typ-1-Rezeptor) reguliert ADAM17 hoch, und AT1R-Blocker (ARB) würden dies verhindern.
Figur. Die Carboxypeptidase ACE2 (Angiotensin-Converting-Enzym 2) wandelt Ang II (Angiotensin II) in Ang-(1-7) und Ang I in Ang-(1-9)(A) um, wird jedoch nicht durch ACE (Angiotensin-Converting-Enzym) blockiert ), die die Umwandlung von Ang I in Ang II verhindern. ACE2 bindet und internalisiert auch SARSCov-2 (schweres akutes respiratorisches Syndrom Coronavirus-2; B), nach dem Priming mit der Serinprotease TMPRSS2 (Transmembranprotease, Serin 2). Die Entfernung von membrangebundenem ACE2 durch ein Desintegrin und die Metalloprotease 17 (ADAM17) führt zum Auftreten löslicher ACE2(s), die den Eintritt von SARSCov-2 nicht mehr vermitteln können und einen solchen Eintritt sogar verhindern könnten, indem sie das Virus in Lösung halten. AT1R (Ang II, über seinen Typ-1-Rezeptor) reguliert ADAM17 hoch, und AT1R-Blocker (ARB) würden dies verhindern.
Coronavirus und ACE2
Im Jahr 2003 zeigten Li et al4, dass ACE2 der Rezeptor ist, der für das Eindringen des SARS-Coronavirus verantwortlich ist. Für die Bindung an den ACE2-Rezeptor ist die Oberflächeneinheit eines viralen Spike-Proteins erforderlich. Der anschließende Zelleintritt hängt vom Priming durch die Serinprotease TMPRSS2 (Transmembranprotease, Serin 2) ab. Zwei aktuelle Berichte bestätigten, dass SARS-CoV-2 über diesen Weg auch in die Zelle gelangt. Wichtig ist, dass der Eintritt von SARS-CoV-2 in die Zelle sowohl durch S-Protein-neutralisierende Antikörper als auch durch TMPRSS2-Inhibitoren (Camostatmesylat) blockiert werden könnte.
In der Lunge erfolgt die ACE2-Expression in Typ-2-Pneumozyten und Makrophagen. Im Allgemeinen ist die pulmonale ACE2-Expression jedoch im Vergleich zu anderen Organen wie Darm, Hoden, Herz und Nieren gering.
ACE2 weist erhebliche Homologie zu ACE (Angiotensin-Converting-Enzym; 40 % Identität und 61 % Ähnlichkeit) auf und wurde auf dieser Grundlage im Jahr 2000 benannt. Als Monocarboxypeptidase hydrolysiert es mehrere Peptide, darunter Apelin, Opioide, Kinine und Angiotensin. Ein Großteil der Arbeiten zu ACE2 konzentrierte sich auf biologische Wirkungen im Zusammenhang mit der Bildung von Angiotensin-(1-7) aus Angiotensin II.
Im Gegensatz zu ACE wandelt ACE2 Angiotensin I nicht in Angiotensin II um, noch blockieren ACE-Hemmer seine Aktivität.
Dies ist nicht überraschend, da die Homologie nicht das aktive Zentrum betrifft. ACE2 ist das wirksamste der drei Enzyme, von denen bekannt ist, dass sie den Vasokonstriktor Angiotensin II in Angiotensin-(1-7) umwandeln. Angiotensin-(1-7) besitzt zunehmend organschützende Eigenschaften, die denen von Angiotensin II entgegenwirken und diese aufheben.
Der AT1-Rezeptor (Angiotensin II über seinen Typ 1) reguliert ADAM17 hoch und erhöht dadurch den löslichen ACE2-Spiegel. Im Urin können lösliche Mengen an ACE2 erheblich sein und sind wahrscheinlich auf die Ablösung der proximalen Tubulusmembran zurückzuführen.
Welche Auswirkungen haben RAS-Blocker auf ACE2?
Das ist wirklich der Kern der Frage und der vorherrschenden Verwirrung und Panik, die wir in der medizinischen Gemeinschaft erleben, nachdem sich herumgesprochen hat, dass ACE2 der Rezeptor für SARS-CoV-2 ist. Ein Teil der Verwirrung in den sozialen Medien und in der breiten Öffentlichkeit ist darauf zurückzuführen, dass ACE-Hemmer manchmal mit ACE2-Hemmern verwechselt werden. Dabei handelt es sich um zwei verschiedene Enzyme mit zwei unterschiedlichen aktiven Zentren und jegliche Wirkung von ACE. Daher müssen Inhibitoren der ACE2-Aktivität indirekt über ihre jeweiligen Substrate erfolgen. Es ist unwahrscheinlich, dass dies einen Zusammenhang mit der Bindung von SARS-CoV-2 hat. Es gibt jedoch begrenzte Berichte darüber, dass ACE-Hemmer die ACE2-Expression in Herz und Niere beeinflussen.
AT1-Rezeptorblocker (ARBs) verändern die ACE2-Expression über mehrere Studien hinweg am konsistentesten, sowohl auf mRNA- als auch auf Proteinebene. Es wurde am besten im Herzgewebe und im Nierengefäßsystem dokumentiert. Allerdings sind auch hier die Ergebnisse gemischt, erfordern hohe Dosen und unterscheiden sich häufig je nach ARB und Organ.
Insgesamt gibt es Hinweise aus Tierversuchen, dass ARBs membrangebundenes ACE2 hochregulieren können, ACE-Hemmer hingegen nicht. Aktuelle Daten sind jedoch oft widersprüchlich und variieren zwischen ARBs und Geweben (z. B. Herz versus Niere). Selbst wenn die berichtete Hochregulierung von Gewebe-ACE2 durch ARBs in Tierstudien und allgemein bei hohen Dosen auf den Menschen übertragen werden könnte, würde dies nicht belegen, dass sie ausreicht, um den Eintritt von SARS-CoV-2 zu erleichtern.
Wir möchten darauf hinweisen, dass auch eine potenziell positive pulmonale Wirkung von ARBs berücksichtigt werden sollte. Während einer akuten Lungenverletzung scheint alveoläres ACE2 herunterreguliert zu sein. Dies würde den Metabolismus von Angiotensin II verringern, was zu erhöhten lokalen Konzentrationen dieses Peptids führen würde, was die Alveolarpermeabilität erhöht und Lungenschäden begünstigt. In diesem Zusammenhang lässt sich darüber spekulieren, dass eine erhöhte ACE2-Expression durch eine bereits bestehende ARB-Behandlung tatsächlich einen Schutz im Verlauf einer SARS-CoV-2-Infektion bieten könnte.
Risiken eines Abbruchs der ACEI/ARB-Behandlung bei Patienten mit Coronavirus
| Es ist unklar, wie Bluthochdruck im aktuellen SARSCoV-21-Bericht kodiert wurde: Wir können nur spekulieren, dass dies auf der Einnahme von Bluthochdruckmedikamenten und nicht auf der tatsächlichen Blutdruckmessung beruhen könnte. |
Um wirklich zu klären, ob bei Patienten mit Bluthochdruck die Wahrscheinlichkeit höher ist, schwere und tödliche SARS-CoV-2-Infektionen zu entwickeln, ist eine prospektive Kohortenstudie mit Inzidenzraten von SARS-CoV-2-Infektionen in einer Kohorte von Patienten mit Bluthochdruck und Patienten erforderlich. ohne Bluthochdruck , mit ähnlicher Expositionsgeschichte. Stattdessen wurde bei Patienten mit SARS-CoV-2 über eine Vorgeschichte von Bluthochdruck im Vergleich zu keinem berichtet , ohne dass eine Anpassung (z. B. aufgrund des Alters) vorgenommen wurde.
Der Einsatz von RAS-Blockern als Kausalzusammenhang ist eine Annahme, für die es an Beweisen mangelt , wie hier diskutiert. Daher empfehlen wir dringend, dass Patienten, die ACE-Hemmer oder ARBs gegen Bluthochdruck, Herzinsuffizienz oder andere medizinische Indikationen einnehmen, ihre derzeitige Behandlung nicht abbrechen sollten, es sei denn, ihr Arzt oder Gesundheitsdienstleister empfiehlt dies ausdrücklich. . Es gibt eine zusätzliche Warnung. Eine daraus resultierende Destabilisierung der Blutdruckkontrolle bei Bluthochdruck, die bei Änderungen der Medikation auftreten könnte, würde ein inakzeptables Risiko für Schlaganfälle und beschleunigte Herzinfarkte mit sich bringen, Risiken, die eindeutig nicht nur hypothetisch sind. Vom einfachen Absetzen blutdrucksenkender Medikamente wird abgeraten und sollte angesichts der weit verbreiteten Verwendung von RAS-Blockern weltweit keine Option sein. Insbesondere asiatische Menschen scheinen anfälliger für Husten zu sein, weshalb ARBs möglicherweise vorzuziehen sind. |
Nächste Schritte
Die bis heute verfügbare klinische Datenbank aus der Pandemie reicht nicht aus, um ausreichende Details zu den interessierenden Variablen zu liefern: Diagnose von Bluthochdruck und verschriebene blutdrucksenkende Medikamente, um die vorgeschlagenen Hypothesen zu testen und Gewissheit zu schaffen. Daher werden solche Informationen dringend benötigt.
Obwohl derzeit noch keine Therapie für Patienten mit SARSCoV-2 etabliert ist, entwickelt sich das Gebiet rasant weiter und mögliche Ansätze werden derzeit geprüft. Dazu gehören antivirale Breitbandmedikamente wie Favipiravir und Remdesivir, die Hemmung von TMPRSS2 mit Camostatmesylat und die Hochregulierung von ADAM17.
Ein gezielterer Ansatz könnte darin bestehen, das lösliche rekombinante ACE2-Protein zu verwenden , um zu verhindern, dass das Virus an das in der Zellplasmamembran verankerte ACE2 voller Länge bindet. Diese Ansätze sind am sinnvollsten für die Behandlung von Patienten mit hohem Risiko für ein akutes Atemnotsyndrom. Aus präventiver Sicht ist das Ziel natürlich die Entwicklung eines Impfstoffs gegen SARS-CoV-2.
Zusammenfassend sehen wir keinen Grund, den präventiven Einsatz von RAS-Blockern bei Patienten mit SARSCoV-2 aufzugeben oder vorübergehend auszusetzen.
Es gibt einige Bedenken, dass diese Wirkstoffe, insbesondere ARBs, die ACE2-Expression beeinflussen könnten, basierend auf Tiermodellen, die jedoch nicht einer Coronavirus-Infektion ausgesetzt wurden, um die Wirkung einer RAS-Blockierungstherapie zu bewerten. Da diese Informationen fehlen, sehen wir keinen Grund, in Panik zu geraten und die Verschreibung dieser äußerst wichtigen Klasse von Antihypertensiva zu ändern.
Sein therapeutischer Nutzen überwiegt unserer Meinung nach das potenzielle Risiko einer Prädisposition für eine Coronavirus-Infektion. Darüber hinaus ist nicht bekannt, ob alternative blutdrucksenkende Medikamente nicht das gleiche Risiko bergen.
Eine weitere Frage ist, was bei infizierten Personen zu tun ist, bei denen das Risiko besteht, dass sich eine Nierenerkrankung im Endstadium entwickelt. Die Entscheidung hier sollte auf einer klinischen Beurteilung beruhen und die Vor- und Nachteile einer RAS-Blockade bei akut erkrankten Patienten berücksichtigen, wie etwa das Vorliegen oder Fehlen einer Hypotonie und die mögliche Auswirkung auf die Nierenfunktion.
Botschaften zum Üben
|