Points clés L’ajout d’un antagoniste muscarinique à action prolongée (LAMA) aux corticostéroïdes inhalés (CSI) et aux β2-agonistes à action prolongée (LABA) est-il associé à des différences dans les résultats cliniques et les événements indésirables chez les personnes souffrant d’asthme persistant modéré à modéré ? trop sérieux ? Résultats Dans cette revue systématique et méta-analyse incluant 20 essais cliniques randomisés et 11 894 patients, la trithérapie (CSI, BALA et LAMA), par rapport à la bithérapie (CSI plus BALA), était significativement associée à moins d’exacerbations sévères de l’asthme (risque relatif , 0,83) et un contrôle légèrement meilleur de l’asthme, mais aucune différence significative dans la qualité de vie ou la plupart des événements indésirables. Signification Parmi les patients souffrant d’asthme modéré à sévère, la trithérapie par rapport à la bithérapie était significativement associée à moins d’exacerbations sévères de l’asthme et à de modestes améliorations du contrôle de l’asthme, mais aucune différence significative dans la qualité de vie. |
Importance
Les avantages et les inconvénients de l’ajout d’antagonistes muscariniques à action prolongée (LAMA) aux corticostéroïdes inhalés (CSI) et aux β2-agonistes à action prolongée (LABA) pour l’asthme modéré à sévère restent flous.
But
Synthétiser systématiquement les résultats et les événements indésirables associés à la trithérapie (CSI, BALA et LAMA) par rapport à la bithérapie (CSI plus BALA) chez les enfants et les adultes souffrant d’asthme persistant non contrôlé.
Les sources de données
Bases de données MEDLINE, Embase, CENTRAL, ICTRP, FDA et EMA de novembre 2017 au 8 décembre 2020, sans restriction de langue.
Sélection des études
Deux chercheurs ont sélectionné de manière indépendante des essais cliniques randomisés (ECR) comparant une trithérapie à une bithérapie chez des patients souffrant d’asthme modéré à sévère.
Extraction et synthèse de données
Deux évaluateurs ont indépendamment extrait les données et évalué le risque de biais. Des méta-analyses à effets aléatoires ont été utilisées, incluant des données sur les exacerbations au niveau de chaque patient. L’approche GRADE (Grading of Recommendations, Assessment, Development and Evaluation) a été utilisée pour évaluer la certitude (qualité) des données probantes.
Principaux résultats et mesures
Exacerbations sévères, contrôle de l’asthme (mesuré par le questionnaire de contrôle de l’asthme [ACQ-7], une liste de 7 éléments, chaque élément allant de 0 [complètement contrôlé] à 6 [gravement incontrôlé] ; différence la moins importante, 0, 5), qualité de vie (mesurée avec l’outil Asthma-Related Quality of Life [AQLQ] ; plage de scores, 1 [déficience sévère] à 7 [aucune déficience] ; différence la moins importante, 0,5), la mortalité et les événements indésirables.
Résultats
Vingt ECR utilisant 3 types de LAMA et portant sur 11 894 enfants et adultes (âge moyen : 52 ans [intervalle : 9-71 ans] ; 57,7 % de femmes) ont été inclus.
Des données probantes de haute qualité ont montré que la trithérapie par rapport à la bithérapie était significativement associée à une réduction du risque d’exacerbations sévères (9 essais [9 932 patients] ; 22,7 % contre 27,4 % ; risque relatif, 0,83 [IC à 95 %, 0,77 à 0,90] ) et une amélioration du contrôle de l’asthme (14 essais [11 230 patients] ; différence moyenne standardisée [DMS], −0,06 [IC 95 %, −0,10 à −0,02] ; différence moyenne sur l’échelle ACQ-7, −0,04 [IC 95 % IC, -0,07 à −0,01]).
Il n’y avait pas de différence significative dans la qualité de vie liée à l’asthme (7 essais [5 247 patients] ; DMS, 0,05 [IC à 95 %, −0,03 à 0,13] ; différence moyenne dans le score AQLQ, 0,05 [IC à 95 %, −0,03 à 0,13] ; données probantes d’un niveau de confiance modéré) ou mortalité (17 essais [11 595 patients] ; 0,12 % contre 0,12 % ; risque relatif : 0,96 [IC à 95 %, 0,33 à 2,75] ; données probantes d’un niveau de confiance élevé) entre double et triple thérapie.
La trithérapie était significativement associée à une augmentation de la sécheresse buccale et de la dysphonie (10 essais [7 395 patients] ; 3,0 % contre 1,8 % ; risque relatif, 1,65 [IC à 95 %, 1,14 à 2,38] ; données probantes de haute certitude), mais le traitement les événements indésirables connexes et graves n’étaient pas significativement différents entre les groupes (preuves d’un niveau de confiance modéré).
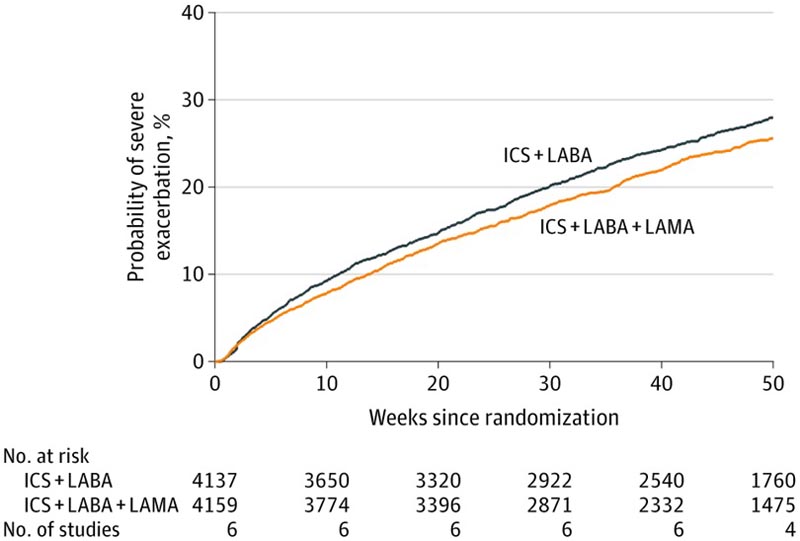
Une exacerbation sévère de l’asthme était définie par la nécessité de prendre des stéroïdes systémiques pendant ≥ 3 jours, une hospitalisation, une admission ou une intubation en soins intensifs, ou des visites aux urgences. La trithérapie indique les corticostéroïdes inhalés (CSI), les β2-agonistes à action prolongée (LABA) et les antagonistes muscariniques à action prolongée (LAMA), et la bithérapie indique les CSI avec un BALA. Le risque relatif (0,84 [IC 95 % : 0,77-0,92]) a été calculé à partir du modèle de régression de Cox avec fragilité partagée par étude. Statistiques récapitulatives par patient sur la durée d’observation : moyenne (SD), 37,8 (16,5) semaines ; médiane, 46,4 semaines (intervalle : 0,2 à 52 semaines [intervalle interquartile [IQR], 35,3 à 52,0 semaines, calculé en supposant que l’IQR = 1,35 × SD).
Conclusions et pertinence Chez les enfants (6 à 18 ans) et les adultes souffrant d’asthme modéré à sévère, la trithérapie, par rapport à la bithérapie, était significativement associée à moins d’exacerbations sévères de l’asthme et à de modestes améliorations du contrôle de l’asthme, sans différence significative en termes de qualité de vie ou de mortalité. |
Discussion
Dans cette revue systématique et méta-analyse de 20 ECR incluant 11 894 enfants (âgés de 6 à 18 ans) et adultes souffrant d’asthme modéré à sévère non contrôlé, la trithérapie par rapport à la bithérapie était significativement associée à moins d’exacerbations graves et à de modestes améliorations du contrôle de l’asthme sans différences significatives en matière de qualité de vie ou de mortalité. Aucune différence significative n’a été observée concernant les événements indésirables graves ou liés au traitement.
Ces résultats concordent avec plusieurs sources de données soutenant les effets protecteurs antimuscariniques contre les exacerbations. Dans les études précliniques et cliniques, les antimuscariniques à courte durée d’action ont amélioré la bronchodilatation des voies respiratoires et ont été associés à un risque plus faible d’hospitalisation en cas d’asthme aigu et aux LAMA protégés contre la bronchoprovocation.
Ceci est également cohérent avec les résultats de l’étude démontrant l’absence de différences entre les sous-groupes dans 3 types de LAMA en association avec des exacerbations soutenant un effet de classe. Dans la pratique clinique, les LAMA peuvent avoir des avantages supplémentaires au-delà de la réduction des exacerbations.
Les propriétés bronchodilatatrices complémentaires d’un LAMA à un BALA permettent son utilisation chez les patients ayant développé une tachyphylaxie aux BALA ou chez les patients limités par les effets indésirables des BALA, comme la tachycardie. Par rapport aux thérapies biologiques, les LAMA peuvent être favorables en termes d’indépendance du phénotype inflammatoire, de coût 10 et d’autres facteurs contextuels.
Dans cette revue systématique et méta-analyse, la trithérapie était associée à des bénéfices statistiquement significatifs mais potentiellement sans importance clinique sur les symptômes de l’asthme, et il n’y avait aucune différence significative entre la trithérapie et la bithérapie en ce qui concerne la qualité de vie correspondante. avec de l’asthme. Les changements du VEMS étaient également faibles, mais la signification clinique de ces changements est difficile à qualifier sans des seuils minimaux de différence importante établis chez les patients atteints d’une maladie modérée à grave et recevant un traitement avec plus d’une classe de bronchodilatateurs.
La dissociation entre les indices de contrôle de l’asthme et les exacerbations est cohérente avec les résultats d’études antérieures sur l’asthme sévère. Par exemple, plusieurs essais de thérapies biologiques ont révélé une réduction cliniquement importante des exacerbations graves avec des améliorations des symptômes de l’asthme inférieures à la différence minimale importante. Ces résultats peuvent refléter une physiopathologie différente entre les exacerbations et le contrôle des symptômes.
Plus généralement, les résultats de cette méta-analyse dans l’asthme sont similaires à ceux de la maladie pulmonaire obstructive chronique, montrant une direction et une ampleur comparables de l’association dans les exacerbations, la qualité de vie, le VEMS et les événements indésirables avec la trithérapie (CSI, BALA et LAMA) versus bithérapie (CSI plus LABA).















