| Arrière-plan |
Le pied bot idiopathique congénital ou pied bot, également connu sous le nom de pied bot congénital, est l’anomalie musculo-squelettique congénitale grave la plus courante aux États-Unis et dans le monde .
Le pied bot idiopathique survient chez des nourrissons par ailleurs normaux et doit être distingué du pied bot syndromique et neurogène, qui survient chez les nourrissons dans le cadre d’un syndrome ou d’une affection neurologique.
Les pieds bots syndromiques et neurogènes sont moins fréquents, plus difficiles à traiter et présentent des taux de récidive plus élevés pendant et après le traitement. Bien que les pieds bots syndromiques et neurogènes soient importants pour le pédiatre, ce rapport se concentre sur le pied bot idiopathique commun.
L’incidence du pied bot idiopathique est d’environ 1 à 2 pour 1 000 naissances, ce qui donne lieu à 150 000 à 200 000 enfants atteints de pied bot chaque année dans le monde. Environ 80 % des enfants atteints d’un pied bot naissent dans des pays à ressources limitées1 à 5, et environ 2 100 enfants nés aux États-Unis souffrent d’un pied bot chaque année.
Il existe différents taux d’occurrence selon les ethnies. Les taux ont été signalés jusqu’à 7 sur 1 000 chez les enfants hawaïens et maoris, 2 sur 1 000 chez les enfants du Malawi, 1 à 2 sur 1 000 chez les enfants blancs et 0,5 à 1 sur 1 000 chez les enfants japonais et philippins. Il existe une prépondérance de 2:1 chez les hommes, et 30 à 50 % sont bilatéraux.6
Le pied bot idiopathique est généralement une anomalie congénitale isolée et est secondaire à une génétique environnementale multifactorielle et à de puissants facteurs génétiques.1–3,7–11 À l’appui d’une cause génétique, il existe une concordance de 35 % chez les vrais jumeaux affectés.12
Si un parent a un pied bot ou si un enfant d’une famille naît avec un pied bot, la probabilité qu’un deuxième enfant dans cette famille ait un pied bot augmente à 1/35.2 Pourquoi les hommes sont-ils deux fois plus souvent touchés par le pied bot ? que les femmes n’est pas clair.2,10 Un modèle de seuil polygénique a été proposé dans lequel l’environnement et plusieurs gènes interagissent pour produire la déformation.10
Le pied-pied n’est pas une déformation secondaire à un encombrement intra-utérin au troisième trimestre et ne doit pas être confondu avec les déformations positionnelles bénignes du pied et de la jambe, beaucoup plus courantes, qui disparaissent souvent sans traitement, notamment le métatarse adductus, le calcanéum valgus et le cavité positionnelle.2
L’amniocentèse précoce avant 13 semaines de gestation et l’oligoamnios pendant les périodes critiques de gestation sont des facteurs environnementaux associés au pied bot idiopathique.13,14
| Diagnostic prénatal |
Une déformation du pied-pied peut être découverte lors d’une échographie prénatale.
Le pied bot peut être détecté à 13 semaines de gestation par échographie transvaginale15,16 et à 16 semaines de gestation par échographie transabdominale.17 La visualisation d’un pied bot à l’échographie prénatale nécessite un examen complet pour évaluer des résultats supplémentaires indiquant un pied bot. robot syndromique ou neurogène.
Les patients atteints de pied bot syndromique ou neurogène et, plus rarement, les pieds bots isolés présentent des taux plus élevés d’anomalies génétiques, qui peuvent être évaluées par des tests génétiques fœtaux.18 Par exemple, la séquence de déformation de l’akinésie fœtale est associée à des anomalies qui peuvent être détectées par échographie, conduisant à des tests génétiques plus complets.19 Si un pied bot syndromique est diagnostiqué, une orientation vers une IRM fœtale est suggérée pour évaluer de manière fiable les résultats associés.20
Le plus souvent, le diagnostic prénatal du pied bot aura lieu lors du rendez-vous échographique de routine à 20 semaines de gestation, à moins que la grossesse ne soit suivie de près pour d’autres raisons. A ce moment, les parents peuvent demander au pédiatre des informations ou des conseils thérapeutiques. Le traitement prénatal n’est pas disponible pour le pied bot ; cependant, un conseil prénatal approprié est important. Il est très utile pour les parents que leur pédiatre ou obstétricien recommande un médecin expérimenté avec la technique Ponseti.
Les parents peuvent être rassurés par des informations précises et des ressources fiables disponibles sur Internet, mais ils peuvent également rencontrer des informations confuses et inexactes. Les chirurgiens orthopédistes pédiatriques sont souvent disposés à rencontrer les parents pendant la période prénatale pour examiner les études d’imagerie, évaluer la gravité et décrire les options de traitement.
Il est préférable que les patients soient vus par un médecin formé et expérimenté dans la méthode Ponseti. Dans les zones dépourvues de chirurgiens orthopédistes pédiatriques et de chirurgiens non orthopédistes expérimentés dans le traitement du pied bot, il est suggéré aux patients de se déplacer pour se faire soigner.
Un diagnostic prénatal ne peut pas toujours être posé, même avec une échographie de haute qualité, surtout si la déformation est légère ou modérée. En revanche, un léger pied bot isolé observé lors d’un examen prénatal peut ne pas être un véritable pied bot à la naissance ; Il peut s’agir d’une déformation résolutive en termes de position, et le taux de faux positifs de pied bot idiopathique à l’échographie prénatale est estimé à 19 %.21,22 Il est important de noter que la gravité du pied bot peut être déterminée par échographie. La gravité ne peut être déterminée que par un examen clinique du pied.
| Dépistage néonatal |
L’évaluation d’un nouveau-né présentant une déformation du pied bot implique un examen général approfondi pour déterminer l’état de santé général et le développement, exclure les syndromes et affections neurologiques (par exemple, spina bifida, arthrogrypose, anomalies de formation des membres) et fournir un examen ciblé du pied et du membre. L’examen de toutes les articulations pour en vérifier l’amplitude de mouvement et la stabilité, y compris les hanches, est important, tout comme l’examen des membres inférieurs pour vérifier leur longueur et leur symétrie égales.
La gravité de la déformation du pied d’un nouveau-né est davantage déterminée par la flexibilité du pied que par son apparence.23,24
Les déformations du pied du nouveau-né qui peuvent être facilement manipulées avec une position surcorrigée sont considérées comme positionnelles plutôt que comme un véritable pied-de-pied. Ceux-ci disparaissent avec peu ou pas de traitement. À moins qu’une déficience d’un membre telle qu’une hémimélie fibulaire, une hémimélie tibiale ou un fémur court congénital ne soit constatée, la radiographie n’est pas nécessaire.25
Plusieurs syndromes sont connus pour être associés au pied bot, notamment l’arthrogrypose classique, le syndrome des ptérygions multiples, l’arthrogrypose distale, le syndrome de la bande amniotique et le syndrome de Freeman-Sheldon.26–28
Les généticiens peuvent aider à évaluer les patients lorsqu’un syndrome est suspecté. Les causes neurologiques comprennent la myéloméningocèle, la lipoméningocèle, le syndrome du cordon attaché, la diastématomyélie et l’agénésie sacrée. Un examen attentif de la colonne vertébrale est nécessaire pour détecter des découvertes subtiles associées au cordon attaché, comme une fossette sacrée ou une touffe de poils.
Un nourrisson présentant un pied bot idiopathique isolé présente un examen physique tout à fait normal, à l’exception du pied et de la jambe concernés. La déformation comporte 4 éléments clés qui peuvent être rappelés par l’acronyme CAVE : le médio-pied a une voûte plantaire haute (cavus), l’avant-pied est plié vers l’intérieur (adductus), le talon est tourné vers l’intérieur (varus) et le talon pointe vers le bas (equinus). ).
La déformation est assez rigide (difficile à corriger avec une manipulation douce) et le pied et le mollet peuvent être légèrement plus petits que le côté normal opposé. Un pied bot non traité ou récurrent amène l’enfant à marcher sur le côté latéral ou dorsal du pied. Les enfants plus âgés et les adultes atteints d’un pied bot non traité ne peuvent pas porter de chaussures standard et sont limités dans leurs activités sportives et professionnelles.
| Traitement |
Jusqu’à ce que la technique Ponseti soit acceptée comme méthode supérieure pour traiter le pied bot, de nombreux traitements sont devenus populaires avec de bons résultats initiaux pendant un certain temps, pour ensuite tomber en disgrâce lorsque les résultats à long terme ont montré un taux élevé de déformations récurrentes. raideur et douleur. Le premier traitement enregistré du pied bot est attribué à Hippocrate, qui recommandait de « manipuler le pied déformé et de le bander dans la position corrigée ».29
Par la suite, d’autres traitements non chirurgicaux impliquant des plâtres, des chaussures spéciales, des orthèses et même une correction par « clé » ont été proposés 30,31. Les résultats immédiats furent parfois satisfaisants ; Cependant, avec le temps, la déformation réapparaissait presque toujours.
Au cours de la première moitié du XXe siècle, Hiram Kite est devenu un ardent défenseur du traitement non chirurgical du pied bot.32,33 Bien que son succès initial ait été rapporté à 90 %, la technique était longue, les résultats n’étaient pas reproductibles et la déformation réapparaissait souvent. .34
En raison du mécontentement suscité par la méthode de moulage de Kite, les libérations chirurgicales pour pieds bots résistants, qui corrigeaient considérablement la déformation à court terme, sont devenues populaires dans le dernier quart du 20e siècle.1,35-43. Ces interventions chirurgicales approfondies ont été réalisées à partir de 4 à 18 mois. Ces résultats à court et moyen terme étaient bons.40,41,43
Cependant, avec la croissance, la guérison après la chirurgie a finalement entraîné une diminution des mouvements ; le pied est devenu douloureux, raide et arthritique ; et les activités et les fonctions étaient limitées à mesure que l’enfant atteignait l’adolescence et l’âge adulte44-48.
En 1948, Ignacio Ponseti de l’Université de l’Iowa a développé une méthode de traitement utilisant une nouvelle technique de moulage et une chirurgie minimale.49 La méthodologie de Ponseti était clairement expliquée, facilement compréhensible et reproductible. L’une des particularités de sa méthode était la phase de rappel prolongée, qui diminuait mais n’éliminait pas les récidives. Au cours du dernier quart du XXe siècle, alors que la plupart des centres avaient adopté des versions chirurgicales étendues pour les pieds bots résistants, Ponseti a continué à affiner sa méthode.
La méthode Ponseti est basée sur une compréhension claire de la pathoanatomie du pied bot et de la manière dont elle affecte la mécanique du pied.8,9 Au fil des années, les perfectionnements apportés à la technique Ponseti et les améliorations de la stabilisation ont atténué le problème. de récidive, et la méthode est désormais devenue la norme pour le traitement du pied bot.50,51
Il convient de noter que bien que ce rapport se concentre sur le pied bot congénital idiopathique isolé, le pied bot syndromique et neurogène peut également être traité avec la méthode Ponseti, bien que le traitement soit prolongé, avec des taux de rechute plus élevés.52
Une deuxième méthode non chirurgicale de traitement du pied bot a été développée en France et popularisée et affinée par Alain Dimeglio.53 La technique, connue sous le nom de méthode fonctionnelle française, met également l’accent sur la correction progressive dans l’enfance, avec des manipulations quotidiennes par un physiothérapeute. bandages expérimentés et élastiques entre les séances de thérapie. L’approche comprend également une période prolongée de pose d’attelles pendant la nuit et une intervention chirurgicale limitée en cas de récidive.
Le temps de correction avec cette méthode est de plusieurs mois ; Le traitement est quotidien et beaucoup plus laborieux tant pour la famille que pour le professionnel de santé. Bien que la méthode ait quelques adeptes en Europe, contrairement à la méthode Ponseti, les résultats à long terme de la technique ne sont pas connus.
| La méthode de traitement Ponseti |
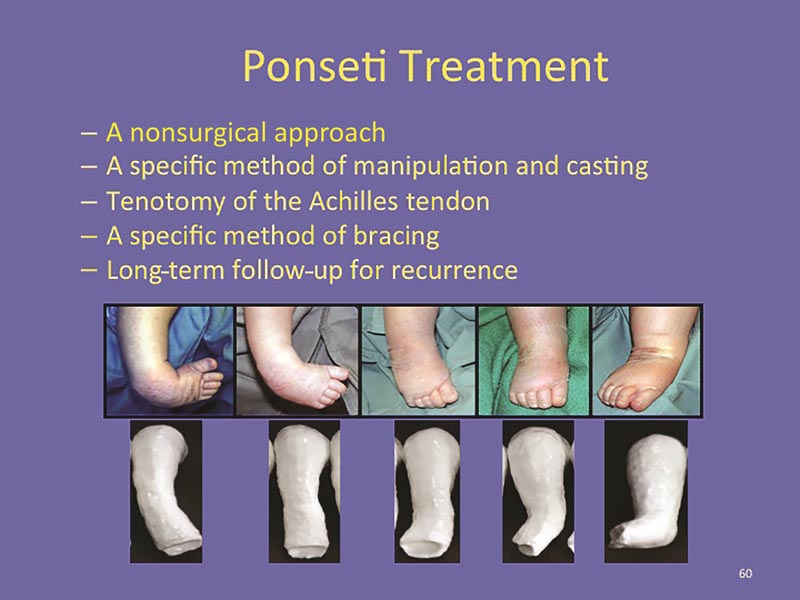
Une utilisation minutieuse et complète de la méthode Ponseti conduit à des résultats optimaux. La méthode comprend 3 phases de traitement : manipulation et moulage, ténotomie et stabilisation.49,53–55.
La première phase implique des manipulations et des plâtres hebdomadaires en série au-dessus du genou effectués par une personne formée à la technique. Cette phase dure généralement 5 à 8 plâtres.56,57 Il n’est pas nécessaire de débuter le traitement chez le nouveau-né. Le traitement peut commencer à tout moment pendant la période néonatale, idéalement au cours des 1 à 3 premières semaines.58
Dans la deuxième phase, après que tous les éléments de la déformation à l’exception de l’équin aient été corrigés, une ténotomie percutanée d’Achille est réalisée sous anesthésie locale par un chirurgien de la clinique, ce qui élimine le risque périopératoire d’une anesthésie générale et les inquiétudes concernant la neurotoxicité anesthésique dans le enfant.59 Certains chirurgiens préfèrent pratiquer la ténotomie en salle d’opération sous anesthésie générale, en particulier chez les enfants plus âgés. Un plâtre final est placé immédiatement après la ténotomie et porté pendant 3 semaines.
Quatre-vingt-dix pour cent des bébés atteints d’un pied bot nécessitent une ténotomie.60 Une libération chirurgicale plus étendue n’est pas nécessaire61. La troisième et la plus importante phase est la phase de stabilisation, qui commence immédiatement après le retrait du plâtre post-ténotomie.
Le corset est une orthèse d’abduction du pied qui est constituée de 2 chaussures ou attelles reliées par une barre. Pendant les 3 premiers mois, le corset est porté 23 heures par jour, ce qui permet de l’enlever uniquement pour s’habiller et se baigner. Après les 3 premiers mois, le corset est porté uniquement la nuit et à la sieste, avec un objectif de 12 à 14 heures de port du corset, jusqu’à ce que l’enfant ait 4 à 5 ans.
Le principe de la stabilisation est que le pied corrigé est maintenu en position d’abduction et de dorsiflexion pour éviter les rechutes. Une orthèse bien conçue s’applique et s’enlève facilement, ne permet pas au pied de glisser ou de glisser et est dotée de chaussures (attelles) bien tolérées. Dans le pied bot bilatéral, les chaussures (attelles) sont tournées extérieurement de 60 à 70 degrés sur la barre.
Si la déformation est unilatérale, la chaussure (attelle) du côté affecté doit être tournée vers l’extérieur de 60 à 70 et celle du côté non affecté de 30 à 40. La barre doit avoir une longueur comprise entre les épaules de l’enfant et doit être fixée avec les chevilles à l’intérieur. 10 à 15 degrés de dorsiflexion.
Les améliorations apportées à la conception des orthèses utilisant des chaussures ou des attelles dotées de doublures souples pouvant être facilement détachées de la barre au lieu de chaussures rigides fixées de manière rigide à la barre ont rendu le corset beaucoup plus facile à porter pour les patients. patients et familles.
Il a été démontré que l’observance parentale de la phase de rappel du traitement est le facteur le plus important dans la prévention de la récidive des déformations et dans le succès ultime de la méthode Ponseti.57,62–69 Il n’est pas facile de garder un enfant dans un appareil orthopédique toute la nuit, tous les jours. la nuit, pendant 4 ans ; Par conséquent, la capacité du pédiatre et du chirurgien orthopédiste à motiver et à soutenir les parents pour qu’ils terminent le programme de stabilisation est aussi importante que la correction initiale de la déformation.
La connaissance du pédiatre du protocole Ponseti standard et l’encouragement de la famille à se conformer et à terminer les phases de rappel du traitement sont importants pour le succès du traitement. La récidive de la déformation du pied bot après un traitement avec la méthode Ponseti utilisant l’orthèse d’abduction du pied traditionnelle varie de 8 % à 56 %.67,70–73. Les récidives surviennent dans seulement 6 % des familles qui terminent la procédure. stabilisation, mais dans jusqu’à 80 % des familles qui ne peuvent pas achever la phase de stabilisation.74
L’adhésion au corset dépend de nombreux facteurs, mais ne semble pas être liée à l’éducation familiale, à la culture ou au niveau de revenu.75 L’observance peut être améliorée grâce à une éducation culturellement adaptée, une approche de communication positive et une sensibilisation accrue de la famille au corset. l’importance de la stabilisation.76
La communication entre les professionnels de la santé et la famille est très importante pour que la famille comprenne le processus de traitement et l’observance du traitement.68,77,78 Le pédiatre et le chirurgien orthopédiste pédiatrique traitant devraient explorer les obstacles à l’observance et donner aux familles les moyens de réussir.
De nombreux centres de traitement font désormais appel à un coordinateur clinique qui instruit la famille sur l’utilisation appropriée du corset, communique par le biais d’appels téléphoniques de suivi, aide à relever les défis financiers liés au corset et fournit un soutien dans toutes les phases de la procédure. traitement.79
| Traitement de la récidive |
La récidive est définie comme la réapparition de l’un des composants de la déformation.80 Le premier signe de récidive est généralement le développement d’un équin ou d’une corde talonnière tendue. Une démarche vers l’intérieur se développe avec une adduction accrue de l’avant-pied, un varus du talon et une perte de frappe du talon. Lorsque l’enfant a développé une démarche vers l’intérieur ou en adduction, la récidive est assez avancée.
Si elle n’est pas traitée, la déformation dynamique et flexible devient progressivement plus fixe. Les récidives sont bien traitées en répétant la méthode Ponseti.51 Malgré la répétition de la méthode Ponseti, environ 5 à 20 % des patients correctement traités avec un pied bot idiopathique développent des récidives qui se manifestent par une marche continue vers l’intérieur avec un avant-pied en adduction et une supination flexible.
La déformation peut être corrigée par une intervention chirurgicale limitée à un transfert du tendon tibial antérieur.49,81–84 Ceci est considéré comme une première partie de la méthode Ponseti et ne doit pas être considéré par la famille comme un échec thérapeutique. L’échec de la méthode Ponseti avec déformation fixe résiduelle nécessitant une libération chirurgicale de la cheville ou de l’articulation sous-talienne est rare.
| Résultat après traitement |
Le Dr Ponseti a publié ses résultats pour la première fois en 1963. Sur les 93 pieds traités, 71 % avaient un bon résultat, 28 % présentaient une légère déformation résiduelle et un seul avait un mauvais résultat.49 Ces résultats étaient excellents car contrairement aux résultats de libération chirurgicale, il ne s’est pas détérioré avec un suivi à long terme. Les résultats à long terme de la méthode Ponseti, telle qu’elle est pratiquée à l’Université de l’Iowa, ont été publiés en 198053 puis en 199654.
Plus de 30 ans après le traitement par la méthode Ponseti, les adultes nés avec un pied bot fonctionnaient presque comme un groupe témoin d’adultes nés avec des pieds normaux. On peut s’attendre à ce que les enfants qui ont suivi un traitement Ponseti et qui ont réussi avec des orthèses participent à des sports, portent des chaussures normales et aient un excellent fonctionnement général.
Les résultats positifs de la méthode Ponseti ont été reproduits dans de nombreux autres centres de traitement aux États-Unis, avec des taux de correction initiaux rapportés de 90 % à 100 %.63-66,85-87
Une enquête menée par la Pediatric Orthopaedic Society of America a révélé que 97 % de ses membres utilisent la méthode Ponseti comme traitement préféré du pied bot idiopathique.5 En conséquence, le taux de interventions chirurgicales radicales pratiquées pour le pied bot idiopathique aux États-Unis a diminué, passant de 70 % en 1996 à 5 % à 10 % en 2006. La satisfaction parentale à 2 ans est supérieure à 90 % dans de nombreuses études.88
Grâce à une analyse informatique de la démarche des enfants traités par la méthode Ponseti par rapport aux enfants non affectés, les chercheurs ont démontré de bons résultats cliniques avec une fonction élevée.89 Les enfants traités par la méthode Ponseti avaient plus de force à la cheville que les enfants traités chirurgicalement ; cependant, les enfants traités pour un pied bot présentaient une légère diminution de la puissance de la cheville par rapport aux pieds normaux.90,91 Une démarche résiduelle vers l’intérieur était parfois notée.
| Défis et complications |
La méthode Ponseti est sûre, mais peut entraîner des complications même lorsqu’elle est pratiquée par des professionnels expérimentés.87 Les complications comprennent une irritation cutanée et une rupture du plâtre. Les complications de la ténotomie sont rares, mais peuvent inclure des saignements, des infections, des pseudo-anévrismes et des lésions du faisceau neurovasculaire.87 Des retards minimes dans l’atteinte des étapes motrices globales sont observés chez les enfants traités avec la méthode Ponseti.92
Le défi le plus courant pour un traitement réussi est le respect de l’ensemble du protocole de traitement. Les patients et leurs familles peuvent éprouver de la détresse à cause des appareils orthopédiques, des difficultés liées au coût des appareils orthodontiques et à la distance nécessaire pour parcourir le traitement. On ne saurait trop insister sur le fait que le non-respect du corset entraînera une récidive dans 100 % des cas la première année, 80 % du temps la deuxième année, 60 % du temps la troisième année et 30 % du temps. en quatrième année.
| Pie bot dans les pays aux ressources limitées |
Bien que rarement observés aux États-Unis et dans d’autres pays industrialisés, les enfants nés avec un pied bot dans des pays à ressources limitées atteignent l’âge adulte incapables de porter des chaussures et de marcher sur la pointe des pieds, les orteils pointés vers l’arrière. Les préjugés et préjugés culturels relèguent souvent ces enfants dans une vie de pauvreté, de manque d’éducation et de difficulté à trouver un partenaire de mariage. Pour ces personnes, la correction du pied du pied change la vie. Quatre-vingts pour cent des quelque 200 000 enfants qui naissent chaque année avec un pied bot dans le monde viennent de pays aux ressources limitées.4
La méthode Ponseti est particulièrement adaptée aux pays à ressources limitées, car la surveillance des plâtres et des appareils orthopédiques peut être effectuée par d’autres professionnels de santé plutôt que par des médecins. Les résultats des traitements dispensés par des physiothérapeutes formés à la méthode Ponseti sont aussi bons, voire meilleurs, que les résultats obtenus par les médecins.56,57
Dans les pays aux ressources limitées, des appareils orthopédiques efficaces et peu coûteux peuvent être fabriqués en utilisant des systèmes locaux. Des programmes Ponseti ont été lancés dans de nombreux pays en développement, notamment en Ouganda, au Népal, en Inde et en Équateur, dans le but ultime de fournir un accès au traitement Ponseti à tous les enfants du monde nés avec un pied bot.4,93–97
Cependant, de nombreux défis demeurent, notamment le financement durable, l’accès aux soins, les longues distances de déplacement, la formation du personnel, la réalisation d’une ténotomie sûre et l’accès à des corsets de qualité et abordables.98 Une chaîne de Value Care recommande les 6 étapes suivantes pour un succès optimal du programme : diagnostic précoce, développement de centres Ponseti à grand volume, formation d’agents de santé non médicaux, implication des familles dans les soins, suppression des obstacles à l’accès et suivi dans la communauté des patients.99
| Conclusions et orientations futures |
Le traitement du pied bot congénital idiopathique avec la méthode Ponseti est désormais reconnu comme supérieur aux autres méthodes aux États-Unis et dans le monde.
La méthode Ponseti est efficace, mais doit être suivie de près par des médecins et chirurgiens qualifiés. L’importance pour les parents d’adhérer à l’ensemble du programme de stabilisation ne peut être surestimée. Un style de communication positif entre les parents et le pédiatre peut améliorer l’observance du corset et le succès du traitement. Les programmes de traitement Ponseti sont désormais disponibles dans de nombreux pays aux ressources limitées. À l’avenir, l’objectif de permettre à chaque enfant dans le monde né avec un pied bot d’avoir accès aux soins selon la méthode Ponseti deviendra une réalité.
| Commentaire |
Ce travail met en évidence l’importance de connaître la méthode Ponseti pour le traitement du pied bot. Il s’agit du traitement le plus efficace et le plus accepté, avec de faibles taux de rechute. Il est souligné que le succès du traitement dépend d’une bonne compréhension et de l’engagement des parents à réaliser la phase de stabilisation de manière adéquate et soutenue dans le temps.
En revanche, c’est un traitement qui peut être réalisé dans des pays aux ressources limitées, en adaptant la méthode aux ressources disponibles.
L’objectif final à long terme est de garantir que chaque enfant né avec un pied-pied congénital idiopathique ait accès à la méthode Ponseti pour obtenir un pied sans déformation, fonctionnel et confortable afin d’éviter les conséquences à long terme et les inégalités d’accès social et professionnel.















