Zusammenfassung Achalasie ist eine seltene Mobilitätsstörung der Speiseröhre, die durch Dysphagie gekennzeichnet ist. Häufig leiden die Patienten auch unter Brustschmerzen, Aufstoßen und Gewichtsverlust. Die Barium-Ösophagographie zeigt eine Erweiterung der Speiseröhre mit einer Verengung des gastroösophagealen Übergangs. Die Manometrie zeigt eine Veränderung oder das Fehlen der Peristaltik sowie eine Veränderung der Entspannung des unteren Ösophagussphinkters (LES). Die hochauflösende Manometrie ermöglicht eine genauere Diagnose der Achalasie, ihrer Subtypen und die Abgrenzung zu anderen motorischen Störungen der Speiseröhre. Mögliche Behandlungen umfassen einige Medikamente, endoskopische Botulinumtoxin-Injektion, Ballondilatation, eine Operation (laparoskopische Heller-Myotomie) und ein neues, weniger invasives Heller-Myotomieverfahren mit transluminaler Chirurgie durch die natürlichen Körperöffnungen. (NOTEN) namens perorale endoskopische Myotomie (POEM). Dieser Eingriff ist hinsichtlich seines klinischen Erfolgs und seiner radiologischen und manometrischen Ergebnisse mit der traditionellen Chirurgie vergleichbar. |
► EINFÜHRUNG
Achalasie ist eine Störung der Beweglichkeit der Speiseröhre, die durch fehlende Peristaltik der Speiseröhre und mangelnde Entspannung des unteren Ösophagussphinkters (LES) gekennzeichnet ist. Diese Anomalien werden durch eine Veränderung der inhibitorischen Innervation der glatten Speiseröhrenmuskulatur und des Ösophagus und des Ösophagus hervorgerufen.1 Achalasie kann autoimmun, sekundär zu einer Virusinfektion oder neurodegenerativer Natur sein.1
Sekundäre Achalasie oder „Pseudoachalasie“ ist sekundär zu einem bösartigen Tumor oder anderen Erkrankungen wie der Chagas-Krankheit oder einer bariatrischen Operation. Die Diagnose einer Achalasie erfolgt durch die Kombination von Ösophagographie und Ösophagusmanometrie. Die Krankheit kann bei den meisten Patienten durch pneumatische Dilatation, Heller-Ösophagomyotomie und neuerdings auch perorale endoskopische Myotomie (POEM) wirksam behandelt werden.2
► EPIDEMIOLOGIE
Die Epidemiologie der Achalasie ist nicht gut untersucht. Die Prävalenz liegt in Europa bei etwa 10 Fällen pro 100.000 Einwohnern, wobei die Inzidenz bei einem neuen Fall pro 100.000 Einwohner pro Jahr liegt.3 Die höchste Inzidenz liegt im Alter zwischen 30 und 60 Jahren und es gibt keine Unterschiede nach Geschlecht.
Obwohl die Inzidenz gering ist, beeinträchtigt die chronische Natur der Achalasie die gesundheitsbezogene Lebensqualität, die Arbeitsproduktivität und den Funktionsstatus. 4 Demografische Längsschnittstudien zufolge hat die Krankheit keinen signifikanten Einfluss auf die Lebenserwartung.1
► PATHOPHYSIOLOGIE
Bei der Achalasie ist die hemmende Innervation der glatten Muskulatur der Speiseröhre und des Ösophagus betroffen.5-8 Ein entzündlicher Prozess führt zur Degeneration der Ganglienzellen des Plexus myentericus des Ösophaguskörpers und des Ösophagus, wodurch die hemmenden Neurotransmitter Stickoxid und vasoaktiv verloren gehen intestinales Polypeptid. . Die Entzündungsreaktion ist mit der Infiltration von T-Zellen verbunden, die zur langsamen Zerstörung von Ganglienzellen führt.8
Die zugrunde liegende Ursache ist unbekannt, kann aber autoimmun, sekundär zu einer Virusinfektion oder neurodegenerativer Natur sein. Es kann sich auch um eine Manifestation der Chagas-Krankheit handeln, die durch eine Infektion mit Trypanosoma cruzi verursacht wird und durch eine generalisierte Zerstörung des Plexus myentericus gekennzeichnet ist.9 Es besteht eine genetische Veranlagung, wenn Achalasie mit Syndromen wie Aligrove oder Down-Syndrom verbunden ist.10 elf
► KLINISCHES BILD
Der Verdacht auf Achalasie besteht bei Patienten mit Dysphagie bei festen und flüssigen Nahrungsmitteln mit Aufstoßen, die nicht auf Protonenpumpenhemmer ansprechen.
Idiopathische Achalasie kann in jedem Alter auftreten, von der Kindheit bis ins hohe Alter. Der Verlauf ist langsam und wenn der Patient konsultiert, bestehen die Symptome bereits seit mehreren Jahren.1
Dysphagie ist das Hauptsymptom der Achalasie und tritt in 98 % der Fälle auf12; Es tritt sowohl bei Feststoffen als auch bei Flüssigkeiten auf und verschlimmert sich mit der Zeit langsam, bis es zu einem ständigen Problem wird.
Dysphagie und Sitophobie (Angst vor dem Essen) können zu Gewichtsverlust führen und treten bei mehr als der Hälfte der Patienten auf.12
Bei 78 % der Patienten wird ein Aufstoßen von unverdauter Nahrung beobachtet, die sich in der erweiterten Speiseröhre ansammelt.1 Sie tritt nachts häufiger auf, da in der liegenden Position kein Einfluss der Schwerkraft auftritt. Regurgitation kann zu Aspiration führen, die sich in nächtlichem Husten, Aspirationspneumonie und sogar Lungenabszess äußert.
Brustschmerzen können auftreten (etwa 42 % der Patienten), sind jedoch selten schwerwiegend.5-12 Brennende Beschwerden im Oberbauchbereich können Folge einer Stauungsösophagitis, medikamenteninduzierten Geschwüren oder Candida-Ösophagitis sein.6 Bei unbehandelter Achalasie kommt es zu Aufstoßen und Dysphagie kann zur Diagnose einer gastroösophagealen Refluxkrankheit (GERD) und der Indikation von Protonenpumpenhemmern (PPIs) führen.5 13 Im Allgemeinen wird echtes Sodbrennen bei unbehandelter Achalasie nicht beobachtet, 5 aber es kann nach der Behandlung mit pneumatischer Dilatation beobachtet werden, Heller Ösophagomyotomie oder POEM.5
► DAMIT VERBUNDENE ÄNDERUNGEN
Bei 2–20 % der Patienten mit unbehandelter Achalasie wurde eine distale Säureexposition der Speiseröhre dokumentiert.13 14 Bei unbehandelten Patienten können 24-Stunden-pH-Wert-Aufzeichnungen Episoden von Reflux oder längere Episoden von Säureexposition mit Schluckbeschwerden zeigen. Säure entfernen 15 16
Patienten mit Achalasie können durch drei Mechanismen entzündliche Veränderungen der distalen Speiseröhre erleiden: Infektion, Stauung und ätzende Verletzung.1
Es wird angenommen, dass es sich bei epiphrenischen Divertikeln um Pulpionsdivertikel handelt, die durch einen erhöhten intraluminalen Ösophagusdruck verursacht werden. Sie sind nicht spezifisch für Achalasie. Zwei Drittel der Patienten mit epiphrenischen Divertikeln leiden an manometrischen Störungen wie diffusem Ösophagusspasmus oder Achalasie.5
Bei Patienten mit langjähriger Achalasie kann es zu einer deutlich erweiterten Speiseröhre (Megaösophagus) kommen. Eine Myotomie kann durchgeführt werden, aber eine Ösophagektomie (offen, thorakoskopisch, minimalinvasiv) und die Einfügung des Dickdarms, des Magens oder des Jejunums sind möglicherweise die beste Option.17
► KREBS
Patienten mit langjähriger Achalasie haben ein erhöhtes Risiko, ein Plattenepithelkarzinom der Speiseröhre zu entwickeln (3,5 % der Patienten).2 Die durchschnittliche Zeit vom Einsetzen der Achalasiesymptome bis zur Krebserkennung beträgt 25 Jahre.19-21 Es wurde vermutet, dass dies in erster Linie der Fall ist bei unbehandelter Achalasie und wird durch chronische Stauung und Entzündung der Speiseröhre verursacht.19 Massive Erweiterung der Speiseröhre, langjährige Achalasie und Rauchen sind prädisponierende Faktoren.23
In einer Studie mit 331 Patienten, die sich einer pneumatischen Dilatation unterzogen, wurden während einer durchschnittlichen Nachbeobachtungszeit von 8,9 Jahren 28 neue Fälle von Barrett-Ösophagus und zwei neue Fälle von Barrett-Adenokarzinom beobachtet.24
Gastroenterologen führen häufig regelmäßige Überwachungen durch, obwohl keine Daten vorliegen, die eine routinemäßige Endoskopie unterstützen, die im Ermessen des Arztes liegt. Die American Society of Gastrointestinal Endoscopy (ASGE) schreibt keine Krebsüberwachung bei Achalasie vor, hält jedoch eine Überwachung 15 Jahre nach der Erstdiagnose für „angemessen“.
► IMITATIONEN UND DIFFERENZDIAGNOSE; SEKUNDÄRE ACHALASIE
Unter sekundärer Achalasie versteht man das Auftreten klinischer, radiologischer und manometrischer Daten einer Achalasie, die durch eine Grunderkrankung verursacht wird. Sekundäre Achalasie kann bei Krebs, Chagas- Krankheit und Darm-Pseudoobstruktion sowie nach einer Operation auftreten. Eine Achalasie als Folge bösartiger Tumoren, auch Pseudoachalasie genannt , ist für nur 4 % der Patienten mit manometrischen Daten einer Achalasie verantwortlich1, wobei es sich bei 75 % der Fälle um ein Adenokarzinom der Kardia handelt.26
Dieses Syndrom kann auch durch nicht zusammenhängende Krebsarten verursacht werden, einschließlich Lymphomen und bösartigen Tumoren der Lunge, der Bauchspeicheldrüse, der Prostata und der Leber. Drei Merkmale lassen auf Krebs als Ursache der Achalasie schließen: Dauer der Dysphagie <1 Jahr, erheblicher Gewichtsverlust (>6,8 kg) und Alter >55 Jahre.22-27
Die Diagnose ist bei der Ösophagographie und Endoskopie möglicherweise nicht eindeutig, und möglicherweise sind eine thorakoabdominale Computertomographie und ein endoskopischer Ultraschall erforderlich. Die Peristaltik kann bei Sklerodermie auch im mittleren und distalen Ösophagus fehlen, bleibt aber im quergestreiften Muskel des oberen Drittels des Ösophagus erhalten und der Druck auf die glatte Muskulatur des LES ist normalerweise niedrig.7
Achalasie kann nach einer Operation auftreten.28 Bei einigen Patienten kommt es nach einer chirurgischen Vagotomie zu schwerer Dysphagie.29 Ein Achalasie-ähnliches Syndrom kann auch nach einer zu engen Fundoplikatio am gastroösophagealen Übergang (GEJ) auftreten.30
► DIAGNOSE
Die diagnostische Beurteilung bei Patienten mit Dysphagie beginnt in der Regel mit einer Ösophagographie, um eine anatomische Läsion der Speiseröhre, wie z. B. eine Striktur oder Krebs, auszuschließen. Bei den meisten Patienten kann eine Achalasie radiologisch festgestellt werden,27 wobei die Speiseröhre erweitert ist und gelegentlich überschüssige Sekrete und Nahrung vorliegen.32.
• Ösophagusmanometrie
Es ist die Referenzmethode für die Diagnose der Achalasie. Die beiden klassischen manometrischen Befunde bei der Diagnose einer Achalasie sind die Aperistaltik des Ösophaguskörpers und eine unzureichende Entspannung des Ösophagus beim Schlucken. Peristaltische Kontraktionen werden im Ösophaguskörper normalerweise nicht beobachtet.5-32 Ösophaguskontraktionen haben normalerweise eine geringe Amplitude und sind im gesamten Ösophagus gleichzeitig.32 Bei Patienten mit Achalasie fehlt oder ist die Entspannung des Ösophagus unvollständig.5-32 Restdruck zwischen der Speiseröhre und der Magen führt zu einer funktionellen Behinderung, die wiederum zu einer Erweiterung und Stauung der Speiseröhre führt. Der LES-Ausgangsdruck ist bei etwa zwei Dritteln der Patienten erhöht.32
• Radioskopie
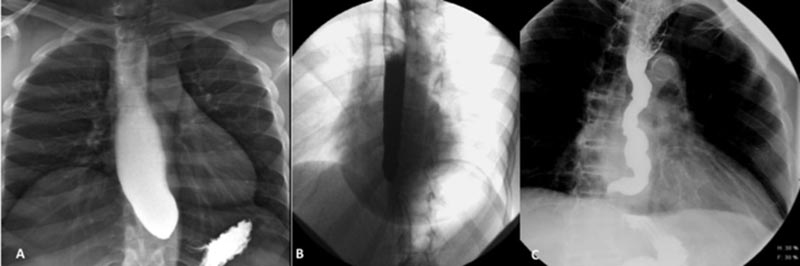
Bei der frühen Achalasie kann die Fluoroskopie den Zusammenbruch der normalen peristaltischen Kontraktion der Speiseröhre in zahlreiche gleichzeitige tertiäre Kontraktionen des Ösophaguskörpers und das Versagen der primären Welle bei der Reinigung der Speiseröhre erkennen. Klassischerweise fehlt die Peristaltik im gesamten Speiseröhrenkörper.32 Die distale Speiseröhre ist im Allgemeinen auf eine charakteristische „Vogelschnabel“-Verengung reduziert. Dies stellt den oberen Rand des UÖS dar, der sich nicht normal entspannen kann. Die Speiseröhre wird nicht vollständig vom eingeführten Barium entleert. Diese Daten sollten die Durchführung einer Endoskopie und Manometrie veranlassen.
• Videoösophagographie
Studien deuten darauf hin, dass die Videoösophagographie im Vergleich zur Ösophagusmanometrie eine gute Sensitivität (58–95 %) aufweist, um eine Erweiterung der Speiseröhre, eine Verengung des EGJ und mangelnde Peristaltik zu erkennen. 33-35 Die Empfehlungen der American Gastrointestinal Association (AGA) empfehlen dringend eine endoskopische Untersuchung des GEJ und der Kardia bei allen Patienten mit Achalasie. Die radiologische Untersuchung beurteilt auch objektiv die Entleerung der Speiseröhre. Das zeitgesteuerte Barium-Ösophagogramm hilft, den Schweregrad der Achalasie zu beurteilen und auch den Behandlungserfolg abzuschätzen.36 37-39
• Endoskopie
Die Endoskopie wird bei Patienten mit Achalasie eingesetzt, um andere Krankheiten auszuschließen und Komplikationen zu diagnostizieren. Bei der idiopathischen Achalasie ist die Schleimhaut normal und es besteht ein leichter bis mäßiger Widerstand gegen die Passage des Endoskops durch das EGJ. Ein starker Widerstand kann auf einen infiltrierenden Tumor im oder um das EGJ hindeuten.40 Speichel, Flüssigkeit und unverdaute Speisereste können in der Speiseröhre beobachtet werden und, sofern keine Schleimhautstriktur oder ein Tumor vorliegt, auf eine Achalasie hinweisen.2 Mit fortschreitender Krankheit kommt es zu einer Dilatation und die Gewundenheit des Lumens machen die Diagnose eindeutiger.
• Hochauflösende Ösophagusmanometrie
Die hochauflösende Ösophagusmanometrie (HRM) ist ein relativ neuer Fortschritt.41 Sie erkennt eine Verkürzung der Speiseröhre, vermutlich aufgrund von Muskelkontrakturen in Längsrichtung. Diese Verkürzung kann eine Bewegung in eine kephale Richtung der Hochdruckzone (LES) hervorrufen, die in der üblichen Manometrie als entsprechende Entspannung des LES erscheint, nicht jedoch in der MAR.39 41 Die Sensitivität dieser Methode beträgt 97 %.35
Darüber hinaus zeigt der LES bei Patienten mit Achalasie ein Muster der Behinderung des EGJ-Flusses mit einem Anstieg des integrierten Restdrucks > 15 mm Hg, was eine objektivere Messung ermöglicht als der LES-Entspannungsdruck, der bei der herkömmlichen Manometrie verwendet wird.41 Dies ist integriert Der Restdruckwert wurde gewählt, um die Empfindlichkeit und Spezifität für die Erkennung von Achalasie zu maximieren.
MAR ermöglicht auch die Unterklassifizierung der Achalasie auf der Grundlage der Kontraktilitätsmerkmale des Ösophaguskörpers. Basierend auf den Mustern der nicht-peristaltischen ösophagealen Druckbeaufschlagung, die mit dem Anstieg des integrierten Restdrucks einhergeht, wurden drei Arten von Achalasie definiert.42, 43
- Typ I mit unzureichenden Kontraktionen und fehlendem Druck in der Speiseröhre beim Schlucken.
- Typ II, mit panösophagealer Druckbeaufschlagung beim Schlucken
- Typ III mit spastischen oder vorzeitigen Kontraktionen
Mehrere Studien zeigen, dass Achalasie vom Typ II, die am häufigsten vorkommt, die günstigste therapeutische Reaktion zu haben scheint und Typ III die ungünstigste. 2-43
Den AGA-Empfehlungen zufolge „haben Ösophagusmobilitätstests, Ösophagogastroduodenoskopie (EGD) und Bariumösophagogramm komplementäre diagnostische Funktionen.“ EGD ist wichtig, um eine Pseudoachalasie auszuschließen; die beiden anderen Studien haben bestätigende Funktion.
► BEHANDLUNG
Die wirksamsten Behandlungen sind die pneumatische Ballondilatation und die chirurgische Myotomie.
Eine Behandlung mit Glattmuskelrelaxantien ist bei Achalasie wirkungslos . Andere länger anhaltende Therapieoptionen sind die Schwächung oder Ablation des LES, die endoskopisch (Botulinumtoxin, pneumatische Ballondilatation), chirurgisch (laparoskopisch, thorakoskopisch, offene abdominale Myotomie) und neuerdings auch transluminale endoskopische Eingriffe durch natürliche Körperöffnungen (NOTES) sein können GEDICHT. Die wirksamsten Behandlungen sind die pneumatische Ballondilatation und die chirurgische Myotomie. Seine Wirksamkeit ist in randomisierten kontrollierten Studien mit einer Nachbeobachtungszeit von bis zu fünf Jahren vergleichbar. POEM wird endoskopisch durchgeführt und stellt daher eine Weiterentwicklung der chirurgischen Myotomie dar.
• Pharmakotherapie
Die medikamentöse Behandlung der Achalasie erfolgt hauptsächlich mit Nitraten und Kalziumkanalblockern. Diese Medikamente reduzieren den LES-Druck und lindern Dysphagie, haben jedoch nur geringe oder keine Auswirkungen auf die LES-Entspannung oder die Peristaltik der Speiseröhre.5-45 Sowohl die sublinguale als auch die orale Form haben prohibitive Nebenwirkungen, einschließlich Kopfschmerzen und Schwindel.44 Kalziumkanalblocker haben die maximale Wirkung 20-45 Minuten nach der Einnahme, mit einer Wirkungsdauer von 30 - 120 Minuten. Die maximale Wirkung von Nitraten liegt drei bis 27 Minuten nach der Einnahme bei einer Wirkungsdauer von 30 – 90 Minuten.
In einer Beobachtungsstudie wurde berichtet, dass bei der Mehrzahl der mit Nifedipin behandelten Patienten eine Symptomverbesserung auftrat, die auch nach einem Jahr Nachbeobachtung anhielt. 45 Andere Medikamente wie Loperamid, Cimetropium und Sildenafil senken den LES-Druck, lindern jedoch nicht die Dysphagie bei Patienten mit Achalasie.46-48
• Endoskopische Botulinumtoxin-Injektion (ITBE)
Botulinumtoxin (Botox) ist ein wirksamer Inhibitor der Acetylcholinfreisetzung und seine Injektion in den LÖS sollte die cholinerge Stimulation abschwächen und den LES-Druck senken. In einer ersten Validierungsserie erhielten 31 Achalasiepatienten Botox-Injektionen. ITBE erreichte nach 18 Monaten bei 70 % der Patienten Wirksamkeit (Senkung des Eckardt-Scores auf 3 oder weniger), obwohl 40 % mehr als eine Injektion erforderten.49 Die medizinische Literatur ist hinsichtlich Dosierung (25–100 U), Technik und Programmierung nicht einheitlich .
Eine prospektive randomisierte Studie mit 118 Patienten, die eine von drei Dosen (50, 100, 200 Einheiten) und einen von zwei Botox-Zeitplänen (eine Injektion oder erneute Injektion in 30 Tagen) erhielten, ergab, dass 68 % der Patienten, die zwei Dosen von 100 E erhielten Im Abstand von jeweils einem Monat kam es nach zwei Jahren immer noch zu einer Reaktion.50 Eine Metaanalyse von neun prospektiven Fallkontroll- und Kohortenstudien zeigte eine 79-prozentige Reaktion nach einem Monat mit einem Rückgang derselben nach drei, sechs und zwölf Monaten (70 % , 53 %, bzw. 41 %).51 Ältere Patienten und solche mit starker Achalasie sprachen besser auf die Behandlung an.52 Die einfache Verabreichung von ITBE und die seltenen und normalerweise milden Nebenwirkungen machen diese Behandlung zwar attraktiv, aber begrenzt Die Dauer seiner Wirksamkeit macht die Anwendung bei gebrechlichen und älteren Patienten ungeeignet.
• Pneumatische Expansion
Die pneumatische Dilatation ist ein radioskopisches Verfahren, das mit einem großkalibrigen, luftgefüllten Ballon zum Reißen der Muskelfasern des LES durchgeführt wird und eine etablierte und gut validierte Behandlung der Achalasie darstellt. Vor der Einführung von MHL und ITBE war die pneumatische Dilatation der erste Eingriff, der durchgeführt wurde, um eine offene Operation bei Achalasie zu vermeiden. Fünfzehn retrospektive Studien mit mehr als 2000 Patienten und einer mittleren Nachbeobachtungszeit von bis zu fünf Jahren zeigten bei 71 % der Patienten eine symptomatische Reaktion, wobei es bei 3 % zu Perforationen kam. 55 Derzeit werden die meisten Dilatationen mit dem Rigiflex-Ballondilatator durchgeführt.
Diese Technik ist kostengünstig und effektiv, obwohl ihre Haltbarkeit bedenklich ist. In einer umfassenden Überprüfung von 20 Studien mit insgesamt 2497 Patienten zeigten gepoolte Schätzungen nach einer einzelnen Dilatation, dass 60 %, 59 %, 55 % und 25 % der Patienten nach einem, zwei, drei bzw. fünf Jahren in einer symptomatischen Remission waren. .56 In vier Studien, in denen die Patienten bei der ersten Sitzung zwei oder mehr Erweiterungen hatten, befanden sich 92 %, 84 %, 78 % und 64 % zu diesem Zeitpunkt in Remission.56
Die Perforationsrate betrug in dieser Gruppe 4 % und in der Gruppe mit einfacher Dilatation 2 %. Mehrere Studien untersuchten die Wirkung wiederholter Dilatationen mit einem größeren Ballon alle zwei bis drei Wochen, bis eine Remission erreicht war oder bis der LES-Ruhedruck <15 mm betrug. Die anfängliche Remissionsrate betrug 91 %, mit einer Remissionsrate von 97 % und 93 % nach fünf und 10 Jahren, während sie bei Durchführung einer einzelnen Dilatation 67 % bzw. 50 % betrug.57
Komplikationen bei dieser Technik sind selten. Eine Perforation tritt bei etwa 2 % der Eingriffe auf und geht mit der ersten Dilatation einher, mit Schwierigkeiten, den Ballon in der richtigen Position zu halten, und bei einem Ballon, der größer als 30 mm ist.67 68
• Heller-Myotomie
Ernest Heller führte 1913 die erste erfolgreiche chirurgische Myotomie bei Achalasie durch.69 In ihren verschiedenen Modalitäten ist die chirurgische Myotomie eine hervorragende Option und bis zur Gründung von POEM aufgrund ihrer Zuverlässigkeit und Haltbarkeit die Goldstandardmethode. Sie wird derzeit laparoskopisch (LLM) durchgeführt, und in jüngster Zeit wurde der Schwerpunkt auf die Erweiterung der Myotomie um 2–3 cm in den proximalen Magen gelegt, um den LES-Druck (optimal auf <10 mm Hg) und die Neigung zur Dysphagie weiter zu senken.70 Die verlängerte Myotomie nimmt zu Das Risiko einer GERD besteht und der aktuelle Konsens besteht darin, eine teilweise Fundoplikatio hinzuzufügen, um dieses Risiko zu verringern.71
Eine Metaanalyse von mehr als 3000 Patienten, die sich einem MHL unterzogen, ergab eine hervorragende Linderung (Abnahme des Eckardt-Scores auf ≤ 3) bei 89,3 % der Patienten mit einer durchschnittlichen Nachbeobachtungszeit von bis zu 35 Monaten.51 Besonders junge Männer mit einem sehr hohen LES-Druck sind davon betroffen geeignete Kandidaten für MHL. Die Wirksamkeit der Myotomie nimmt mit der Zeit ab.
In einer Serie verringerte sich das anhand des Eckardt-Scores gemessene Ansprechen von 89 % nach sechs Monaten auf 57 % nach sechs Jahren.72 Zu den Komplikationen gehört eine Ösophagusperforation (7–15 %).67 Am häufigsten ist GERD (10–40 %) . Partielle Dor- oder Toupet-Fundoplicatios können sich mit der Zeit lockern und Patienten benötigen häufig Protonenpumpenhemmer.73
• Vergleichende Analyse
≈ Pneumatische Dilatation vs. ITBE : Der allgemeine Konsens besteht darin, dass die pneumatische Dilatation bei Patienten mit Achalasie wirksamer ist als die ITBE, insbesondere im Laufe der Zeit.74-78 Dies wurde in einer Metaanalyse von sieben Studien im Jahr 2014 bestätigt, die keine signifikanten Unterschiede fand LES-Drücke oder klinische Ergebnisse nach der Behandlung nach einem Monat, aber deutliche Unterschiede nach sechs Monaten zugunsten der pneumatischen Dilatation, ein noch deutlicherer Unterschied nach einem Jahr ( P < 0,001).79
≈ MHL vs. ITBE . In einer hochwertigen, randomisierten kontrollierten Studie (40 Patienten in jeder Gruppe) war die symptomatische Verbesserung nach sechs Monaten vergleichbar, aber ein größerer Anteil der Patienten, die sich einem MHL unterzogen, war nach zwei Jahren asymptomatisch (88 % vs. 34 %; P <0,05). 80
≈ Pneumatische Dilatation vs. chirurgische Myotomie . In vier randomisierten kontrollierten Studien zwischen 16 und 84 Jahren war es wahrscheinlicher, dass eine progressive pneumatische Dilatation die Patienten frei von Dysphagie hielt. Csendes beobachtete, dass 65 % der Patienten mit pneumatischer Dilatation nach 58 Monaten eine gute Reaktion zeigten, während 95 % der Patienten mit MHL nach 62 Monaten eine ausgezeichnete Reaktion zeigten.85 In der Studie von Boeckxstaens betrug der Therapieerfolg der pneumatischen Dilatation nach einem Jahr 90 % und nach zwei Jahren 86 % und unterschied sich damit nicht wesentlich von dem bei MHL-Patienten mit Dor-Fundoplikatio. Die Gruppe mit pneumatischer Dilatation hatte erhebliche Komplikationen.84
Eine 2013 veröffentlichte Metaanalyse wertete 161 Studien aus und fand nur drei randomisierte kontrollierte Studien mit Patienten mit neu diagnostizierter Achalasie, die randomisiert in zwei Gruppen eingeteilt wurden: allmähliche pneumatische Dilatation oder nicht und MHL. Die Reaktion nach einem Jahr war bei MHL deutlich besser als bei pneumatischer Dilatation (86 % vs. 76 %).66 Eine große Vergleichsstudie ergab ähnliche Reaktionen nach sechs Monaten, jedoch eine deutlich bessere Reaktion nach sechs Jahren bei denjenigen, die sich einer MHL unterzogen hatten (57 % gegenüber 44 %).72
Menschen mit Achalasie erhalten im Laufe ihres Lebens häufig mehrere Behandlungen. MHL wird normalerweise durchgeführt, wenn die pneumatische Dilatation fehlschlägt und umgekehrt.83 90
• Andere Behandlungen
Andere Behandlungen, die nicht allgemein akzeptiert sind, sind die transkutane elektrische Nervenstimulation, Stents und die sklerosierende Injektion von Ethanolamin in den LES.91–93
► GEDICHT
POEM ist ein glücklicher Ableger der Forschung zu einer submukösen Tunneltechnik, um einen „narbenlosen“ transluminalen endoskopischen Zugang zum Mediastinum durch die Speiseröhrenwand zu ermöglichen, wenn Verfahren durchgeführt werden, die traditionell durch Hautschnitte durchgeführt werden (wie Mediastinoskopie und Lymphknotenbiopsie).98 99
Haruhiro Inoue führte 2008 in Japan die erste moderne Myotomie am Menschen mit der Submukosa-Tunnel-Technik durch.101 Er prägte auch das Akronym POEM für das Verfahren. Das Natural Orifice Surgery Consortium for Advancement and Research (NOSCAR) sponserte Anfang 2012 eine internationale Umfrage unter Pionierzentren, die POEM durchführen. Von den 20 Zentren nahmen 16 an einer detaillierten Umfrage teil, die alle Aspekte von POEM abdeckte.103
Basierend auf den hervorragenden Ergebnissen dieser Pionierzentren nahm der Einsatz von POEM weltweit weiterhin rasch zu. Im Jahr 2015 wurde der NOSCAR POEM-Bericht, der ASGE POEM PIVI (Preservation and Incorporation of Value Endoscopic Innovations), veröffentlicht.104 105
Aktuelle Veröffentlichungen berichten, dass weltweit bereits 2000 Eingriffe durchgeführt wurden.
♦ Technik
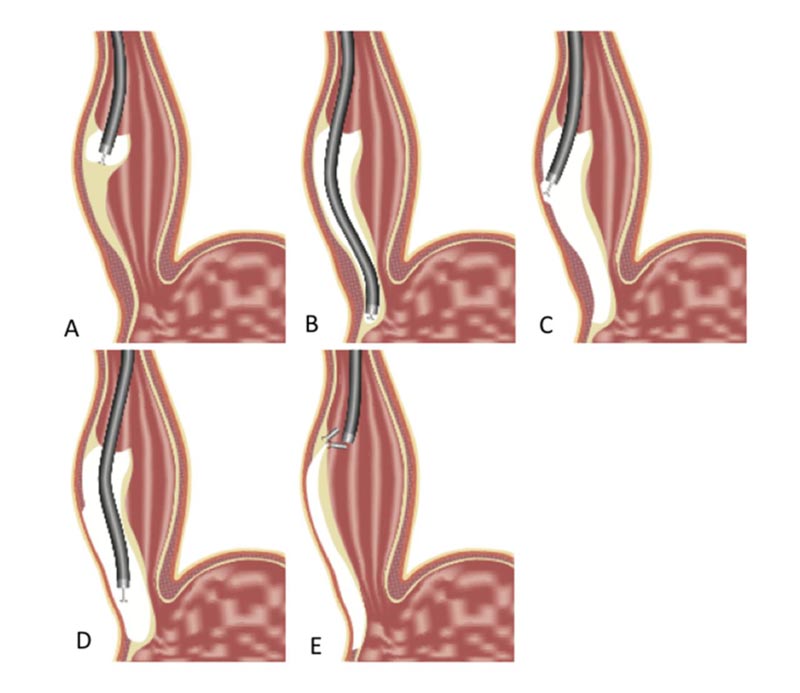
Das flexible Endoskop wird durch den Mund in die Speiseröhre eingeführt. Mit einem kleinen elektrochirurgischen Skalpell, das durch das Endoskop eingeführt wird, wird ein kleiner Einschnitt in die Schleimhaut im mittleren Teil der Speiseröhre gemacht, sodass das Endoskop in den submukösen Raum zwischen der Schleimhaut und der Muscularis propria eingeführt werden kann, der aus lockerem Bindegewebe besteht. 101 Der submuköse Raum (normalerweise nur 1-2 mm dick) wird durch wiederholte Injektionen von Kochsalzlösung auf etwa 15 mm erweitert, um das Endoskop mit einem Durchmesser von 10 mm aufzunehmen.
Durch schrittweises Vorschieben des Endoskops und Dissektion der Submukosa mit dem elektrochirurgischen Skalpell entsteht in der Submukosa ein Tunnel, der vom mittleren Teil der Speiseröhre bis zur Magenkardia reicht. Dann wird das Endoskop in diesem Tunnel platziert und einige Zentimeter distal des Schleimhautschnitts beginnend mit dem elektrischen Skalpell den Speiseröhrenmuskel durchtrennt und eine Heller-Myotomie mit einem „narbenlosen“ endoskopischen Zugang durch eine natürliche Öffnung durchgeführt.
Dies steht im Gegensatz zum transkutanen laparoskopischen Ansatz, der fünf chirurgische Einschnitte und eine umfangreiche Bauchdissektion erfordert, um die Speiseröhre zu erreichen. Bei dieser Technik wird der 15–20 mm lange Einschnitt, der die Eintrittsstelle zum Submukosatunnel bildet, mit ein paar Klammern oder Nähten verschlossen, um den Tunnel vollständig abzudichten und die Myotomie vom Lumen der Speiseröhre zu isolieren. Dadurch wird das Risiko eines Verlusts von Speiseröhreninhalt verhindert.
♦ Effizienz
Das NOSCAR POEM-Dokument lieferte eine umfassende Übersicht und tabellarische Aufstellung der Ergebnisse von Serien, die bis Anfang 2014 veröffentlicht wurden.104 Diese 14 Serien hatten eine mittlere Nachbeobachtungszeit von einem Jahr oder weniger und viele von ihnen umfassten eine kleine Anzahl von Patienten (15–30).101- 118 Bis auf eine handelte es sich bei allen um prospektive Studien mit einem Zentrum.117 Bei allen wurde die Wirksamkeit anhand des in den letzten zwei Jahrzehnten verwendeten Parameters gemessen – wodurch der Eckardt-Score auf 3 oder weniger gesenkt wurde.119
Die Wirksamkeit war ausgezeichnet (90–100 % nach 3–12 Monaten), außer in der multizentrischen Studie, wo die Wirksamkeit bei Patienten mit einem Jahr Nachbeobachtung 82 % betrug.117 Dies könnte das Ergebnis der Wirkung einer Kurve von gewesen sein Lernen, weil diese Studie die ersten fünf bis 20 Patienten aus jedem der eingeschlossenen Zentren zusammenbrachte.120
Studien haben gezeigt, dass Zentren mindestens 20–40 POEM-Eingriffe durchführen müssen, um kompetent zu werden,120 121 und etwa 60, um diese schwierige Technik zu beherrschen.121 Einige Studien untersuchten auch die Wirksamkeit mithilfe des zeitgesteuerten Ösophagogramms,114–124, einer Methode mehr objektiver als der Eckardt-Score und bestätigte die guten Ergebnisse. In den letzten zwei Jahren erschienen in mehreren Zentren in den USA mit 100, 41, 93 und 100 Patienten Veröffentlichungen mit einer Nachbeobachtungszeit von einem Jahr oder mehr, mit Erfolgsraten von 92 %, 93 %, 96 %, bzw. 94 % .121- 124
In einer im letzten Jahr veröffentlichten Studie126 aus drei Zentren mit 79 Patienten und zweijähriger Nachbeobachtung wurde ein großer Anfangserfolg von 94 % nach drei bis sechs Monaten gezeigt, der nach 12–18 Monaten und 78 auf 88 % zurückging % % nach zwei Jahren oder mehr.117 Wie in der erwähnten multizentrischen Studie wurden diese bescheideneren Ergebnisse auf den Lernkurveneffekt zurückgeführt, da die Hälfte der Misserfolge bei den ersten 10 Patienten in jedem Zentrum auftrat.
In der bisher größten POEM-Serie berichteten Inoue et al. über Ergebnisse bei 500 Patienten, von denen 105 eine Nachbeobachtungszeit von mehr als drei Jahren hatten.127 Das Verfahren war in allen Fällen technisch erfolgreich. Bei 3,2 % traten mittelschwere Nebenwirkungen auf, darunter Pneumothorax, Blutungen, Schleimhautläsionen, postoperative Hämatome, Pleuraerguss und Entzündungen des Omentum minus. Es wurden keine schwerwiegenden unerwünschten Ereignisse registriert.
Die Zwei-Monats-Ergebnisse zeigten eine signifikante Verringerung der Eckardt-Scores und des LES-Drucks. Die Verbesserung des Eckardt-Scores wurde in 91,7 % erreicht. Bei der Endoskopie zeigten 65 % Anzeichen einer Refluxösophagitis, aber nur 17 % der Patienten berichteten über Symptome einer GERD. Nach drei Jahren betrugen die guten Ergebnisse 88,5 %, mit symptomatischer GERD bei 21 % und Anzeichen einer Refluxösophagitis bei 56 %. Refluxsymptome wurden wirksam mit Protonenpumpenhemmern behandelt.127
Wie die Autoren bereits in einem anderen Artikel128 feststellten, gibt es mehrere Einschränkungen .
Erstens gibt es erhebliche Unterschiede zwischen asiatischen und westlichen Serien. Beispielsweise war die Patientenpopulation in Inoues Werken deutlich jünger (mehr als ein Jahrzehnt). 129Darüber hinaus gab es viel weniger schwierige Patienten, wie zum Beispiel diejenigen, die zuvor mit Botox oder Heller behandelt wurden (1 % bzw. 2 % in der Serie von Inoue im Vergleich zu 21 % mit vorherigem Botox und 16 % mit vorherigem Heller in der Serie der Autoren). dieses Artikels) und eine große Ösophagusdilatation von mehr als 6 cm im Ösophagusdurchmesser (4 % in Inoue vs. 27 % in der Arbeit des Autors).
Zweitens verwendete Inoue eine andere Definition der Wirksamkeit (Eckardt nach POEM <2 oder Rückgang des Eckardt-Scores um ≥4 Punkte), die sich von der Definition aller anderen veröffentlichten POEM-Serien und der meisten MHL-Serien unterscheidet. (d. h. Rückgang des Eckardt-Scores auf ≤3).
Drittens fehlte eine erhebliche Menge an Daten – zum Beispiel waren bei mehr als 105 Patienten die POEM-Ergebnisse mehr als drei Jahre überschritten, Eckardt-Score-Daten nur bei 58 % und eine Nachuntersuchungsendoskopie nur bei 15 % vorhanden. %.
Einige neuere Veröffentlichungen haben sich auf die Ergebnisse der POEM bei bestimmten Patientengruppen konzentriert, bei denen das Verfahren möglicherweise der MHL vorzuziehen ist.
Erstens benötigen Patienten mit Achalasie Typ III, „spastischer“ Achalasie, eine lange Myotomie im Ösophaguskörper, die mit einem laparoskopischen Zugang nicht durchgeführt werden kann, aber mit dem peroralen Zugang leicht durchgeführt werden kann. Eine kürzlich durchgeführte multizentrische Studie zeigte hervorragende Ergebnisse nach POEM bei Patienten mit spastischen Erkrankungen der Speiseröhre, mit einer klinischen Verbesserung bei 93 % der Patienten während einer durchschnittlichen Nachbeobachtungszeit von 234 Tagen. 130
Zweitens zeigten sechs kleine Studien bei Kindern hervorragende Ergebnisse nach POEM, ähnlich denen bei Erwachsenen und ähnlich den Ergebnissen der laparoskopischen Heller-Myotomie bei Kindern, jedoch mit einem viel weniger invasiven Verfahren als diesem.131-137
Drittens benötigen Patienten mit fortgeschrittener Achalasie häufig eine Ösophagektomie. Da POEM keine periösophagealen Narben oder Adhäsionen hinterlässt, wird es MHL vorgezogen, da es die Notwendigkeit einer Ösophagektomie nicht verhindert und Narben verursachen kann, die anschließend eine Ösophagektomie erschweren. In einer aktuellen prospektiven Studie mit 32 Patienten mit fortgeschrittener Achalasie, die sich einer POEM unterzogen, waren 96 % der Fälle nach 30 Monaten Nachbeobachtung erfolgreich (durchschnittlicher Rückgang des Eckardt-Scores von 7,8 auf 1,4; P < 0,001).138
Viertens sind Patienten, die zuvor eine Behandlung mit Heller-Myomektomie, Botox oder Ballondilatation erhalten haben, Kandidaten für POEM. 139,140-142
♦ Nebenwirkungen
Die Häufigkeit schwerwiegender unerwünschter Ereignisse nach POEM ist gering und es wurden keine Todesfälle gemeldet. Einige geringfügige Nebenwirkungen143 sind:
• Kleine zufällige Schleimhautläsionen über dem submukösen Tunnel, die während des Eingriffs leicht mit endoskopischen Klammern verschlossen werden können.
• Pneumomediastinum, Pneumothorax, Pneumoperitoneum oder enges Pneumoperitoneum während des Eingriffs lassen sich leicht mit einem Angiokatheter oder einer Veress-Nadel beheben
• Intraprozedurale Blutung, die durch endoskopische Blutstillung kontrolliert wird.
Diese Vorfälle treten in 10–25 % der Fälle auf103–105 und ihre Häufigkeit nimmt mit zunehmender Erfahrung ab.121
Intra- und periprozedurale Nebenwirkungen mittlerer Schwere143 sind Aspiration von Lumeninhalten (normalerweise während der Intubation) und symptomatischer Pneumothorax, der eine Drainage erfordert.144 Späte Nebenwirkungen treten normalerweise 24–48 Stunden nach dem Eingriff auf. Sie sind von mittlerer Schwere, beispielsweise Blutungen, die eine erneute Endoskopie zur Blutstillung erfordern,122-145 und selten, in schweren Fällen, einen chirurgischen Eingriff oder eine Tamponade mit einem Blakemore-Ballon.146
Zu den weiteren späten Nebenwirkungen zählen Tunnelverschlussdehiszenz122 und Herz-Lungen-Probleme wie Lungenentzündung147 oder Vorhofflimmern.148 Alle veröffentlichten Arbeiten berichteten über geringe Raten unerwünschter Wirkungen (<2–3 %), mit Ausnahme einer chinesischen Veröffentlichung aus dem Jahr 2010, in der unerwünschte Wirkungen berichtet wurden. bei mehr als 50 % der Patienten kam es hauptsächlich zu einem Pneumothorax.144 Die Autoren führten dies auf die Verwendung von Luft anstelle von Kohlendioxid zurück, das etwa 170-mal schneller aus Körperhöhlen aufgenommen wird als Luft. Nachdem dieses chinesische Zentrum, das weltweit die meisten POEM-Eingriffe durchführte (>1700), auf Kohlendioxid umstieg, sank die Rate der Nebenwirkungen auf die Werte anderer Zentren. Derzeit ist POEM ein sehr sicheres Verfahren in fachmännischen Händen.
♦ GERD nach POEM
Das Problem der GERD nach POEM ist von großem Interesse, da POEM MHL als Erstbehandlung bei Achalasie schnell verdrängt. GERD wurde nach POEM (101–107) zunächst nicht erfasst, wahrscheinlich weil man sich auf Symptomscores oder unstrukturierte Interviews stützte. Als mit der systematischen objektiven Bewertung mit Endoskopie zur Beurteilung von Refluxösophagitis und pH-Studien zur Messung der Säureexposition begonnen wurde, war klar, dass die GERD-Rate nach POEM viel höher war als bisher angenommen. 115-151
Studien ergaben, dass 27–59 % der Patienten nach POEM endoskopische Anzeichen von GERD aufwiesen, 29–38 % bei pH-Studien eine übermäßig erhöhte Säureexposition aufwiesen und 15–23 % unter häufigen GERD-Symptomen litten. Diese Patienten wurden wirksam mit Protonenpumpenhemmern behandelt. Wie bereits erwähnt, kann es bei Patienten mit Achalasie zu falsch-positiven pH-Wert-Untersuchungen aufgrund von Stauung und Fermentation zurückgehaltener Nahrung mit Produktion von Milchsäure kommen.15 16.
Die weit verbreitete Meinung ist, dass die Linderung der Dysphagie umso wirksamer ist, je effektiver das Reißen der LES-Muskelfasern ist, allerdings auf Kosten eines höheren GERD-Risikos. Aus diesem Grund glauben die meisten Spezialisten, dass bei POEM oder MHL die Wirksamkeit der Myotomie nicht gefährdet werden darf, um die Inzidenz von GERD zu reduzieren. Dies liegt daran, dass GERD leicht erkannt und behandelt werden kann, wohingegen anhaltende Dysphagie und eine gestörte Entleerung der Speiseröhre nach MHL oder POEM ein weitaus schwierigeres diagnostisches und therapeutisches Problem darstellen. Ist
Es ist jedoch wichtig zu beachten, dass GERD in 40–50 % der Fälle asymptomatisch verlaufen kann.122 151 Daher ist nach POEM mindestens alle ein bis zwei Jahre eine postoperative pH-Wert-Untersuchung und eine endoskopische Überwachung erforderlich. um Patienten mit GERD zu erkennen, sie zu behandeln und Refluxkomplikationen wie Barrett-Ösophagus und Magenstrikturen vorzubeugen.
Sollte jedoch aus irgendeinem Grund eine Dor- oder Toupet-Fundoplikatio erforderlich sein, beeinträchtigt POEM diese Verfahren nicht.
♦ POEM in Bezug auf übliche Behandlungen
Das kürzlich durchgeführte ASGE PIVI überprüfte die Ergebnisse von Routine- und POEM-Behandlungen im Detail und schlug die folgenden Wirksamkeits- und Sicherheitsschwellenwerte für die Einführung von POEM vor:
• Mindestens 80 % Wirksamkeit nach 12 Monaten (definiert als Eckardt-Score ≤3 mit einer Dysphagiekomponente von ≤2)
• Rate schwerwiegender unerwünschter Ereignisse von 6 % oder weniger
• 30-Tage-Mortalität von 0,1 % oder weniger.105
Basierend auf den bisher veröffentlichten Daten überschreiten die POEM-Ergebnisse diese Schwellenwerte. Derzeit gibt es keine randomisierten Studien zu POEM im Vergleich zu Standardbehandlungen.
Drei retrospektive Kohortenstudien aus den USA verglichen MHL mit POEM.109-158 Die erste verglich 18 POEM-Eingriffe mit 55 MHL und stellte fest, dass POEM schneller war (113 vs. 125 Minuten; P < 0,05) und weniger Blutungen aufwies (10 vs. 55 ml; P <0,001), aber dass die Nebenwirkungen und die Krankenhausaufenthaltsdauer bei beiden Techniken ähnlich waren.
Die zweite Studie verglich 18 POEM-Eingriffe mit 21 MHL-Eingriffen und fand ähnliche Nebenwirkungen, aber weniger postoperative Schmerzen und eine schnellere Rückkehr zu Aktivitäten des täglichen Lebens nach POEM (2,2 vs. 6,4 Tage; P = 0,03).
In der dritten Studie wurden 37 POEM-Eingriffe mit 64 MHL-Eingriffen verglichen und ähnliche Nebenwirkungen festgestellt (eine schwerwiegende Auswirkung in jeder Gruppe). POEM hatte eine kürzere Dauer des Eingriffs (120 vs. 160 Minuten; P <0,001), eine kürzere Krankenhausaufenthaltszeit (1,1 vs. 2,5 Tage; P <0,001) und einen besseren Eckardt-Score nach einem Monat (0,8 vs. 1,8; P <0,001). und sechs Monate (1,2 vs. 1,7; P = 0,1) und deutlich weniger Dysphagie als Reaktion auf feste Nahrung nach sechs Monaten (0 % vs. 29 % der Patienten mit Dysphagie mit fester Nahrung pro mindestens wöchentlich; P <0,001). Die Studie erhielt auch pH-Daten für 23 POEM und 31 MHL und fand ähnliche GERD-Raten (POEM 39 % vs. LHM 32 %; nicht signifikant).
Diese Studien ergaben, dass POEM in allen untersuchten Bereichen dem MHL gleichwertig oder überlegen war.
Basierend auf diesen Vergleichsdaten und den hervorragenden Ergebnissen von POEM in mehr als 20 veröffentlichten prospektiven Serien und unter Berücksichtigung der Tatsache, dass MH invasiver ist, ist es unwahrscheinlich, dass der Versuch einer randomisierten Studie zwischen MHL und POEM eine ausreichende Anzahl von Patienten rekrutiert. Eine praktikablere und klinisch bedeutsamere Untersuchung wäre der Vergleich von POEM mit der pneumatischen Dilatation, die den Vorteil hat, dass es sich um ein einfacheres ambulantes Verfahren handelt, allerdings auf Kosten einer geringeren Haltbarkeit und mit der Notwendigkeit, im Laufe der Zeit mehr Eingriffe vorzunehmen.
► EMPFEHLUNGEN
Die Empfehlungen der wichtigsten wissenschaftlichen Gesellschaften für Gastroenterologie zur Achalasie sind bereits drei oder vier Jahre alt und berücksichtigen nicht die jüngsten therapeutischen Fortschritte. Die Empfehlungen der Society of American Gastrointestinal and Endoscopic Surgeons von 2012 159 und des American College of Gastroenterology von 2013 40 empfehlen den Verdacht auf Achalasie bei Patienten mit Dysphagie mit festen und flüssigen Flüssigkeiten mit Aufstoßen, die nicht auf Protonenpumpenhemmer ansprechen.
Eine Endoskopie ist erforderlich, um mechanische Obstruktion und Pseudoachalasie auszuschließen, eine Ösophagographie zur Beurteilung der Entleerung und eine Manometrie zur Bestätigung der Diagnose. Die Behandlung sollte je nach Alter, Geschlecht, Patientenpräferenz und institutioneller Erfahrung erfolgen. Im Allgemeinen wird eine definitive Behandlung (pneumatische Dilatation oder Myotomie) empfohlen. ITBE ist Patienten vorbehalten, die keine guten Kandidaten für eine endgültige Behandlung sind. Nach der Behandlung wird eine Nachsorge mittels Eckardt-Score (subjektiver Score) und Ösophagographie (objektiver Test) empfohlen.
Es gibt keine klaren Empfehlungen zur Überwachungsendoskopie bei Speiseröhrenkrebs und Krankheitsverlauf. Einige Spezialisten empfehlen bei Patienten mit Achalasie seit mehr als 10–15 Jahren alle drei Jahre eine endoskopische oder radiologische Überwachung.
► SCHLUSSFOLGERUNGEN
Achalasie ist eine seltene Störung der Beweglichkeit der Speiseröhre, die sich hauptsächlich durch Dysphagie äußert. Vor kurzem hat sich das Paradigma für die Diagnose und Behandlung geändert. Die hochauflösende Manometrie ermöglichte die genaue Diagnose der Achalasie, ihre Unterscheidung von anderen ähnlichen Erkrankungen und die Klassifizierung der Achalasie in Subtypen.
Eine medizinische Behandlung ist bei Achalasie wirkungslos . Bis 2008 beschränkte sich die Behandlung auf pneumatische Dilatation, Botulinumtoxin-Injektion und MHL. In den letzten sechs Jahren haben prospektive Studien mit kurz- und mittelfristigen Ergebnissen gezeigt, dass das POEM-Verfahren wirksam und sicher ist und einen wichtigen Fortschritt in der Behandlung von Achalasie darstellt, da es die überlegene Wirksamkeit von MHL mit der relativen Leichtigkeit und Leichtigkeit kombiniert nichtinvasive Natur der Endoskopie.
POEM war bei allen Subtypen der Achalasie und bei Patienten erfolgreich, die sich zuvor einer Heller-Ösophagomyotomie, pneumatischer Dilatation oder ITBE unterzogen hatten. Bei Patienten, die mit MHL oder POEM behandelt werden, sollte der pH-Wert engmaschig überwacht werden, da GERD die häufigste Nebenwirkung nach beiden Eingriffen ist und in der Regel Protonenpumpenhemmer erforderlich sind. Aufgrund des erhöhten Krebsrisikos im Zusammenhang mit GERD und Achalasie sollte regelmäßig eine Endoskopie durchgeführt werden. Es werden Vergleichsstudien zwischen den Ergebnissen des POEM und den bereits bekannten Ergebnissen des MHL erwartet.
Technologische Fortschritte in der Diagnose und die Aufnahme von POEM in das therapeutische Repertoire werden Patienten mit Achalasie zugute kommen.















