1. Das Virus
SARS-CoV-2 enthält mehr als 30.000 RNA-Basen. Ein Korrekturlesemechanismus verhindert, dass sich in diesem großen Genom häufige Mutationen ansammeln. Das große Spike-Protein (S) bildet eine Art Krone auf der Oberfläche der Viruspartikel. Seine Rezeptorbindungsdomäne interagiert mit hoher Affinität mit Angiotensin-Converting-Enzym-2 -Rezeptoren (ACE2) auf der Oberfläche von Wirtszellen.
Nach der Anheftung spalten zwei Wirtszellproteasen (Furin und TMPRLRS) die Spike-Proteine und ihre freigelegten Fusionspeptide verschmelzen die Virusmembran mit der Wirtszellmembran. Die RNA des Virus dringt in die Zellen der oberen und unteren Atemwege ein und wird in virale Proteine übersetzt. Weitere Eintrittspunkte werden derzeit untersucht. Die Zelle stirbt und setzt Millionen neuer Viren frei, die andere Zellen und andere Individuen infizieren [1].
2. Die Infektion
Es gibt verschiedene Möglichkeiten, wie sich SARS-CoV-2 verbreitet. Die Infektion beginnt mit der Konkurrenz zwischen SARS-CoV-2-Virionen, die die Atemwegsschleimhaut erreicht haben, die ein hohes Maß an ACE2-Rezeptoren exprimiert, und der Barriere, die durch Schleim entsteht, der von Becherzellen abgesondert und durch haarähnliche Flimmerhärchen bewegt wird, und Immunreaktionen. angeboren.
Es gibt Hinweise auf das Vorhandensein des Virus in anderen Zellen als dem respiratorischen Epithel, einschließlich gastrointestinaler Epithelzellen, Endothelzellen und myeloischen Zellen. Wir wissen noch nicht, wie viele SARS-CoV-2 eliminiert sind; Die Wirksamkeit der ersten Abwehrreaktionen entscheidet jedoch darüber, ob die Infektion harmlos verläuft oder schwerwiegende Folgen hat.
Abbildung 1 zeigt die selektiven Determinanten der Anfälligkeit für COVID-19, einschließlich Viruslast, Alter, Lebensstil und möglicherweise Genetik. Wenn sich SARS-CoV-2-Virionen zu vermehren beginnen, können sie Zellen in den Lungenbläschen und im Magen-Darm-Trakt erreichen und zerstören. Eine Überreaktion des Immunsystems ( Zytokinsturm ) kann die Gewebeschädigung verstärken [2, 3] Abbildung 1: Eine schematische Darstellung der Pathogenese von COVID-19. ACE2, Angiotensin-Converting-Enzym 2, Toll-TLR-Rezeptoren, M? Makrophagen, dendritische DC-Zellen, Interferon IFN, niedriger Pfeil Interferon niedriger IFN, akutes Atemnotsyndrom ARDS, Punkte zeigen an, dass mehr Rezeptoren beteiligt sind (z. B. CD147 für den Viruseintritt).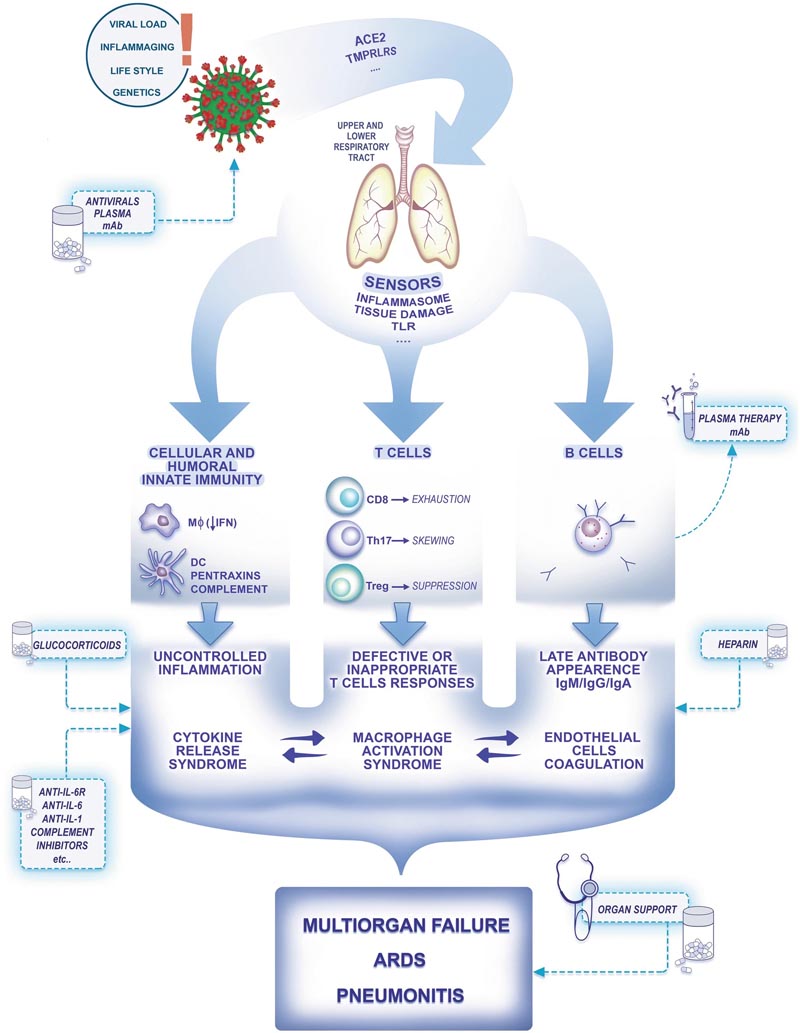
3. Immunität
Die angeborene zelluläre und humorale Immunität stellt eine erste Resistenzlinie dar, die für die meisten Begegnungen mit Infektionserregern verantwortlich ist. Hinweise auf SARS-CoV-1 deuten darauf hin, dass diese Viren die Interferon-vermittelte antivirale Immunität blockieren können (Abb. 1). Zytotoxische CD8-T-Zellen spielen eine entscheidende Rolle bei der antiviralen Resistenz.
Es gibt Hinweise darauf, dass T-Zellen während COVID-19 eine funktionelle Erschöpfung mit Lymphopenie erleben , die zu einem Th17-Phänotyp neigt, der für die antivirale Immunität und Unterdrückung ungeeignet ist (Abb. 1) [4]. Die Antikörperproduktion erfolgt spät nach der Exposition (bis zu 20 Tage) und nach dem Einsetzen der Symptome (bis zu 15 Tage bei 100 % der Patienten mit einem positiven Ergebnis) [5].
Interessanterweise sind IgA-Antikörper im Blut und Speichel vorhanden und könnten eine Schlüsselrolle bei der Immunität spielen. Es gibt Hinweise darauf, dass symptomatische COVID-19-Fälle ein immunologisches Gedächtnis und eine Resistenz gegen eine erneute Infektion verursachen . Laut SARS ist mit einer Lebensdauer des immunologischen Gedächtnisses von zwei bis drei Jahren zu rechnen , einem Schlüsselaspekt der Immunität, der definiert werden muss.
4. Entzündung
Entzündungen spielen eine Schlüsselrolle bei der Entwicklung von COVID-19 aus einer SARS-CoV-2-Infektion. Sensoren für Virusinfektionen und Zellschäden (z. B. Inflammasome; TLRs) lösen die myeloische zellabhängige Produktion von entzündlichen Zytokinen (z. B. IL-1; IL-6; Chemokine) aus. Makrophagen und inflammatorische Zytokine verstärken lokale und systemische Entzündungen und sind die Hauptursachen für Organversagen (Abb. 1).
Während die Rolle der Entzündung bei COVID-19 offensichtlich ist, ist unklar, ob die Modulation der Entzündungsreaktion mit Medikamenten Vorteile bringen könnte. Derzeit werden mehrere Medikamente untersucht.
5. Thrombose
Wie bei einer Krankheit zu erwarten, die durch einen entzündlichen Zustand als Reaktion auf eine Virusinfektion gekennzeichnet ist, kommt es bei hospitalisierten Patienten häufig zu venösen und arteriellen thromboembolischen Komplikationen [6]. In der Lunge sind Mikrothromben vorhanden und Veränderungen in der Gerinnungskaskade können auf systemischer Ebene gemessen werden. Eine endotheliale Dysfunktion , die sowohl durch die direkte zytopathische Wirkung des Virus als auch durch die Entzündungsreaktion verursacht wird, führt zu einem prothrombotischen Milieu [3, 7].
Bei hospitalisierten Patienten sollte die Schwelle zur Erkennung thromboembolischer Komplikationen niedrig sein. Andererseits sind weitere Untersuchungen erforderlich, um die Rolle von Antikoagulationsschemata im Vergleich zur Standard- Thromboprophylaxe bei der Behandlung dieser Patienten zu untersuchen [8].
6. Diagnosetests
Der Grundstein diagnostischer Tests ist derzeit die Auswertung viraler RNA in nasalen oder bronchoalveolären Lavageproben mittels RT-PCR. Die Tupfer-RT-PCR stellt einen Engpass dar und wir hoffen, dass speichelbasierte Tests dem dringenden Bedarf an umfassenden Tests gerecht werden.
Mehr als 100 serologische Tests wurden in der Industrie oder in akademischen Einrichtungen entwickelt, von denen viele nur unzureichend charakterisiert sind. Angesichts des Zeitpunkts und der Merkmale der Antikörperreaktion sind ordnungsgemäß validierte Tests für epidemiologische Studien, die Bewertung von Plasmaspenden, die Bewertung des Gedächtnisses und der Impfreaktion sowie als ergänzende Diagnose bei RT-PCR-negativen Patienten von entscheidender Bedeutung.
Es liegen keine Daten vor, die belegen, dass ein bestimmter Antikörperspiegel mit dem Schutz vor einer späteren Exposition gegenüber SARS-CoV-2 verbunden ist. Daher gibt es keinen Grund für „Immunitätspässe“ oder „Immunitätslizenzen“ . Die falsche Vorstellung, „immun“ zu sein, kann zu unverantwortlichem Verhalten führen [9].
7. Klinische Aspekte
Eine SARS-CoV-2-Infektion weist eine Vielzahl von Symptomen auf: Sie kann völlig asymptomatisch verlaufen oder mit schweren Symptomen verlaufen. Die Inkubationszeit von SARS-CoV-2 beträgt 5,1 (4,5-5,8) Tage [10] . Die Prävalenz von Organfunktionsstörungen variiert. ARDS wurde in nur 3,4 % bis über 10 % der positiven Fälle gemeldet [3, 11, 12].
Während das Land in Italien die höchste tägliche Inzidenz neuer Fälle aufwies, zeigten etwa 67 % der Patienten leichte Symptome und etwa 30 % hatten Symptome, die eine Krankenhauseinweisung erforderlich machten. Die häufigsten Symptome sind Fieber und Husten . Ein kleiner Prozentsatz der Fälle berichtet von Magen-Darm- Beschwerden, bevor Atemwegsbeschwerden auftreten.
Bei älteren Patienten mit Komorbiditäten besteht ein höheres Risiko, schwer betroffen zu sein und zu sterben. Der häufigste Grund für eine Aufnahme auf die Intensivstation ist akutes Atemversagen . Viele Patienten entwickelten schweres ARDS. Häufig ist eine Beteiligung anderer Organe vorhanden.
8. Therapie
Die Hauptstützen der Behandlung sind unterstützende Therapie, Atemunterstützung und die Behandlung von Organversagen. Derzeit gibt es keine spezifische Behandlung für SARS-CoV-2 [13]. Chloroquin und Hydroxychloroquin sind weit verbreitet; Es tauchen jedoch immer mehr Beweise für mangelnde Wirksamkeit und mögliche Schäden auf .
Derzeit wird in Studien die Rolle antiviraler Medikamente, Steroide und immunmodulatorischer Therapien untersucht . Neue Erkenntnisse über die hohe Inzidenz arterieller und venöser thromboembolischer Komplikationen deuten darauf hin, dass Heparin möglicherweise eine Rolle bei der Vorbeugung dieser Ereignisse spielt.
Plasma von genesenen Patienten wurde in China und anderswo, einschließlich Italien, als Antikörperquelle verwendet, wie dies auch bei SARS und MERS der Fall war. Seine Sicherheit und Wirksamkeit bei dieser Krankheit wurden derzeit untersucht.
9. Anti-SARS-CoV-2-Impfstoffe
Da wir immer noch nicht wissen, ob der Schutz vor COVID-19 auf der Wirkung von Antikörpern oder der Aktivität von T-Zellen beruht, ist die Umsetzung von etwa 150 Programmen zur Entwicklung von Impfstoffen auf Basis unterschiedlicher technologischer Plattformen durchaus gerechtfertigt [ 14] .
Um die Wirksamkeit des Impfstoffs im Rahmen der „Regeln für den Notfalleinsatz“ zu überprüfen , wurde vorgeschlagen, freiwillige Menschen zu impfen und sie dann gezielt herauszufordern. Die WHO schlägt vor, die Wirksamkeit der vielversprechendsten Impfstoffe in koordinierten Studien zu priorisieren. Zunächst ist es möglicherweise physisch nicht möglich, genügend Impfstoffe für die Weltbevölkerung zu produzieren. Die WHO versucht jedoch sicherzustellen, dass sie gerecht verteilt werden, was eine entscheidende Herausforderung darstellt.
10. Vorbereitung und weitere Recherche
Wenn aus den vielen Todesfällen dieser Pandemie eines deutlich wird, dann ist es, dass die Welt aus struktureller, politischer, klinischer und wissenschaftlicher Sicht nicht vorbereitet war.
Mehrere Gesundheitspersonal haben ihr Leben verloren. Das ist ein sehr schwerwiegender Verlust, den sich kein Land noch einmal leisten kann.
Die beiden Grundprinzipien , die befolgt werden müssen, um einen potenziellen Anstieg erkrankter Patienten zu kontrollieren, bestehen darin, die Kapazität für den Anstieg zu erhöhen und, was noch wichtiger ist, die Übertragung des Virus durch die Gemeinschaft einzudämmen .
Während eines unkontrollierten Clusters kann die Zahl der Patienten, die eine Aufnahme auf die Intensivstation benötigen, sehr hoch sein und es sollten Anstrengungen unternommen werden, um sie zu erhöhen und gleichzeitig die Sicherheit von Nicht-COVID-19-Patienten und medizinischem Personal zu gewährleisten [15, 16].
Unter unkontrollierten Bedingungen wurden verschiedenste Therapieansätze getestet. Heute wie nie zuvor müssen wir dringend die Konzepte der Präzisionsmedizin wiederherstellen, deren Entwicklung Jahrzehnte gedauert hat.
Wir müssen unsere Bemühungen fortsetzen, dem richtigen Patienten die richtige Behandlung zur richtigen Zeit anzubieten. Wir sollten nicht nach einem „Wundermittel “ suchen , sondern wir sollten die Bemühungen zur Beantwortung von Forschungsfragen loben, und wenn die Antwort neue Fragen aufwirft, sollten wir sie noch mehr loben.
Die WHO-SOLIDARITY-Studie oder REMAP-CAP, eine adaptiv konzipierte Studie, ist ein vielversprechender Weg, einige dieser Forschungsfragen zu beantworten [17].
Foto von Javier Matheu auf Unsplash