Höhepunkte der Erklärung:
|
Zusammenfassung
Die Fortschritte in der Diagnostik und Therapie der letzten Jahrzehnte haben die gesundheitlichen Ergebnisse von Patienten mit akutem Koronarsyndrom erheblich verbessert. Sowohl altersbedingte physiologische Veränderungen als auch kumulative kardiovaskuläre Risikofaktoren erhöhen die Anfälligkeit für ein akutes Koronarsyndrom ein Leben lang. Im Vergleich zu jüngeren Patienten sind die Ergebnisse des akuten Koronarsyndroms bei der großen und wachsenden Bevölkerungsgruppe älterer Erwachsener relativ schlechter.
Eine erhöhte Belastung durch atherosklerotische Plaques und die Komplexität anatomischer Erkrankungen tragen in Kombination mit altersbedingten komorbiden kardiovaskulären und nicht-kardiovaskulären Erkrankungen zu der schlechteren Prognose bei älteren Menschen bei. Geriatrische Syndrome, einschließlich Gebrechlichkeit, Multimorbidität, Rückgang der kognitiven und körperlichen Funktion, Polypharmazie und andere Komplexitäten der Pflege, können die therapeutische Wirksamkeit leitlinienbasierter Behandlungen und auch die Widerstandsfähigkeit Erwachsener beeinträchtigen. dass ältere Menschen überleben und sich erholen können.
In dieser wissenschaftlichen Stellungnahme der American Heart Association untersuchen wir (1) die altersbedingten physiologischen Veränderungen, die das akute Koronarsyndrom prädisponieren, und die Komplexität der Behandlung; (2) den Einfluss häufig auftretender geriatrischer Syndrome auf die Folgen von Herz-Kreislauf-Erkrankungen beschreiben; und (3) empfehlen altersgerechte und leitlinienkonforme Managementstrategien für das akute Koronarsyndrom und die Revaskularisation, einschließlich Pflegeübergängen, Einsatz von Herzrehabilitation, Palliativpflegediensten und ganzheitlichen Ansätzen. Der Vorrang einer individuellen Risikobewertung und einer patientenzentrierten Entscheidungsfindung in der Pflege wird durchgehend betont.
Die neuen wissenschaftlichen Stellungnahmen der American Heart Association bewerten die altersgerechte Versorgung von Menschen ab 75 Jahren, die im Krankenhaus liegen und an Herzinfarkten oder Brustschmerzen leiden.
Synthese und Kommentare
Laut einer neuen wissenschaftlichen Stellungnahme der American Heart Association, die in Circulation , der von Experten begutachteten Flaggschiff-Zeitschrift der Vereinigung, veröffentlicht wurde, müssen bei Menschen ab 75 Jahren altersbedingte Veränderungen im allgemeinen Gesundheitszustand sowie im Herzen und in den Blutgefäßen auftreten berücksichtigt werden und möglicherweise Änderungen in der Art und Weise erforderlich machen, wie Herzinfarkte und Herzerkrankungen behandelt werden.
Die neue Stellungnahme „Behandlung des akuten Koronarsyndroms (ACS) in der älteren Erwachsenenbevölkerung “ hebt aktuelle Erkenntnisse hervor, die Ärzten dabei helfen sollen, Patienten ab 75 Jahren besser zu betreuen. Der Aussage zufolge sind zwischen 30 und 40 % der Menschen, die aufgrund von ACS ins Krankenhaus eingeliefert werden, 75 Jahre oder älter . ACS umfasst Herzinfarkte und instabile Angina pectoris (herzbedingte Brustschmerzen).
Die Erklärung ist eine Aktualisierung der Erklärung der American Heart Association aus dem Jahr 2007 zur Behandlung von Herzinfarkten bei älteren Menschen.
Richtlinien für die klinische Praxis basieren auf der Forschung klinischer Studien. „Ältere Erwachsene werden jedoch oft von klinischen Studien ausgeschlossen, weil ihre Gesundheitsbedürfnisse im Vergleich zu jüngeren Patienten komplexer sind“, sagte Abdulla A. Damluji, MD, Ph.D., FAHA, Direktor. Mitglied des Ausschusses für das Verfassen wissenschaftlicher Stellungnahmen, Direktor des Inova Center of Outcomes Research in Fairfax, Virginia, und außerordentlicher Professor für Medizin an der Johns Hopkins School of Medicine in Baltimore.
„Ältere Patienten weisen ausgeprägtere anatomische Veränderungen und schwerwiegendere Funktionsbeeinträchtigungen auf und haben auch häufiger gesundheitliche Probleme, die nichts mit Herzerkrankungen zu tun haben“, erklärte Damluji. „Dazu gehören Schwäche, andere chronische Störungen (die mit verschiedenen Medikamenten behandelt werden), körperliche Funktionsstörungen, kognitive Beeinträchtigungen oder Harninkontinenz, die alle nicht routinemäßig im Zusammenhang mit ACS untersucht werden.“
Normale kardiovaskuläre Alterung und Risiko für akute Koronarsyndrome Altersbedingte Veränderungen
Auswirkungen auf das akute Koronarsyndrom
|
Normale Alterung und altersbedingte Veränderungen des Herzens und der Blutgefäße
Kardiovaskuläre Veränderungen, die im Laufe des normalen Alterns auftreten, erhöhen die Wahrscheinlichkeit des Auftretens von ACS und können Diagnose und Behandlung komplexer machen: Große Arterien werden steifer; Der Herzmuskel arbeitet oft härter, pumpt aber weniger effizient. Blutgefäße sind weniger flexibel und weniger in der Lage, auf Veränderungen im Sauerstoffbedarf des Herzens zu reagieren; und es besteht eine erhöhte Neigung zur Bildung von Blutgerinnseln.
Eine altersbedingte sensorische Beeinträchtigung kann auch zu Veränderungen des Hör-, Seh- und Schmerzempfindens führen. Mit zunehmendem Alter verschlechtert sich auch die Nierenfunktion, sodass mehr als ein Drittel der über 65-Jährigen an einer chronischen Nierenerkrankung leiden. Diese Veränderungen sollten bei der Diagnose und Behandlung von ACS bei älteren Erwachsenen berücksichtigt werden.
Zu diesen Überlegungen gehören folgende Punkte:
- ACS tritt bei älteren Erwachsenen eher ohne Brustschmerzen auf und verursacht Symptome wie Atembeschwerden, Ohnmacht oder plötzliche Verwirrtheit.
- Die Messung des Enzymspiegels Troponin im Blut ist ein Standardtest zur Diagnose eines Herzinfarkts bei jüngeren Menschen. Allerdings kann der Troponinspiegel bei älteren Menschen bereits höher sein, insbesondere bei Menschen mit Nierenerkrankungen und steifem Herzmuskel. Die Beurteilung von Anstiegs- und Abfallmustern des Troponinspiegels kann bei der Diagnose von Herzinfarkten bei älteren Erwachsenen sinnvoller sein.
- Altersbedingte Veränderungen des Stoffwechsels, des Gewichts und der Muskelmasse erfordern möglicherweise andere gerinnungshemmende Medikamente, um das Blutungsrisiko zu verringern.
- Mit der Verschlechterung der Nierenfunktion steigt das Risiko einer Nierenschädigung, insbesondere wenn Kontrastmittel bei bildgebenden Untersuchungen und bildgestützten Verfahren eingesetzt werden.
- Obwohl viele Ärzte eine Herzrehabilitation bei gebrechlichen Patienten meiden, sind sie oft diejenigen, die am meisten davon profitieren.
- Bei der Verlegung von Patienten aus dem Krankenhaus in eine ambulante Pflegeeinrichtung ist es besonders wichtig, die Fortführung von Medikamenten und anderen Therapien bei älteren Erwachsenen sicherzustellen, die während dieser Übergänge anfällig für Schwäche, Verschlechterung und Komplikationen sind.
Mehrere Erkrankungen und Medikamente
Mit zunehmendem Alter werden bei Menschen häufig gesundheitliche Probleme diagnostiziert, die das ACS verschlimmern oder ein bestehendes ACS komplizieren können. Bei der Behandlung dieser chronischen Erkrankungen kann die Anzahl der verschriebenen Medikamente zu unerwünschten Wechselwirkungen führen oder Medikamente zur Behandlung einer Erkrankung können eine andere verschlimmern.
„ Geriatrische Syndrome und die Komplexität ihrer Behandlung können die Wirksamkeit von ACS-Behandlungen sowie die Überlebens- und Genesungsresistenz älterer Erwachsener beeinträchtigen“, sagte Damluji. „Eine gründliche Überprüfung aller Medikamente, einschließlich Nahrungsergänzungsmittel und rezeptfreier Medikamente, idealerweise mit dem Rat eines Apothekers, der Erfahrung in der Geriatrie hat, ist unerlässlich.“
Ein individueller, patientenzentrierter Ansatz zur ACS-Versorgung, der komorbide Erkrankungen und den Bedarf an Beiträgen mehrerer Spezialisten berücksichtigt, ist für ältere Erwachsene am besten. Im Idealfall umfassen multidisziplinäre Teams, die sich um ältere Erwachsene mit ACS kümmern, Kardiologen, Chirurgen, Geriater, Hausärzte, Ernährungsberater, Apotheker, kardiologische Rehabilitationsfachkräfte, Sozialarbeiter, Krankenschwestern und Familienmitglieder.
Darüber hinaus können Menschen mit kognitiven Schwierigkeiten und eingeschränkter Mobilität von einem vereinfachten Medikamentenplan profitieren, mit weniger Dosen pro Tag und einem 90-Tage-Vorrat an Medikamenten, sodass weniger Nachfüllungen erforderlich sind. Die Überwachung der Symptomlast, des Funktionsstatus und der Lebensqualität während der Nachsorge nach der Entlassung ist wichtig, um Einblicke in die Fortschritte des Patienten im Hinblick auf seine Pflegeziele zu erhalten und das Verbesserungspotenzial zu messen.
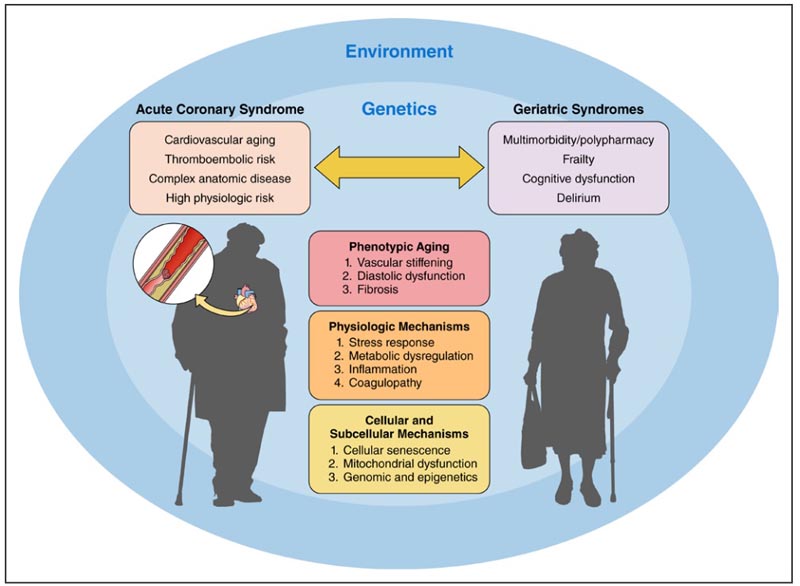
Der bidirektionale Zusammenhang zwischen akutem Koronarsyndrom und geriatrischen Syndromen. Mehrere Faktoren beeinflussen diese bidirektionale Assoziation, darunter phänotypisches Altern, physiologische Mechanismen, zelluläre und subzelluläre Mechanismen, Genetik und Umwelt.
Patientenpräferenzen und Lebenserwartung
Ältere Erwachsene unterscheiden sich stark in ihrer Unabhängigkeit, ihren körperlichen oder kognitiven Einschränkungen, ihrer Lebenserwartung und ihren Zielen für die Zukunft. Die Ziele der Pflege älterer Menschen mit ACS sollten über die klinischen Ergebnisse hinausgehen (wie Blutungen, Schlaganfall, ein weiterer Herzinfarkt oder die Notwendigkeit, Verfahren zur Wiedereröffnung der Arterien zu wiederholen). Ziele, die sich auf die Lebensqualität, die Fähigkeit zu einem unabhängigen Leben oder die Rückkehr zum früheren Lebensstil oder Lebensumfeld konzentrieren, müssen bei der Planung der Pflege älterer Erwachsener mit plötzlichem Herzstillstand berücksichtigt werden. Darüber hinaus sollten vor jeder Operation oder jedem Eingriff Anweisungen zur Nicht-Wiederbelebung (DNR) besprochen werden.
- Obwohl die Risiken höher sind, sind eine chirurgische Revaskularisierung oder Eingriffe zur Wiedereröffnung einer verstopften Arterie vorteilhafte Optionen für ältere Erwachsene mit ACS.
- Wenn eine invasive Behandlung gewählt wird, muss möglicherweise eine Anordnung zur Nicht-Wiederbelebung (DNR) für die Dauer des Eingriffs ausgesetzt werden.
- Wenn keine invasive Behandlung gewählt wird, kann Palliativpflege dazu beitragen, die Symptome zu kontrollieren, die Lebensqualität zu verbessern und psychosoziale Unterstützung zu bieten.
- Zu den wichtigen Messgrößen für eine qualitativ hochwertige Versorgung gehören messbare Ziele, wie z. B. die Tage, die Patienten zu Hause verbringen und die Linderung von Schmerzen und Beschwerden.
Diese wissenschaftliche Stellungnahme wurde von der ehrenamtlichen Autorengruppe im Namen des Ausschusses für Herz-Kreislauf-Erkrankungen in älteren Bevölkerungsgruppen des Council on Clinical Cardiology der American Heart Association erstellt; der Rat für Herz-Kreislauf- und Schlaganfallpflege; der Rat für Radiologie und kardiovaskuläre Intervention; und der Rat für Lebensstil und kardiometabolische Gesundheit. Die wissenschaftlichen Aussagen der American Heart Association fördern ein größeres Bewusstsein für Herz-Kreislauf-Erkrankungen und Schlaganfallprobleme und tragen dazu bei, fundierte Entscheidungen im Gesundheitswesen zu erleichtern. Wissenschaftliche Aussagen beschreiben, was derzeit über ein Thema bekannt ist und welche Bereiche weiterer Forschung bedürfen. Obwohl diese wissenschaftlichen Aussagen in die Entwicklung der Leitlinien einfließen, stellen sie keine Behandlungsempfehlungen dar. Die Richtlinien der American Heart Association enthalten die offiziellen Empfehlungen der Association für die klinische Praxis.
Co-Autoren sind Vizepräsident Daniel E. Forman, MD, FAHA; Tracy Y. Wang, MD, MHS, M.Sc., FAHA; Joanna Chikwe, MD, FAHA; Vijay Kunadian, MBBS, MD; Michael W. Rich, MD; Bessie A. Young, MD, MPH; Robert L. Seite II, Pharm.D., MSPH, FAHA; Holli A. DeVon, Ph.D., RN, FAHA; und Karen P. Alexander, MD, FAHA. Die Aussagen der Autoren finden Sie im Artikel.
Laden Sie hier das vollständige Dokument im PDF-Format auf Englisch herunter.

















