Points clés À quelle fréquence des erreurs de diagnostic se produisent-elles chez les patients adultes transférés à l’unité de soins intensifs (USI) ou décédant à l’hôpital, quelles sont les causes de ces erreurs et quels sont les préjudices qui y sont associés ? Résultats Dans cette étude de cohorte portant sur 2 428 dossiers de patients, un diagnostic manqué ou retardé s’est produit dans 23 % des cas, et 17 % de ces erreurs ont causé un préjudice temporaire ou permanent aux patients. Les problèmes sous-jacents du processus de diagnostic, avec les effets les plus importants associés aux erreurs de diagnostic, et qui pourraient constituer un objectif initial pour les efforts d’amélioration de la sécurité, étaient les échecs des tests et de l’évaluation clinique. Signification Parmi les adultes hospitalisés transférés aux soins intensifs ou décédés à l’hôpital, les erreurs de diagnostic étaient courantes, nocives et avaient des causes sous-jacentes qui peuvent être utilisées pour concevoir de futures interventions. |
Importance
Les erreurs de diagnostic contribuent aux préjudices causés aux patients, bien que peu de données existent pour décrire leur prévalence ou leurs causes sous-jacentes parmi les patients hospitalisés.
But
Déterminer la prévalence, la cause sous-jacente et les méfaits des erreurs de diagnostic chez les adultes hospitalisés transférés dans une unité de soins intensifs (USI) ou décédés.
Conception, environnement et participants
Étude de cohorte rétrospective menée dans 29 centres médicaux universitaires américains auprès d’un échantillon aléatoire d’adultes hospitalisés pour des problèmes de santé généraux et qui ont été transférés dans une unité de soins intensifs, sont décédés ou les deux entre le 1er janvier et le 31 décembre 2019.
Chaque dossier a été examiné par deux cliniciens qualifiés pour déterminer si une erreur de diagnostic s’est produite (c’est-à-dire un diagnostic manqué ou retardé), identifier les failles dans le processus de diagnostic et classer les préjudices.
Des modèles multivariés ont estimé l’association entre les échecs de processus et les erreurs de diagnostic. La possibilité de réduction des erreurs de diagnostic associées à chaque échec a été estimée à l’aide de la fraction attribuable à la proportion ajustée (aPAF). L’analyse des données a été réalisée d’avril à septembre 2023.
Principaux résultats et mesures
Si une erreur de diagnostic s’est produite ou non, la fréquence des causes sous-jacentes des erreurs et les préjudices associés à ces erreurs.
Résultats
Sur 2 428 dossiers de patients dans 29 hôpitaux qui ont fait l’objet d’un examen (âge moyen [ET] des patients, 63,9 [17,0] ans ; 1 107 [45,6 %] femmes et 1 321 [54,4 %] hommes), 550 patients (23,0 % ; IC à 95 % (20,9 %-25,3 %) ont rencontré une erreur de diagnostic.
Les erreurs ont été considérées comme ayant contribué à un préjudice temporaire, à un préjudice permanent ou au décès chez 436 patients (17,8 % ; IC à 95 %, 15,9 % à 19,8 %) ; parmi les 1 863 patients décédés, une erreur de diagnostic a été considérée comme ayant contribué au décès chez 121 (6,6 % ; IC à 95 %, 5,3 %-8,2 %).
Dans des modèles multivariés examinant les échecs de processus associés à toute erreur de diagnostic, les problèmes d’évaluation des patients (aPAF, 21,4 % ; IC à 95 %, 16,4 %-26,4 %) et les problèmes de commande et d’interprétation des tests (aPAF, 19,9 % ; IC à 95 %, 14,7 %). -25,1 %) ont eu la plus grande opportunité de réduire les erreurs de diagnostic ; Une classification similaire a été observée dans des modèles multivariés examinant les erreurs de diagnostic nuisibles.
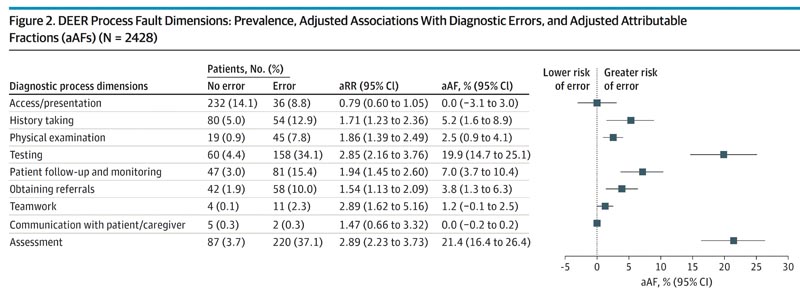
Conclusions et pertinence Dans cette étude de cohorte, les erreurs de diagnostic chez les adultes hospitalisés décédés ou transférés aux soins intensifs étaient courantes et associées à un préjudice pour le patient. Les problèmes liés au choix et à l’interprétation des tests et aux processus impliqués dans l’évaluation médicale constituent des domaines d’amélioration hautement prioritaires. |















