Il cancro del colon-retto (CRC) è la terza causa di morte per cancro negli Stati Uniti. È stato dimostrato che lo screening riduce l’incidenza e la mortalità del CRC identificando ed eliminando i polipi precancerosi e i tumori precoci. Tra le opzioni di screening disponibili, la colonscopia è quella più utilizzata negli Stati Uniti.
Nonostante l’aumento complessivo della diffusione dello screening CRC, permane una sostanziale disparità nella diffusione, con circa il 40% degli adulti americani idonei allo screening che non soddisfano le raccomandazioni.
Questi dati evidenziano l’importanza di adattare le raccomandazioni di screening in base al profilo di rischio per ottimizzare il beneficio dello screening e l’allocazione delle risorse a livello di popolazione.
Attualmente, lo screening del CRC è raccomandato solo in base all’età e alla storia familiare. Sebbene diversi studi abbiano esaminato la previsione del rischio di CRC sulla base di fattori clinici, di stile di vita, ambientali e genetici, tali studi miravano a sviluppare raccomandazioni di screening basate sul rischio di CRC previsto o hanno esaminato l’effetto congiunto dei predittori e dello screening del rischio di CRC. A nostra conoscenza, nessuno studio precedente ha esaminato direttamente se il beneficio dello screening differisce in base al profilo di rischio.
L’età ottimale per iniziare lo screening è una componente fondamentale delle raccomandazioni di screening. Dal 2002, la US Preventive Services Task Force (USPSTF) ha raccomandato che lo screening del CRC inizi all’età di 50 anni negli adulti a rischio medio.
Data la crescente incidenza del CRC a esordio precoce negli ultimi anni, nel 2020, l’USPSTF ha pubblicato la bozza di raccomandazione secondo cui gli adulti a rischio medio possono iniziare lo screening di routine all’età di 45 anni anziché a 50 anni. L’American Society of Cancer ha formulato una raccomandazione simile. Queste raccomandazioni per uno screening precoce hanno acceso un intenso dibattito sul rapporto rischio-beneficio e hanno portato ad un crescente interesse per lo sviluppo di strategie di screening basate sul rischio.
Pertanto, nel presente studio, abbiamo valutato in modo prospettico il rischio relativo e assoluto di incidenza e mortalità di CRC associato allo screening colonscopico sulla base dei profili di rischio degli individui all’interno di 2 grandi coorti statunitensi, incluso il Nurses’ Health Study. (NHS) e lo studio di follow-up sugli operatori sanitari (HPFS). Abbiamo anche esaminato l’incidenza cumulativa di CRC per età e identificato le età in cui la soglia di rischio di CRC è stata raggiunta a 45 e 50 anni, rispettivamente, tra individui con diversi profili di rischio di CRC.
Sfondo Non è noto se il beneficio dello screening colonscopico per il cancro del colon-retto (CRC) e l’età ottimale per iniziare lo screening differiscano in base al profilo di rischio del CRC. Metodi Tra 75.873 donne e 42.875 uomini, è stato definito un punteggio di rischio CRC (0-8) sulla base di storia familiare, aspirina, altezza, indice di massa corporea, fumo, attività fisica, alcol e dieta. I rapporti di rischio associati allo screening colonscopico e alle riduzioni del rischio assoluto (ARR) sono stati calcolati per l’incidenza, la mortalità e l’incidenza cumulativa di CRC per età in base al punteggio di rischio. Tutti i test statistici erano bilaterali. Risultati Durante una media di 26 anni di follow-up , sono stati documentati 2407 casi di CRC e 874 decessi per CRC. Sebbene l’hazard ratio associato allo screening non variasse in funzione del punteggio di rischio, l’hazard ratio aggiustato per la variabile per l’incidenza di CRC a 10 anni era più che doppio per gli individui con punteggi da 6 a 8 (hazard ratio rischio = 0,34%, 95 % intervallo di confidenza [CI] = da 0,26% a 0,42%) rispetto a 0-2 (rapporto di rischio = 0,15%, CI 95% = da 0,12% a 0,18%, tendenza < 0,001). Risultati simili sono stati riscontrati per la mortalità per CRC (ARR = 0,22%, IC 95% = da 0,21% a 0,24% vs. 0,08%, IC 95% = da 0,07% a 0,08%, Ptrend < 0,001). L’ARR per la mortalità dovuta a tumori del colon distale e del retto è stato quattro volte superiore per i punteggi 6-8 rispetto ai punteggi 0-2 (cancro del colon distale: ARR = 0,08%, IC 95% = da 0,07% a 0,08% vs 0,02%, 95% IC = da 0,02% a 0,02%, Ptrend < 0,001; cancro del retto: ARR = 0,08%, IC al 95% = da 0,08% a 0,09% vs 0,02%, IC al 95% = da 0,02% a 0,03%, Ptrend < 0,001). Quando è stata utilizzata l’età di 45 anni come riferimento per iniziare lo screening, gli individui con punteggi di rischio di 0-2, 3, 4, 5 e 6-8 hanno raggiunto il livello di rischio CRC (rischio cumulativo a 10 anni). 0,47%) all’età di 51 anni, 48 anni, 45 anni, 42 anni e 38 anni rispettivamente. Conclusioni Il beneficio assoluto dello screening colonscopico è più che doppio per i soggetti con il profilo di rischio di CRC più elevato anziché quello più basso. Gli individui con un profilo ad alto e basso rischio possono iniziare lo screening rispettivamente fino a 6-7 anni prima e dopo l’età raccomandata di 45 anni. |
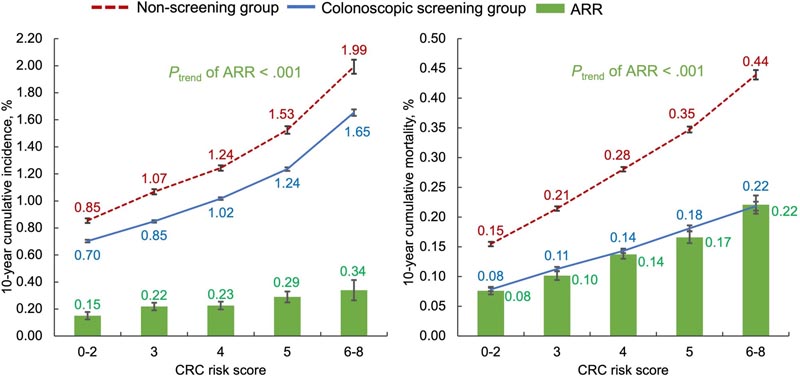
Incidenza cumulativa a 10 anni aggiustata per variabili (pannello di sinistra) e mortalità (pannello di destra) del cancro del colon-retto (CRC) e corrispondente riduzione del rischio assoluto (ARR) in base al punteggio di rischio CRC. Il punteggio di rischio CRC (intervallo = 0-8) è stato definito come il numero di 8 fattori di rischio elevati per CRC: storia familiare di CRC tra parenti di primo grado, uso non regolare di aspirina (<2 compresse o volte a settimana), alta statura (maggiore del 50% dell’altezza in ciascuna coorte), sovrappeso o obesi (indice di massa corporea ≥ 25,0 kg/m2), attuale o ex fumatore con 5 o più pacchetti-anno, scarsa attività fisica (<30 min/giorno di attività da moderata a vigorosa) intensità di attività), consumo eccessivo di alcol (≥1 drink [14 g di alcol] al giorno per le donne e ≥2 drink al giorno per gli uomini) e dieta non sana (che soddisfa <3 delle 6 raccomandazioni dietetiche del World Cancer Research 2018 Fund/American Institute for Cancer Research Report, che includeva carne rossa <0,5 porzioni al giorno, carne lavorata <0,2 porzioni al giorno, fibra alimentare ≥30 g/giorno, latticini ≥3 porzioni al giorno, cereali integrali ≥48 g/giorno che rappresentano almeno la metà dei cereali totali e uso di integratori di calcio). Abbiamo esaminato il trend degli ARR attraverso i punteggi di rischio CRC regredendo il rischio cumulativo aggiustato per più variabili sullo stato di screening della colonscopia al basale e sul punteggio di rischio CRC, nonché sul loro termine di prodotto, il cui valore P è stato derivato come Ptrend. I test erano bilaterali. Le barre di errore indicano intervalli di confidenza al 95%.
Commenti
L’età e la storia familiare informano le raccomandazioni per lo screening del cancro del colon-retto (CRC), ma sono stati identificati altri fattori di rischio.
In questo studio, i ricercatori hanno utilizzato due studi di coorte statunitensi a lungo termine - il Nurses’ Health Study e l’Health Professionals Follow-Up Study - per esaminare 8 fattori di rischio noti per essere associati a un’eccessiva incidenza di CRC: storia familiare, fumo, maggiore indice di massa corporea, minore attività fisica, dieta malsana, consumo di alcol, alta statura e mancato uso di aspirina (le definizioni specifiche di ciascun fattore di rischio sono dettagliate in un supplemento online pubblicato con l’articolo originale). Circa 120.000 partecipanti (età media 54 anni) sono stati seguiti per una media di 26 anni.
Le analisi corrette hanno rivelato quanto segue
- Il rischio a 10 anni di sviluppare CRC nei partecipanti a basso rischio (0-2 fattori di rischio) era dello 0,85% in coloro che non erano stati sottoposti a colonscopia di screening e dello 0,70% tra quelli che l’avevano fatta. Si erano sottomessi. D’altra parte, nelle persone ad alto rischio (6-8 fattori di rischio), queste percentuali erano rispettivamente dell’1,99% e dell’1,65%.
- La mortalità a 10 anni correlata al CRC nei partecipanti a basso rischio (0-2 fattori di rischio) è stata dello 0,15% senza colonscopia di screening e dello 0,08% con essa. D’altra parte, nelle persone ad alto rischio (6-8 fattori di rischio), queste percentuali erano rispettivamente dello 0,44% e dello 0,22%.
Questi fattori di rischio, combinati in un punteggio di 8 punti, hanno previsto differenze doppie nell’incidenza di CRC e differenze tre volte nella mortalità correlata a CRC.
Le attuali linee guida raccomandano lo screening basato solo sull’età (con screening precoce nelle persone con CRC nei parenti di primo grado) ed è improbabile che le linee guida incorporino punteggi di rischio più raffinati nel prossimo futuro.
Tuttavia, per i pazienti riluttanti a sottoporsi allo screening, i medici potrebbero utilizzare tali punteggi per promuovere un processo decisionale più informato. Un avvertimento: quasi tutti i partecipanti a questo studio erano operatori sanitari bianchi.
| In conclusione , i benefici assoluti dello screening colonscopico per la prevenzione del CRC e della morte ad esso correlata sono più che doppi per i soggetti con il profilo di rischio di CRC più alto piuttosto che con quello più basso. Gli individui con un profilo di rischio di CRC alto e basso possono iniziare lo screening del CRC fino a 6-7 anni prima e dopo, rispettivamente, l’età raccomandata di 45 o 50 anni. I nostri dati supportano l’importanza delle raccomandazioni di screening basate sul rischio. |
















