Nel dicembre 2019, è stato segnalato un focolaio di gravi infezioni respiratorie a Wuhan, nella provincia di Hubei, in Cina. Nel gennaio 2020 in Cina è stato segnalato il primo caso di morte a causa del virus. Le segnalazioni di casi positivi provenienti da altri paesi come Tailandia, Giappone, Corea del Sud e Stati Uniti hanno peggiorato le cose. Il risultato di questa grave epidemia è il riempimento dei letti ospedalieri, l’eccessivo affaticamento dell’équipe medica, la grave mancanza di dispositivi di protezione individuale, l’infezione del personale ospedaliero, la mancanza di manodopera e la diffusione di malattie e l’ansia delle persone nei paesi di tutto il mondo .
Numerose evidenze dimostrano che il COVID-19 può colpire diversi organi del corpo umano come parte del “lungo COVID-19” come la sindrome di Guillain-Barré, la fibrosi polmonare, l’embolia polmonare, la cardiomiopatia, la pelle e le articolazioni, la disfunzione sensoriale e l’ictus.
"COVID-19 lungo" è un termine usato per descrivere i sintomi nei pazienti che continuano per settimane o mesi dopo il recupero da COVID-19.
Alcuni studi su cadavere confermano la presenza di trombosi intravascolare e coagulopatia in pazienti con infezione da COVID-19, che può essere una delle cause di necrosi avascolare della testa del femore in questi pazienti. Sono stati segnalati numerosi casi con diagnosi di necrosi avascolare o artrite reattiva dopo infezione da COVID-19. Tutti questi pazienti sono stati trattati con una dose di corticosteroidi (CS) come parte del regime di trattamento COVID-19.
Ad oggi non sono stati segnalati casi di infezione articolare purulenta dovuti a infezione da COVID-19, e in particolare non è stata segnalata l’associazione tra artrite settica e necrosi avascolare. In questo articolo riportiamo cinque casi di artrite settica delle articolazioni dell’anca con un certo grado di AVN della testa del femore dopo il recupero dalla malattia COVID-19.
Tutti loro hanno ricevuto CS (metilprednisolone, prednisolone, desametasone) durante il periodo della malattia COVID-19 insieme ad altri farmaci antivirali. Tutti questi casi erano negativi per gli anticorpi antinucleari, il fattore reumatoide, gli anticorpi anti-peptide citrullinato ciclico, l’antigene di superficie del virus dell’epatite B, gli anticorpi anti-virus dell’epatite C e gli anticorpi anti-virus dell’immunodeficienza umana. Anche l’esame del liquido articolare per la presenza di cristalli è risultato negativo in tutti i casi.
Scopo
Al momento non sono state ancora documentate la concomitante necrosi avascolare (AVN) della testa del femore e l’artrite settica (SA) come conseguenza dell’infezione da COVID-19. Attraverso l’uso su larga scala di corticosteroidi salvavita (CS) nei casi di COVID-19, miriamo a mettere in guardia contro l’insorgenza di infezioni dell’articolazione dell’anca in questi pazienti.
Metodi
Presentiamo una serie di cinque casi in cui i pazienti hanno sviluppato artrite settica concomitante con necrosi avascolare (AVN) dopo essere stati trattati per l’infezione da COVID-19.
La dose media di prednisolone utilizzata in questi casi è stata di 1.695,2 mg. Il tempo di insorgenza dei sintomi all’anca nei nostri casi dall’esordio dell’infezione da COVID-19 è stato di 56 giorni nel primo caso, 43 giorni nel secondo caso, 30 giorni nel terzo caso, 29 giorni nel quarto caso e 50 giorni giorni nell’ultimo caso, con un tempo medio di 41,6 giorni .
Tutti i pazienti sono stati sottoposti a intervento chirurgico a seconda dell’entità del danno alla cartilagine articolare utilizzando un approccio anteriore diretto.
Risultati
I sintomi clinici e di laboratorio sono migliorati significativamente in tutti i pazienti. Il punteggio medio del dolore visivo-analogico dei pazienti è diminuito da 9,4 (9-10) prima dell’intervento a 2,8 (1-4) dopo 1 settimana di intervento.
Risultati dell’imaging
Per tutti i pazienti è stata eseguita l’imaging preoperatorio, inclusa una radiografia pelvica standard (vista anteroposteriore) e anche una risonanza magnetica pelvica e dell’anca con un protocollo standard. La risonanza magnetica con gadolinio è stata eseguita in due casi (caso due e caso quattro).
La valutazione radiografica mostra sclerosi e collasso della testa del femore coerenti con la classica necrosi avascolare. Un indizio radiografico per la presenza di un processo infiammatorio intrarticolare è stato lo spostamento dei piani di grasso gluteo . Nei casi con danni alla cartilagine è stato osservato un restringimento dello spazio articolare.
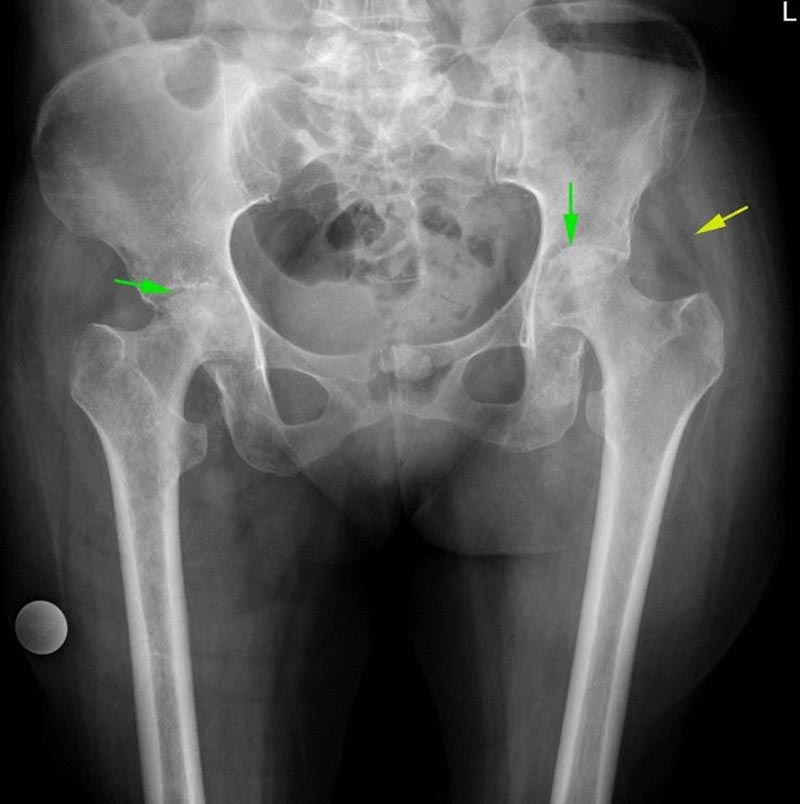
La vista AP della radiografia pelvica mostra sclerosi e collasso della testa femorale bilaterale a favore della testa femorale AVN (freccia verde). L’edema dei tessuti molli e lo spostamento del grasso dei glutei sono a favore del liquido articolare e del possibile processo infiammatorio (freccia gialla)
Alla valutazione MRI , tutti i pazienti mostrano i classici reperti AVN della testa del femore, come edema del midollo osseo e linee serpiginose di segnale anomalo sull’aspetto superiore e mediale della testa del femore.
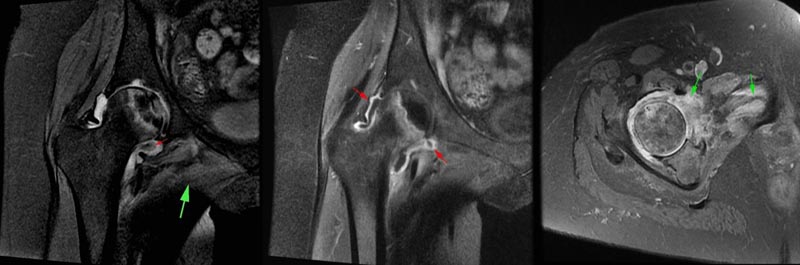
a Le immagini satellitari del grasso coronale PD mostrano l’AVN femorale in associazione con versamento articolare e ispessimento sinoviale (piccola freccia rossa). È presente anche edema nel gruppo dei muscoli adduttori (grande freccia verde). b Immagini satellitari coronali T1 nello stesso paziente di (a) che mostrano ispessimento sinoviale e miglioramento dopo l’iniezione di contrasto (freccia rossa). c Immagini satellitari assiali oblique della malattia di Parkinson in un altro paziente che mostrano edema nel muscolo pettineo e anche nella capsula inferiore dell’articolazione dell’anca (freccia verde).
Un ulteriore reperto è stata la presenza di versamento articolare nell’articolazione dell’anca colpita. Si potrebbe osservare un lieve versamento reattivo in associazione con AVN della testa del femore, soprattutto in fase avanzata a causa di alterazioni degenerative sovrapposte.
Nei casi inclusi nel nostro studio, la quantità di versamento articolare era maggiore del previsto ed era associata ad ispessimento e potenziamento sinoviale. Un indizio importante era l’edema e l’infiammazione nei tessuti molli periarticolari, compresi i gruppi muscolari adduttori e glutei, che non venivano osservati di routine nell’AVN della testa del femore.
Nei casi con sintomi prolungati (tutti i casi), si sono sviluppati danni alla cartilagine e alterazioni degenerative sovrapposte.
Conclusioni In qualsiasi paziente con una storia di infezione da COVID-19, in particolare quelli che sono stati trattati con corticosteroidi come uno dei farmaci prescritti durante la malattia, qualsiasi sintomo articolare, soprattutto nelle anche, dovrebbe attirare la nostra attenzione sull’infezione articolare e con Diagnosi e intervento tempestivi, l’articolazione dell’anca può essere salvata. |
Discussione
Sintomi articolari sono stati osservati in diversi pazienti con infezione da COVID-19 durante il recente evento pandemico. Questi disturbi articolari possono avere eziologie diverse e manifestarsi in articolazioni diverse. Ad esempio, i farmaci usati per trattare la malattia infettiva COVID-19, come il CS, possono avere effetti collaterali sulle articolazioni dell’anca e sono stati segnalati diversi casi di AVN nella testa del femore dopo il trattamento della malattia COVID-19. nelle persone trattate con CS.
Questi rapporti indicano che la comparsa di AVN della testa del femore nei pazienti con COVID-19 era associata a dosi più basse e a una durata più breve della somministrazione di CS rispetto ad altri pazienti con necrosi avascolare della testa del femore che non avevano la malattia. da COVID-19. Inoltre, è stato riscontrato che i marcatori endoteliali erano elevati nel sangue dei pazienti affetti da COVID-19 in condizioni critiche.
L’utopsia di molti di questi pazienti ha confermato la disfunzione endoteliale. Questa distruzione endoteliale può innescare percorsi proinfiammatori e procoagulanti e può portare a una diffusa disfunzione microcircolatoria e ai relativi microtrombi che potrebbero essere una delle cause della necrosi avascolare della testa del femore nei pazienti con infezione da COVID-19.
L’artrite reattiva è un’altra forma di complicanza articolare causata da diversi tipi di infezioni, che possono essere correlate a infezioni della mucosa in diverse aree del corpo, come quelle urogenitali (clamidia) e gastrointestinali (campylobacter, salmonella, shigella, clostridium difficile, Yersinia) e agenti patogeni respiratori (polmonite da clamidia). La sua incidenza è compresa tra l’1 e l’1,5% nelle infezioni gastrointestinali e tra il 4 e l’8% dopo le infezioni del tratto urogenitale.
Le persone con l’allele HLA-B27 o con una storia familiare di spondiloartropatie corrono un rischio maggiore di sviluppare artrite reattiva. La maggior parte dei casi di questo tipo di artrite interessa gli arti inferiori e questo è considerato un importante criterio diagnostico per la diagnosi di artrite reattiva. La prognosi è favorevole nella maggior parte dei casi e nella maggior parte dei casi si osserva un miglioramento spontaneo entro 6-12 mesi.
Recentemente, sono stati segnalati casi di artrite reattiva associati alla malattia COVID-19 negli arti inferiori come ginocchia, caviglie, articolazioni metatarso-falangee e interfalangee. È stato segnalato anche un caso di artrite reattiva conseguente alla malattia COVID-19 al polso e alla spalla.
Il trattamento più appropriato per l’artrite settica è il drenaggio articolare e la somministrazione di antibiotici appropriati sulla base dei risultati della coltura e dell’antibiogramma. È obbligatoria la rimozione completa del materiale necrotico e infetto. I metodi di drenaggio articolare comprendono il drenaggio chiuso, il drenaggio artroscopico e il drenaggio aperto, soprattutto nelle articolazioni dell’anca.
L’idoneità e l’appropriatezza del tipo di antibiotico , della dose e della durata sono determinate in letteratura e dovrebbero coprire i patogeni più comuni (stafilococco aureo e streptococco).
Nei pazienti con una storia di recente ricovero in terapia intensiva e con altri fattori di rischio per MRSA, il regime antibiotico deve consistere in vancomicina con o senza cefalosporine di seconda o terza generazione e nei pazienti ad alto rischio di sepsi da Gram-negativi (anziani, infezioni delle vie urinarie, cateteri ) dovrebbero includere cefalosporine di seconda e terza generazione con o senza fluorochinoloni . Si consiglia vivamente la consultazione con uno specialista in malattie infettive.
Per quanto ne sappiamo, questo studio riporta i primi casi di artrite settica nel campo dell’infezione da COVID-19 e del suo trattamento e data l’attuale pandemia ci aspettiamo di più in futuro.
In qualsiasi paziente con una storia di infezione da COVID-19, in particolare quelli che sono stati trattati con corticosteroidi come uno dei farmaci prescritti durante la malattia, qualsiasi sintomo articolare, soprattutto a livello delle anche, dovrebbe attirare la nostra attenzione sull’infezione articolare e adottare misure appropriate. le misure. misure necessarie al riguardo.