Einführung
Im Dezember 2019 wurde in Wuhan, Provinz Hubei, China, eine Häufung schwerer Atemwegsinfektionen gemeldet. Im Januar 2020 wurde in China der erste Todesfall durch das Virus gemeldet. Berichte über positive Fälle aus anderen Ländern wie Thailand, Japan, Südkorea und den USA haben die Lage noch verschlimmert. Das Ergebnis dieser großen Epidemie ist die Überfüllung der Krankenhausbetten, eine übermäßige Ermüdung des medizinischen Teams, ein gravierender Mangel an persönlicher Schutzausrüstung, Infektionen des Krankenhauspersonals, ein Mangel an Arbeitskräften sowie die Ausbreitung von Krankheiten und die Angst der Menschen in Ländern auf der ganzen Welt .
Zahlreiche Belege zeigen, dass COVID-19 im Rahmen einer „langen COVID-19“-Erkrankung verschiedene Organe des menschlichen Körpers beeinträchtigen kann, beispielsweise Guillain-Barré-Syndrom, Lungenfibrose, Lungenembolie, Kardiomyopathie, Haut und Gelenke, sensorische Dysfunktion und Schlaganfall.
„Long COVID-19“ ist ein Begriff, der verwendet wird, um Symptome bei Patienten zu beschreiben, die noch Wochen oder Monate nach der Genesung von COVID-19 anhalten.
Einige Leichenstudien bestätigen das Vorliegen einer intravaskulären Thrombose und Koagulopathie bei Patienten mit einer COVID-19-Infektion, die eine der Ursachen für eine avaskuläre Nekrose des Femurkopfes bei diesen Patienten sein könnte. Es wurden zahlreiche Fälle mit der Diagnose einer avaskulären Nekrose oder einer reaktiven Arthritis nach einer COVID-19-Infektion gemeldet. Alle diese Patienten wurden im Rahmen des COVID-19-Behandlungsschemas mit einer Dosis Kortikosteroiden (CS) behandelt.
Bisher wurden keine Fälle einer eitrigen Gelenkinfektion aufgrund einer COVID-19-Infektion gemeldet, insbesondere wurde nicht über den Zusammenhang einer septischen Arthritis mit einer avaskulären Nekrose berichtet. In diesem Artikel berichten wir über fünf Fälle mit septischer Arthritis der Hüftgelenke mit einem gewissen Grad an AVN des Femurkopfes nach Genesung von der COVID-19-Erkrankung.
Sie alle erhielten während der COVID-19-Erkrankungszeit CS (Methylprednisolon, Prednisolon, Dexamethason) zusammen mit anderen antiviralen Medikamenten. Alle diese Fälle waren negativ für antinukleäre Antikörper, Rheumafaktor, antizyklische citrullinierte Peptid-Antikörper, Hepatitis-B-Virus-Oberflächenantigen, Anti-Hepatitis-C-Virus-Antikörper und Anti-Human-Immundefizienz-Virus-Antikörper. Auch die Untersuchung der Gelenkflüssigkeit auf Kristalle verlief in allen Fällen negativ.
Ziel
Eine gleichzeitige avaskuläre Nekrose (AVN) des Femurkopfes und septische Arthritis (SA) als Folge einer COVID-19-Infektion sind derzeit noch nicht dokumentiert. Durch den großflächigen Einsatz lebensrettender Kortikosteroide (CS) bei COVID-19-Fällen wollen wir vor dem Auftreten einer Hüftgelenksinfektion bei diesen Patienten warnen .
Methoden
Wir präsentieren eine Reihe von fünf Fällen , in denen Patienten nach der Behandlung einer COVID-19-Infektion eine septische Arthritis begleitet von einer avaskulären Nekrose (AVN) entwickelten.
Die mittlere Dosis an Prednisolon betrug in diesen Fällen 1.695,2 mg. Der Zeitpunkt des Einsetzens der Hüftsymptome ab Beginn der COVID-19-Infektion betrug in unseren Fällen 56 Tage im ersten Fall, 43 Tage im zweiten Fall, 30 Tage im dritten Fall, 29 Tage im vierten Fall und 50 Tage im letzten Fall mit einer durchschnittlichen Zeit von 41,6 Tagen .
Alle Patienten wurden abhängig vom Ausmaß des Gelenkknorpelschadens über einen direkten anterioren Zugang operiert.
Ergebnisse
Bei allen Patienten verbesserten sich die klinischen und laborchemischen Symptome deutlich. Der mittlere visuelle analoge Schmerzscore der Patienten sank von 9,4 (9-10) vor der Operation auf 2,8 (1-4) nach einer Woche Operation.
Bildgebende Befunde
Bei allen Patienten wurde eine präoperative Bildgebung durchgeführt, einschließlich einer Standardröntgenaufnahme des Beckens (anteroposteriore Ansicht) sowie einer Becken- und Hüft-MRT mit einem Standardprotokoll. In zwei Fällen wurde eine MRT mit Gadolinium durchgeführt (Fall zwei und Fall vier).
Die Röntgenuntersuchung zeigt Sklerose und Kollaps des Femurkopfes im Sinne einer klassischen avaskulären Nekrose. Ein röntgenologischer Hinweis auf das Vorliegen eines intraartikulären Entzündungsprozesses waren verschobene Gesäßfettflächen . Bei Knorpelschäden wurde eine Verengung des Gelenkspaltes beobachtet.
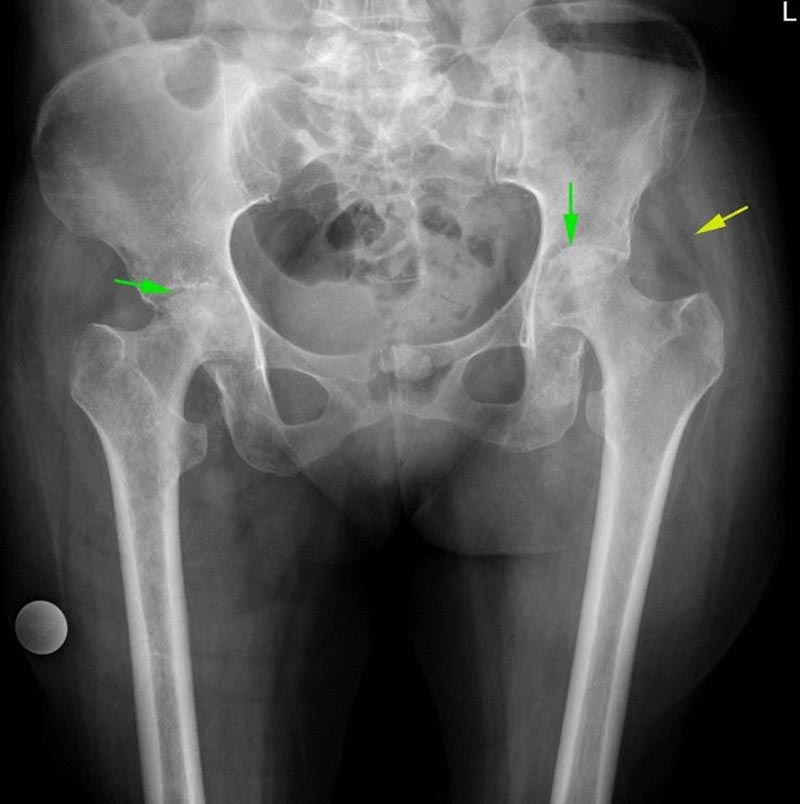
Die AP-Ansicht der Beckenröntgenaufnahme zeigt Sklerose und Kollaps des bilateralen Femurkopfes zugunsten des AVN-Femurkopfes (grüner Pfeil). Weichteilödeme und verlagerte Gesäßfettschichten begünstigen die Bildung von Gelenkflüssigkeit und einen möglichen Entzündungsprozess (gelber Pfeil)
Bei der MRT- Untersuchung zeigen alle Patienten klassische AVN-Befunde des Femurkopfes wie Knochenmarködeme und serpiginöse Linien mit abnormalem Signal auf der oberen und medialen Seite des Femurkopfes.
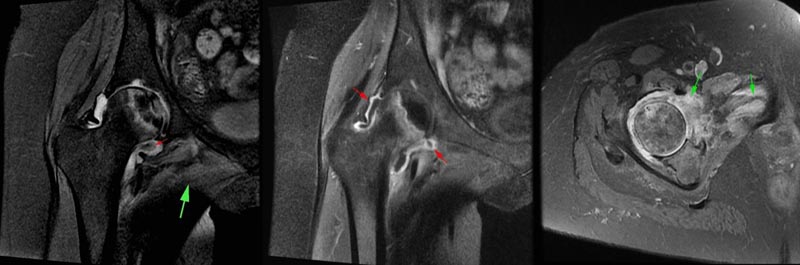
a Koronale PD-Fett-Satellitenbilder zeigen femorale AVN in Verbindung mit Gelenkerguss und Synovialverdickung (kleiner roter Pfeil). Außerdem besteht ein Ödem in der Adduktormuskelgruppe (großer grüner Pfeil). b Koronale T1-Satellitenbilder des gleichen Patienten wie (a), die eine Synovialverdickung und -verstärkung nach Kontrastmittelinjektion zeigen (roter Pfeil). c Axiale, schräge Satellitenbilder der Parkinson-Krankheit eines anderen Patienten, die ein Ödem im Musculus pectineus und auch in der unteren Kapsel des Hüftgelenks zeigen (grüner Pfeil).
Ein weiterer Befund war das Vorliegen eines Gelenkergusses im betroffenen Hüftgelenk. Im Zusammenhang mit einer AVN des Femurkopfes konnte ein leichter reaktiver Erguss beobachtet werden, insbesondere im fortgeschrittenen Stadium aufgrund überlagerter degenerativer Veränderungen.
In den in unsere Studie einbezogenen Fällen war das Ausmaß des Gelenkergusses größer als erwartet und ging mit einer Verdickung und Verstärkung der Synovialflüssigkeit einher. Ein wichtiger Hinweis waren Ödeme und Entzündungen im periartikulären Weichgewebe, einschließlich der Adduktoren- und Gesäßmuskelgruppen, die bei AVN des Femurkopfes nicht routinemäßig beobachtet wurden.
Bei länger anhaltenden Beschwerden (alle Fälle) kam es zu Knorpelschäden und überlagerten degenerativen Veränderungen.
Schlussfolgerungen Bei jedem Patienten mit einer COVID-19-Infektion in der Vorgeschichte, insbesondere bei solchen, die mit Kortikosteroiden als einem der während der Krankheit verschriebenen Medikamente behandelt wurden, sollten Gelenksymptome, insbesondere in den Hüften, unsere Aufmerksamkeit auf die Gelenkinfektion und damit lenken Durch rechtzeitige Diagnose und Operation kann das Hüftgelenk gerettet werden. |
Diskussion
Bei mehreren Patienten mit einer COVID-19-Infektion wurden während des jüngsten Pandemieereignisses Gelenksymptome beobachtet. Diese Gelenkerkrankungen können unterschiedliche Ursachen haben und in verschiedenen Gelenken auftreten. Beispielsweise können Medikamente zur Behandlung der Infektionskrankheit COVID-19, wie z. B. CS, Nebenwirkungen auf die Hüftgelenke haben und nach der Behandlung der COVID-19-Erkrankung wurden mehrere Fälle von AVN im Femurkopf gemeldet. bei Menschen, die mit CS behandelt werden.
Diese Berichte weisen darauf hin, dass das Auftreten einer AVN des Femurkopfes bei Patienten mit COVID-19 im Vergleich zu anderen Patienten mit avaskulärer Nekrose des Femurkopfes, die keine Erkrankung hatten, mit niedrigeren Dosen und einer kürzeren Dauer der CS-Verabreichung verbunden war. durch COVID-19. Darüber hinaus wurden im Blut kritisch erkrankter COVID-19-Patienten erhöhte Endothelmarker festgestellt.
Die Utopsie vieler dieser Patienten bestätigte eine endotheliale Dysfunktion. Diese endotheliale Zerstörung kann proinflammatorische und prokoagulierende Wege auslösen und zu weit verbreiteten Mikrozirkulationsstörungen und damit verbundenen Mikrothromben führen , die eine der Ursachen für avaskuläre Nekrose des Femurkopfes bei Patienten mit COVID-19-Infektion sein könnten.
Reaktive Arthritis ist eine weitere Form von Gelenkkomplikationen, die durch verschiedene Arten von Infektionen verursacht werden und mit Schleimhautinfektionen in verschiedenen Bereichen des Körpers zusammenhängen können, beispielsweise im Urogenitalbereich (Chlamydien) und im Magen-Darm-Trakt (Campylobacter, Salmonellen, Shigellen, Clostridium difficile, Yersinien). Atemwegserreger (Chlamydien-Pneumonie). Die Häufigkeit wird mit 1 bis 1,5 % bei Magen-Darm-Infektionen und 4 bis 8 % bei Infektionen des Urogenitaltrakts angegeben.
Menschen mit dem HLA-B27-Allel oder in der Familienanamnese von Spondylarthropathien haben ein höheres Risiko, eine reaktive Arthritis zu entwickeln. Die meisten Fälle dieser Art von Arthritis treten in den unteren Extremitäten auf und dies gilt als wichtiges diagnostisches Kriterium für die Diagnose einer reaktiven Arthritis. Die Prognose ist in den meisten Fällen günstig und in den meisten Fällen kommt es innerhalb von 6 bis 12 Monaten zu einer spontanen Besserung.
Kürzlich wurden Fälle von reaktiver Arthritis im Zusammenhang mit der COVID-19-Erkrankung in unteren Gliedmaßen wie Knien, Knöcheln, Großzehen- und Zehenzwischengelenken gemeldet. Es wurde auch über einen Fall einer reaktiven Arthritis infolge einer COVID-19-Erkrankung im Handgelenk und in der Schulter berichtet.
Die am besten geeignete Behandlung septischer Arthritis ist die Gelenkdrainage und die Verabreichung geeigneter Antibiotika auf der Grundlage der Kultur- und Antibiogrammergebnisse. Die vollständige Entfernung nekrotischen und infektiösen Materials ist zwingend erforderlich. Zu den Methoden der Gelenkdrainage gehören die geschlossene Drainage, die arthroskopische Drainage und die offene Drainage, insbesondere in den Hüftgelenken.
Die Eignung und Angemessenheit von Art, Dosis und Dauer des Antibiotikums werden in der Literatur festgelegt und sollten die häufigsten Krankheitserreger (Staphylococcus aureus und Streptococcus) abdecken.
Bei Patienten mit kürzlich erfolgten Krankenhausaufenthalten auf der Intensivstation und anderen Risikofaktoren für MRSA sollte die Antibiotikatherapie aus Vancomycin mit oder ohne Cephalosporin der zweiten oder dritten Generation bestehen , und bei Patienten mit hohem Risiko für eine gramnegative Sepsis (ältere Menschen, Harnwegsinfektionen, Katheter). ) sollte Cephalosporine der zweiten und dritten Generation mit oder ohne Fluorchinolone umfassen . Die Konsultation eines Spezialisten für Infektionskrankheiten wird dringend empfohlen.
Nach unserem besten Wissen berichtet diese Studie über die ersten Fälle von septischer Arthritis im Bereich der COVID-19-Infektion und ihrer Behandlung und angesichts der aktuellen Pandemie rechnen wir mit weiteren Fällen in der Zukunft.
Bei jedem Patienten mit einer COVID-19-Infektion in der Vorgeschichte, insbesondere bei solchen, die mit Kortikosteroiden als einem der während der Krankheit verschriebenen Medikamente behandelt wurden, sollten alle Gelenksymptome, insbesondere in den Hüften, auf die Gelenkinfektion aufmerksam gemacht und entsprechende Maßnahmen ergriffen werden Maßnahmen. diesbezüglich notwendige Maßnahmen.