Résumé L’encéphalomyélite myalgique/syndrome de fatigue chronique (EM/SFC) est une maladie désormais bien documentée qui résulte généralement d’une infection virale, mais également d’autres facteurs de stress externes, tels que l’exposition à des produits chimiques agricoles, d’autres types d’infection, une intervention chirurgicale ou d’autres maladies graves. ou des événements de stress. La recherche a montré que ces événements produisent une réponse inflammatoire moléculaire systémique ainsi qu’une activation et une dérégulation immunitaires chroniques . Ce qui a été plus difficile à établir est la hiérarchie des réponses physiologiques qui donnent lieu au grand nombre de symptômes ressentis par les patients atteints d’EM/SFC, et pourquoi ils ne disparaissent pas et durent généralement toute la vie. La gravité des symptômes fluctue fréquemment au cours des périodes de récupération après rechute, avec des symptômes de neuroinflammation centrés dans le cerveau, une perte de contrôle homéostatique, un « brouillard cérébral » affectant la capacité cognitive, un manque de sommeil réparateur et un manque de réactivité. déficient même en cas de contraintes mineures. La manière dont ces effets cérébraux de l’EM/SFC se développent à partir de l’effecteur externe initiateur, qu’il s’agisse d’un virus ou d’une autre cause, n’est pas bien comprise, et c’est ce que notre article vise à aborder. Nous émettons l’hypothèse qu’après l’événement stressant initial, la pathologie systémique ultérieure se déplace vers le cerveau via des voies neurovasculaires ou à travers une barrière hémato-encéphalique (BBB) dysfonctionnelle, entraînant une neuroinflammation chronique et conduisant à une maladie prolongée avec des cycles de récupération après des rechutes chroniques. La signalisation via des voies reconnues depuis le cerveau jusqu’à la physiologie du corps fait probablement partie du processus par lequel le cycle de la maladie est maintenu dans le système périphérique et pourquoi la guérison ne se produit pas. En revanche, la COVID longue (condition post-COVID-19) est une maladie très récente de type EM/SFC résultant du seul virus pandémique, le SRAS-CoV-2. Nous pensons que les effets actuels de type ME/SFC du Long COVID résultent de mécanismes très similaires impliquant la neuroinflammation, mais probablement avec une signalisation unique, en raison de la pathologie de l’infection initiale par le SRAS-CoV-2. Le fait qu’il existe des symptômes très similaires dans les deux maladies en cours, malgré la diversité dans la nature des facteurs de stress initiaux, conforte le concept d’un dysfonctionnement similaire du SNC. |
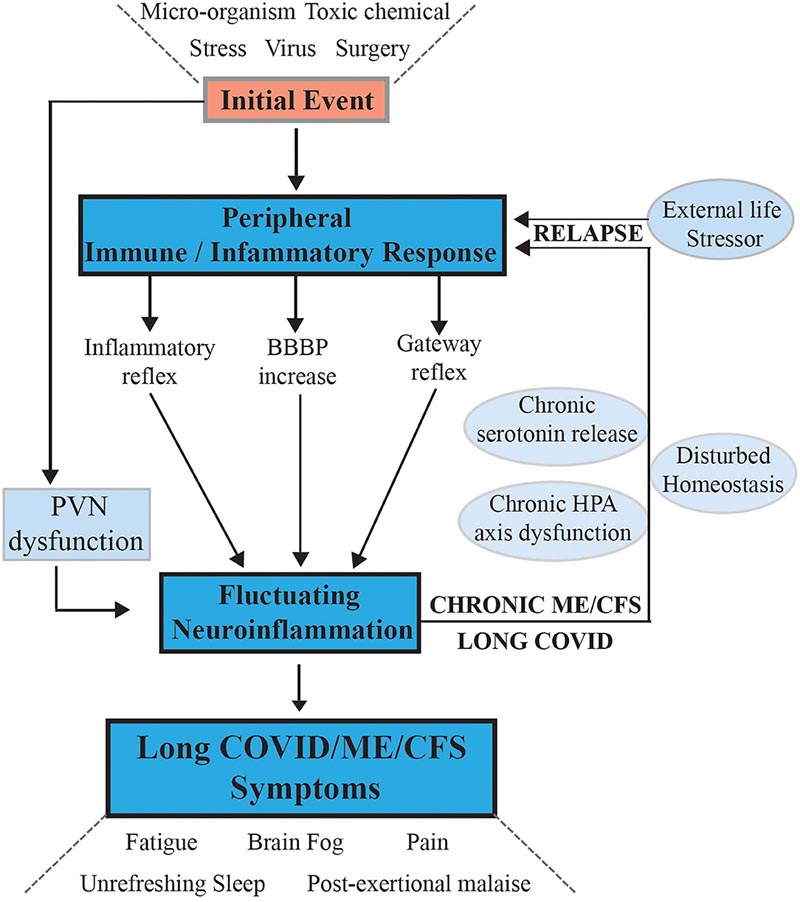
Figure 1. Hypothèse et modèle d’apparition de l’EM/SFC et de sa progression vers une maladie chronique soutenue avec des phases de rechute/récupération partielle : voies de signalisation entre le SNC et la périphérie qui entretiennent la maladie. Après un premier événement stressant externe, des réponses immunitaires/inflammatoires systémiques sont activées, celles-ci sont communiquées au SNC par des réflexes inflammatoires et de passerelle et éventuellement une augmentation de la perméabilité de la BHE. La neuroinflammation est activée en affectant le centre de stress au sein du PVN de l’hypothalamus et entraîne un large éventail de symptômes neurologiques qui se répercutent vers la périphérie par la perturbation de l’homéostasie et l’axe HPA activé par le stress qui devient dysfonctionnel avec l’activation chronique. La physiologie systémique et l’homéostasie moléculaire sont alors affectées de manière chronique par des fonctions cellulaires importantes telles que la production d’énergie mitochondriale, l’activité métabolique et la poursuite des réactions immunitaires/inflammatoires. Les facteurs de stress externes qui alimentent un PVN perturbé maintiennent non seulement l’EM/SFC, mais agissent également pour précipiter les rechutes.
commentaires
Les chercheurs ont découvert comment les syndromes de fatigue post-virale , y compris le long COVID, deviennent des maladies qui changent la vie et pourquoi les patients souffrent de rechutes fréquentes.
Résultat courant d’une infection virale, l’encéphalomyélite myalgique/syndrome de fatigue chronique (EM/SFC) est connu pour provoquer des symptômes cérébraux de neuroinflammation, de perte d’homéostasie, de confusion mentale, de manque de sommeil réparateur et de mauvaise réponse à des situations de stress, même légères. .
Le long COVID a des effets similaires sur les humains et serait également causé par une neuroinflammation.
L’auteur principal, le professeur émérite Warren Tate, du département de biochimie de l’université d’Otago, affirme que la manière dont ces effets débilitants sur le cerveau se développent n’est pas bien comprise.
Dans une étude publiée dans Frontiers in Neurology , lui et ses collègues d’Otago, de l’Université Victoria de Wellington et de l’Université de technologie de Sydney ont développé un modèle unificateur pour expliquer comment les symptômes cérébraux de ces maladies se maintiennent sur une longue période. connexion cerveau-corps .
Ils proposent que, après une infection virale initiale ou un événement stressant, une pathologie systémique ultérieure soit transférée au cerveau via des voies neurovasculaires ou à travers une barrière hémato-encéphalique dysfonctionnelle. Cela entraîne une neuroinflammation chronique , conduisant à une maladie prolongée avec des cycles de récupération après des rechutes chroniques.
Le modèle propose que la guérison ne se produise pas parce qu’un signal circule continuellement du cerveau vers le corps, provoquant une rechute du patient.
La création de ce modèle est non seulement importante pour « l’énorme effort de recherche à venir », mais également pour assurer la reconnaissance des patients atteints d’EM/SFC et de COVID longue.
« Ces maladies sont très étroitement liées, et il est clair que la base biologique du Long COVID est sans équivoque liée à l’infection initiale au COVID, il ne devrait donc plus y avoir de débat ou de doute sur le fait que les syndromes de fatigue post-viraux tels que l’EM /CFS sont d’origine biologique et impliquent une physiologie hautement modifiée », explique le professeur émérite Tate. Ce travail permettra aux professionnels de la santé de développer les meilleures connaissances factuelles sur ces maladies et les meilleures pratiques de gestion.
« Les patients ont besoin d’une affirmation appropriée de leur maladie d’origine biologique et d’une aide pour atténuer les symptômes pénibles de ces syndromes qui changent la vie et qu’il est difficile pour les patients de gérer seuls.
« Ce travail a mis en évidence qu’il existe un sous-ensemble de personnes susceptibles de développer de tels syndromes lorsqu’elles sont exposées à un stress sévère, tel qu’une infection au COVID-19 ou au virus de la fièvre glandulaire d’Epstein Barr, ou chez certaines personnes ayant reçu des vaccins interprétés comme un stress sévère.
« Ce qui devrait être une réponse inflammatoire/immunitaire transitoire dans le corps pour éliminer l’infection, développer l’immunité et contrôler le stress physiologique, devient chronique et donc la maladie persiste. »