Wichtige Punkte Fragen Welche zeitlichen Zusammenhänge gibt es zwischen einem höheren Body-Mass-Index (BMI) und chronischer Entzündung und/oder Hyperinsulinämie? Ergebnisse In dieser systematischen Überprüfung und Metaanalyse von 5603 Teilnehmern in 112 Kohorten aus 60 Studien war der Zusammenhang zwischen dem Nüchterninsulinspiegel in Periode 1 (früher) und dem BMI in Periode 2 (später) positiv und signifikant: für jede Einheitsänderung der Standardabweichung in Periode 1 Der Insulinspiegel führte zu einer damit verbundenen Änderung des BMI um 0,26 SD-Einheiten im Zeitraum 2. Bedeutung Diese Ergebnisse legen nahe, dass die nachteiligen Folgen, die derzeit der Fettleibigkeit zugeschrieben werden, auf Hyperinsulinämie (oder einen anderen unmittelbaren Faktor) zurückzuführen sind. |
Einführung
Fettleibigkeit wird mit einer Reihe chronischer nicht übertragbarer Krankheiten (NCDs) in Verbindung gebracht, beispielsweise Typ-2-Diabetes, koronarer Herzkrankheit, chronischer Nierenerkrankung und Asthma. Obwohl vermutet wird, dass Fettleibigkeit ebenfalls zu einem vorzeitigen Tod führt, erfüllt dieser Zusammenhang nicht mehrere der Bradford Hill-Kriterien für einen Kausalzusammenhang.
- Erstens ist das mögliche Todesrisiko gering (<5 %).
- Zweitens ist der Dosis-Wirkungs-Gradient zwischen Body-Mass-Index (BMI) und Mortalität U-förmig, wobei Übergewicht (und möglicherweise Adipositas Grad I) das Minimum darstellen.
- Drittens stammen Beweise aus Tiermodellen hauptsächlich von Mäusen, die mit fettreicher Nahrung gefüttert wurden; Anders als Menschen hatten diese Tiere typischerweise kein Fett als Teil ihrer typischen Ernährung und daher sind die Experimente möglicherweise nicht mit denen am Menschen vergleichbar.
- Viertens sind die Beweise dafür, dass Menschen mit Fettleibigkeit in Bevölkerungsgruppen mit akuten oder chronischen Erkrankungen und höherem Alter länger leben als ihre schlanken Kollegen, bemerkenswert konsistent. Daher ist es möglich, dass Fettleibigkeit kein Risikofaktor für nichtübertragbare Krankheiten, sondern tatsächlich ein Schutzfaktor ist. Reaktion auf die Entwicklung der Krankheit.
Vermeintliche Zusammenhänge zwischen Fettleibigkeit und unerwünschten Folgen werden häufig auf zwei potenzielle Mediatoren zurückgeführt: chronische Entzündung und Hyperinsulinämie.
Diese Merkmale wurden mit mehreren nichtübertragbaren Krankheiten in Verbindung gebracht, darunter Fettleibigkeit sowie Typ-2-Diabetes, Herz-Kreislauf-Erkrankungen und chronische Nierenerkrankungen. Die vorhandenen Daten zum Zusammenhang von Fettleibigkeit mit chronischen Entzündungen und/oder Hyperinsulinämie sind hauptsächlich Querschnittsdaten, was es schwierig macht, die Richtung einer Kausalität zu bestätigen.
Diese systematische Überprüfung und Metaanalyse fasst die Erkenntnisse zur zeitlichen Abhängigkeit des Zusammenhangs zwischen einem höheren BMI und chronischer Entzündung und/oder Hyperinsulinämie zusammen. Wir stellten die Hypothese auf, dass Veränderungen bei chronischen Entzündungen und Hyperinsulinämie Veränderungen bei einem höheren BMI vorausgehen würden .
Bedeutung
Fettleibigkeit wird mit einer Reihe chronischer, nicht übertragbarer Krankheiten in Verbindung gebracht und führt vermutlich zu einem vorzeitigen Tod.
Ziel
Zusammenfassung der Erkenntnisse zur zeitlichen Abhängigkeit zwischen einem höheren Body-Mass-Index (BMI) und zwei potenziellen Mediatoren: chronischer Entzündung und Hyperinsulinämie.
Wir durchsuchten die Datenquellen MEDLINE (1946 bis 20. August 2019) und Embase (1974 bis 19. August 2019), wobei aufgrund der hohen Ergebnismenge nur Studien aus dem Jahr 2018 einbezogen wurden. Die Datenanalyse wurde zwischen Januar 2020 und Oktober 2020 durchgeführt.
Auswahl von Studien und Maßnahmen
Es wurden Längsschnittstudien und randomisierte klinische Studien ausgewählt, in denen der Nüchterninsulinspiegel und/oder ein Entzündungsmarker und der BMI zu mindestens drei proportionalen Zeitpunkten gemessen wurden.
Datenextraktion und -synthese
Die Steigungen dieser Marker wurden zwischen Zeitpunkten berechnet und standardisiert. Standardisierte Steigungen wurden in späteren Perioden (Periode 2) mit standardisierten Steigungen in früheren Perioden (Periode 1) meta-regressiert. Es wurden evidenzbasierte Elemente bewertet, die auf ein Risiko einer Verzerrung hinweisen könnten.
Ergebnisse
Aus den Aufzeichnungen von 1865 wurden 60 geeignete Studien mit 112 Kohorten von 5603 Teilnehmern identifiziert. Die meisten standardisierten Steigungen waren negativ, was bedeutet, dass die Teilnehmer in den meisten Studien einen Rückgang des BMI, des Nüchterninsulinspiegels und des C-reaktiven Proteinspiegels erlebten.
Der Zusammenhang zwischen dem Nüchterninsulinspiegel in Periode 1 und dem BMI in Periode 2 war positiv und signifikant (β = 0,26; 95 %-KI 0,13–0,38; I2 = 79 %): Für jede Einheitsänderung der SD im Insulinspiegel in Periode 1 gab es eine anschließende damit verbundene Änderung des BMI um 0,26 SD-Einheiten im Zeitraum 2.
Der Zusammenhang zwischen dem Nüchterninsulinspiegel in Periode 1 und dem BMI in Periode 2 blieb signifikant, wenn der C-reaktive Proteinspiegel in Periode 1 zum Modell hinzugefügt wurde (β = 0,57; 95 %-KI: 0,27–0,86).
In diesem bivariaten Modell war der C-reaktive Proteinspiegel in Periode 1 nicht signifikant mit dem BMI in Periode 2 assoziiert (β = –0,07; 95 %-KI, –0,42 bis 0,29; I2 = 81 %).
Blasendiagramm der zeitlichen Zusammenhänge zwischen Änderungen in Periode 1 und Periode 2
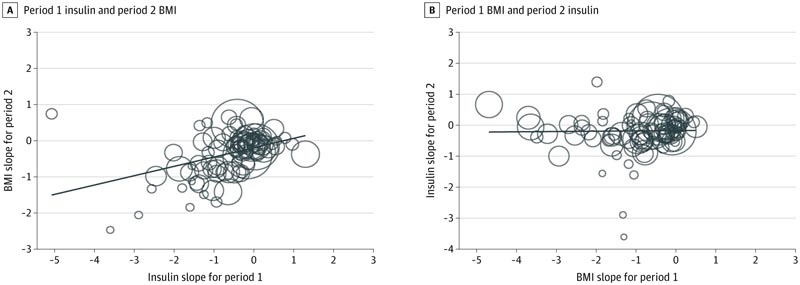
A: Die Änderung des Body-Mass-Index (BMI) (oder der standardisierten Steigung) in Periode 2 wird auf die Änderung des Insulins in Periode 1 zurückgeführt. B: Die Änderung des Insulins in Periode 2 geht auf die Änderung des BMI in Periode 1 zurück. Die flache Trendlinie in Panel B deutet darauf hin, dass es keinen Zusammenhang zwischen der Änderung des BMI in Periode 1 und der Änderung des Insulins in Periode 2 gibt. Die Diagonale Die Trendlinie in Bild A unterstützt einen positiven zeitlichen Zusammenhang zwischen der Änderung des Insulins in Periode 1 und der Änderung des BMI in Periode 2. Die Größe der Kreise basiert auf dem Kehrwert der SE jeder Kohorte.
Schlussfolgerungen und Relevanz In dieser Metaanalyse stimmt der zeitliche Sequenzierungsbefund (bei dem Änderungen des Nüchterninsulinspiegels Gewichtsveränderungen vorausgehen ) nicht mit der Behauptung überein, dass Fettleibigkeit durch einen Anstieg des Nüchterninsulinspiegels zu chronischen nichtübertragbaren Krankheiten und vorzeitigem Tod führt. |
Diskussion
Diese systematische Überprüfung und Metaanalyse legt nahe, dass eine Abnahme des Nüchterninsulins eher einer Gewichtsabnahme vorausgeht als eine Gewichtsabnahme, die einer Abnahme des Nüchterninsulinspiegels vorausgeht.
Nach Berücksichtigung des Zusammenhangs zwischen vorherigen Nüchtern-Insulinspiegeln und der anschließenden Wahrscheinlichkeit einer Gewichtszunahme gab es keine Hinweise darauf, dass eine Entzündung der anschließenden Gewichtszunahme vorausging.
Diese zeitliche Abfolge (bei der Veränderungen des Nüchterninsulins Veränderungen im Gewicht vorausgehen ) steht nicht im Einklang mit der Behauptung, dass Fettleibigkeit durch einen Anstieg des Nüchterninsulinspiegels zu nichtübertragbaren Krankheiten und vorzeitigem Tod führt.
Unterstützung durch andere Studien
Bei Patienten mit Typ-2-Diabetes haben RCTs herausgefunden, dass die Einführung von Insulin und exogenen Sulfonylharnstoffen (die die endogene Insulinproduktion erhöhen) im Vergleich zu niedrigeren Dosen oder keiner medikamentösen Behandlung zu Gewichtszunahmen führt. Manche Patienten mit Typ-1-Diabetes lassen ihre Insulininjektionen bewusst aus oder reduzieren sie. In ähnlicher Weise weisen Berichte nach einer bariatrischen Operation durchweg darauf hin, dass der Insulinspiegel bei Patienten, die sich einer bariatrischen Operation unterziehen, vor dem Gewicht sinkt.
Daher wurde der Befund, dass Veränderungen des Insulinspiegels tendenziell Veränderungen im Gewicht vorausgehen und nicht umgekehrt, zuvor in drei verschiedenen Szenarien nachgewiesen. Unseres Wissens gibt es keine klinischen Beweise dafür, dass Gewichtszunahme oder -abnahme einem Anstieg oder Abfall des endogenen Insulins vorausgeht.
Bedeutung der Erkenntnisse
Fettleibigkeit als Ursache für vorzeitigen Tod erfüllt mehrere der Bradford Hill-Kriterien für die Kausalität nicht: Die Stärke des Zusammenhangs ist gering; die Beständigkeit der Wirkung bei älteren und/oder kranken Bevölkerungsgruppen begünstigt Fettleibigkeit; und der biologische Gradient ist U-förmig, wobei Übergewicht und Fettleibigkeit der Stufe 1 mit dem geringsten Risiko verbunden sind; und wenn Hyperinsulinämie als Mediator angesehen wird, dann ist die zeitliche Abfolge falsch.
Insulinresistenz , eine Ursache und Folge von Hyperinsulinämie, führt zu Typ-2-Diabetes und ist mit anderen unerwünschten Folgen wie Myokardinfarkt, chronischer Lungenerkrankung und einigen Krebsarten verbunden und kann auch mit diabetischer Nephropathie in Zusammenhang stehen.
Trotz der drei oben beschriebenen Szenarien wird allgemein angenommen, dass Fettleibigkeit zu Hyperinsulinämie führt. Wenn das Gegenteil der Fall ist und Hyperinsulinämie tatsächlich zu Fettleibigkeit und den mutmaßlich nachteiligen Folgen führt, ist nicht zu erwarten, dass eine Gewichtsabnahme ohne gleichzeitigen Insulinrückgang (z. B. Fettabsaugung) diese nachteiligen Folgen bekämpft. Darüber hinaus würde eine Gewichtsabnahme das Risiko bei Menschen mit sogenannter metabolisch gesunder Adipositas, also Menschen ohne Insulinresistenz, nicht mindern.
Es ist interessant festzustellen, dass eine Insulinresistenz auch bei schlanken Menschen auftritt, insbesondere bei Männern und Menschen asiatischer Abstammung. Diese beiden Gruppen haben ein höheres Risiko für Typ-2-Diabetes und Herz-Kreislauf-Erkrankungen, sind aber häufiger dünn als Frauen und Menschen nicht-asiatischer Abstammung.
Diese Beobachtungen stimmen mit der Hypothese überein, dass Hyperinsulinämie und nicht Fettleibigkeit zu unerwünschten Ergebnissen in dieser Population führt.
| Wir spekulieren, dass die Fähigkeit, die Nebenprodukte überschüssiger Glukose durch Vergrößerung der Fettzellen zu speichern (was sich in Fettleibigkeit äußert), bei manchen Menschen den Ausbruch von Typ-2-Diabetes und seinen Folgen verzögern könnte, was das sogenannte Fettleibigkeitsparadoxon erklärt. geringere Sterblichkeit. bei Menschen mit Fettleibigkeit. Diese Idee ist zwar nicht neu, passt aber besser zu neuen Erkenntnissen. |
Wenn diese Spekulation zutrifft, könnte die Bewertung der Fähigkeit, solche Nebenprodukte auf individueller Ebene zu speichern, ein nützlicher Schritt in Richtung personalisierter Medizin sein.
Obwohl Hyperinsulinämie per se möglicherweise nicht der ursächliche Faktor ist, der zu unerwünschten Ergebnissen führt (sondern vielmehr ein Marker für einen anderen, näher gelegenen Faktor), würde dies nichts an der mangelnden Unterstützung für die Empfehlung einer Gewichtsabnahme bei Menschen mit Adipositas ändern. Vielmehr sollten andere Marker untersucht werden, die zwar mit Fettleibigkeit korrelieren, aber stärker mit vorzeitiger Mortalität assoziiert sind, da sie auch bei schlanken Personen vorkommen.
Therapien, die den Insulinspiegel senken (z. B. moderate Diäten mit weniger einfachen Kohlenhydraten und Metformin), können nachhaltig sein, wenn ein anderer Zwischenmarker als das Gewicht gesucht wird.
Da die Prävalenz von Fettleibigkeit weltweit weiter zunimmt, sind dringend weitere Studien erforderlich, um diese Hypothese zu bestätigen, insbesondere da öffentliche Gesundheitskampagnen zur Förderung der Gewichtsabnahme wirkungslos sind und zu Stigmatisierung100 bei Menschen mit Fettleibigkeit führen. Fettleibigkeit.
Einschränkungen
Diese Studie weist Einschränkungen auf. Erstens umfassten die identifizierten Studien größtenteils chronisch fettleibige Teilnehmer, die sich einer Gewichtsabnahme unterzogen, und die interessierenden Messgrößen (z. B. Gewicht, Insulinspiegel und CRP-Wert) gingen größtenteils zurück. Die Ergebnisse beschränken sich auf Personen, die Gewicht verlieren, und sind angesichts der Ergebnisse der bariatrischen Untergruppenanalyse wahrscheinlich auf einen raschen Rückgang des zirkulierenden Insulinspiegels zurückzuführen.
Zweitens wiesen die eingeschlossenen Populationen größtenteils mittlere CRP-Ausgangswerte zwischen 1 und 10 mg/L auf, was auf einen geringen Grad chronischer Entzündung hindeutet, die normalerweise mit Arteriosklerose und Insulinresistenz einhergeht. Mehrere Studien90,101-104 haben eine Gruppe von Menschen hervorgehoben, die durch CRP-Werte gekennzeichnet sind, die durchweg über 10 mg/L liegen. Obwohl dieser höhere Grad an chronischer Entzündung mit Fettleibigkeit verbunden ist, hatten nur wenige Teilnehmer eine Insulinresistenz, was auf eine andere Gruppierung schließen lässt.
Drittens verwendete diese Metaanalyse Daten auf zusammenfassender Ebene anstelle einzelner Patientendaten und ist daher anfällig für Irrtümer. Eine prospektive Kohortenstudie zur Gewichtsabnahme oder -zunahme mit sehr häufigen Messungen in einer vielfältigen Bevölkerung würde eine stärkere Form der Evidenz liefern.
Viertens war die Überprüfung auf Studien beschränkt, die im Jahr 2018 veröffentlicht wurden, und viele der Studien weisen auf ein erhebliches Risiko einer Verzerrung in Bezug auf ihre erklärten Ziele hin. Allerdings war keine der Studien darauf ausgelegt, zeitliche Zusammenhänge zwischen den interessierenden Maßen zu messen, sodass diese Einschränkungen in der Studiendurchführung nicht unbedingt zu einer Verzerrung der Ergebnisse geführt hätten. Obwohl die Suche auf ein einzelnes Veröffentlichungsjahr (2018) beschränkt wurde, um den mit dieser Überprüfung verbundenen Arbeitsaufwand zu reduzieren, gibt es keinen Grund zu der Annahme, dass sich die diesjährigen Daten von den davor oder danach veröffentlichten Daten unterscheiden.
Schlussfolgerungen
|
















