Punti salienti Qual è la questione clinica da affrontare? Abbiamo studiato il rischio di deterioramento cognitivo lieve a seguito di una diagnosi di fibrillazione atriale nel Regno Unito. Qual è la scoperta principale? Il nostro studio ha dimostrato che la fibrillazione atriale (FA) era associata a un aumento del rischio del 45% di deterioramento cognitivo lieve e che fattori di rischio cardiovascolare e multi-comorbilità sembrano essere associati a questo risultato. |
Il lieve deterioramento cognitivo (MCI) è uno stadio iniziale di declino della funzione cognitiva che è maggiore di quello osservato nell’invecchiamento sano ma di gravità insufficiente per soddisfare i criteri della demenza. Le cause del MCI sono eterogenee e, sebbene il MCI possa essere reversibile in alcuni individui, può riflettere processi patologici precoci associati alla demenza, con un tasso di conversione annuale del ≈20%.
I fattori associati allo sviluppo o alla protezione contro un lieve deterioramento cognitivo nei pazienti con fibrillazione atriale (FA) e il successivo sviluppo di demenza non sono stati completamente chiariti.
Abbiamo studiato l’associazione tra fibrillazione atriale con deterioramento cognitivo lieve e successiva demenza utilizzando i dati provenienti dalle cartelle cliniche elettroniche primarie (EHR) raccolte regolarmente nel Regno Unito.
Abbiamo utilizzato la cartella clinica elettronica (EHR) collegata con sede nel Regno Unito di 4,3 milioni di persone tra il 1 gennaio 1998 e il 31 maggio 2016. Sono state incluse tutte le persone con fibrillazione atriale incidente e la data indice è stata definita come la data della prima diagnosi di fibrillazione atriale registrata. .
Per ciascun caso, abbiamo selezionato in modo casuale 1 individuo libero da FA come controllo dalla coorte di studio, abbinato al sesso e all’età alla diagnosi dell’individuo con FA incidente.
La fibrillazione atriale è stata definita come I48 della classificazione statistica internazionale delle malattie, 10a revisione (ICD-10) e i termini corrispondenti dalla lettura della versione 2 del Clinical Practice Research Datalink .
L’ esito primario dello studio era l’incidenza del deterioramento cognitivo lieve, definito dai codici ICD-10 G31.8 e F06.7 e dai corrispondenti termini di lettura.
Il follow-up è cessato alla morte, alla fine della registrazione della pratica, alla cessazione del contributo dei dati al CPRD o alla fine del periodo di studio.
Abbiamo studiato l’associazione tra fibrillazione atriale (FA) e deterioramento cognitivo lieve (MCI) in sottogruppi rilevanti, inclusa l’età alla diagnosi di fibrillazione atriale, sesso, categorie socioeconomiche, ictus e trattamento con digossina, anticoagulanti orali e trattamento con amiodarone.
Abbiamo studiato l’associazione tra AF e MCI nel modello dei rischi proporzionali di Cox controllato per il rischio competitivo. Eventi contraddittori (ad esempio la morte) sono stati trattati come osservazioni censurate . È stato effettuato un aggiustamento per età, sesso, anno solare all’ingresso nello studio, stato socioeconomico, fumo, ipertensione, diabete, obesità, ipercolesterolemia, perdita dell’udito, malattie della tiroide, depressione, cardiopatia aterosclerotica, malattia arteriosa periferica, insufficienza cardiaca, ictus, cancro, malattia renale cronica, malattia epatica e malattia polmonare cronica ostruttiva. Abbiamo applicato lo stesso metodo per studiare la successiva incidenza di demenza nei partecipanti che hanno sviluppato MCI.
Abbiamo analizzato i dati di 4.309.245 persone idonee nel Regno Unito e identificato 233.833 (5,4%) persone con fibrillazione atriale incidente e un totale di 233.747 senza fibrillazione atriale. L’età media era di 74,2 anni sia nei pazienti con fibrillazione atriale che nei pazienti senza fibrillazione atriale.
Durante una media di 5,3 anni di follow-up, si sono verificati un totale di 4.269 casi incidenti di MCI sia in pazienti con fibrillazione atriale che non con fibrillazione atriale. Le persone con fibrillazione atriale avevano un rischio più elevato di MCI rispetto alle persone senza fibrillazione atriale, con un HR aggiustato di 1,45 (IC 95%: 1,35-1,56).
Oltre alla fibrillazione atriale, fattori di rischio quali età avanzata, sesso femminile, maggiore deprivazione socioeconomica, storia clinica di depressione, ictus e multimorbilità erano associati a un aumento del rischio di MCI (rapporto di rischio compreso tra 1,08 (età in anni) e 1,44 (storia di depressione al basale), tutti P <0,001).
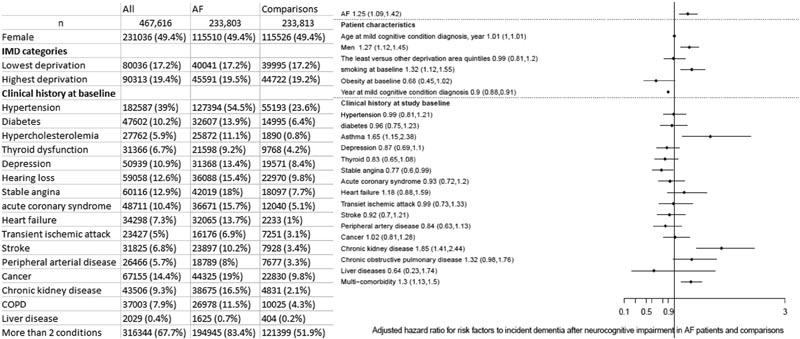
Figura 1 Popolazione dello studio e fattori di rischio per l’incidenza della demenza dopo una diagnosi di deterioramento cognitivo lieve. (Sinistra) Caratteristiche dei partecipanti con fibrillazione atriale e controlli abbinati per età e sesso; (a destra) HR aggiustato associato a ciascun fattore di rischio per l’incidenza della demenza dopo la diagnosi di MCI. FA = fibrillazione atriale; BPCO = malattia polmonare cronica ostruttiva; IMD = Indice di deprivazione multipla.
Le analisi hanno mostrato risultati simili nella popolazione stratificata per età alla diagnosi di fibrillazione atriale, sesso, deprivazione socioeconomica e storia di ictus. I pazienti con fibrillazione atriale incidente che hanno ricevuto un trattamento con digossina non hanno manifestato un aumento del rischio di deterioramento cognitivo lieve (HR: 0,97, IC 95%: 0,53-1,78).
Allo stesso modo, mentre il rischio di MCI era più elevato nei pazienti con fibrillazione atriale che non avevano ricevuto trattamento con anticoagulanti orali e trattamento con amiodarone, i pazienti con fibrillazione atriale che avevano ricevuto trattamento con anticoagulanti orali e trattamento con amiodarone non avevano alcun rischio di MCI.
Tra le persone che hanno sviluppato MCI, ci sono state 1.117 diagnosi di demenza durante o dopo la diagnosi di MCI durante il periodo di studio. Le persone con fibrillazione atriale erano anche associate a un aumento del rischio di demenza tra coloro che avevano sviluppato MCI (HR aggiustato multiplo: 1,25 (IC 95%: 1,09-1,42). I fattori di rischio associati al rischio di demenza erano sesso, fumo, asma, malattie renali e multicomorbilità.
Il nostro studio ha dimostrato che la fibrillazione atriale era associata a un aumento del rischio di MCI del 45% in una coorte rappresentativa a livello nazionale.
I risultati hanno mostrato che l’età, una maggiore deprivazione sociodemografica e una storia di ictus erano associati ad un aumento del rischio di MCI, ma non modificavano l’associazione tra AF e MCI. Sia la FA che il MCI sono stati frequentemente diagnosticati in persone di età superiore a 74 anni quando era presente multi-comorbilità, e abbiamo scoperto che anche il diabete, l’ipercolesterolemia, la depressione e la malattia arteriosa periferica sono associati ad un elevato rischio di MCI.
La progressione dal deterioramento cognitivo lieve alla demenza sembra essere, almeno parzialmente, mediata da fattori di rischio cardiovascolare e dalla presenza di molteplici comorbidità. Gli ictus silenti sono comuni nella popolazione con fibrillazione atriale e sono stati precedentemente associati a disfunzione cognitiva.
È necessario riconoscere alcune limitazioni: come per tutti gli studi sulle cartelle cliniche elettroniche, la potenziale mancanza di granularità e livello di dettaglio dei dati nel set di dati rappresenta una potenziale limitazione. È inoltre necessario tenere conto del rischio di fattori di rischio o comorbilità non misurati. Speriamo di aver minimizzato questo problema con una caratterizzazione dettagliata del campione e la presentazione di 16 comorbilità frequentemente associate. La sottostima del deterioramento cognitivo, a causa della sottigliezza/non specificità dei sintomi e dell’uso non ottimale dei test cognitivi, è un problema per la ricerca in questo campo, identificato anche per l’EHR. 5 Tuttavia, l’ICD-10 è stato precedentemente utilizzato in studi sul deterioramento cognitivo lieve con prestazioni accettabili.
Infine, non è stato osservato alcun aumento del rischio di deterioramento cognitivo lieve nelle persone con fibrillazione atriale in trattamento con digossina o amiodarone , essendo il rischio in questi pazienti paragonabile a quello dei loro coetanei senza fibrillazione atriale . Tuttavia, il disegno osservazionale di questo studio e l’intervallo di confidenza molto ampio per questi sottogruppi di pazienti (che rappresentano solo il 10%-20% del campione di fibrillazione atriale) non ci consentono di fare forti inferenze sulla causalità, su un possibile ruolo protettivo di questi farmaci o confondenti non misurati.
I nostri risultati sottolineano l’associazione tra multicomorbilità e fattori di rischio cardiovascolare con lo sviluppo di lieve deterioramento cognitivo dovuto alla fibrillazione atriale e la progressione verso la demenza nella popolazione con fibrillazione atriale. Questi dati supportano la precedente ipotesi di cura integrata della fibrillazione atriale (che combina terapia anticoagulante, sintomi e gestione della comorbidità) come un modo per prevenire il declino cognitivo e la progressione verso la demenza, evidenziando la necessità di uno studio clinico di conferma.
Note a piè di pagina
Lo studio è stato approvato dal comitato consultivo scientifico indipendente dell’Autorità di regolamentazione dei medicinali e dei prodotti sanitari (Regno Unito) [18_228]. Il dottor Chung è supportato dalle sovvenzioni NIHR131227 e NIHR129463 del National Institute of Health and Care Research (NIHR). Il dottor Providencia è supportato dall’acceleratore di ricerca AA/18/6/34223 della University College London British Heart Foundation e dalla sovvenzione NIHR129463 del NIHR. Tutti gli altri autori hanno riferito di non avere relazioni rilevanti per il contenuto di questo articolo da divulgare.
















