Zusammenfassung
Psoriasis ist eine klinisch heterogene, lebenslange Hauterkrankung, die in mehreren Formen auftritt, einschließlich Plaque, Flexural, Guttata, Pustel oder Erythrodermie.
Schätzungsweise 60 Millionen Menschen leiden weltweit an Psoriasis, wobei im Vereinigten Königreich 1,52 % der Gesamtbevölkerung betroffen sind. Psoriasis ist eine immunvermittelte entzündliche Erkrankung und hat eine erhebliche genetische Komponente. Der Zusammenhang mit Psoriasis-Arthritis und erhöhten kardiometabolischen, hepatischen und psychischen Komorbiditäten erfordert einen umfassenden, multidisziplinären Behandlungsansatz.
Behandlungen für Psoriasis umfassen topische Mittel (Vitamin-D-Analoga und Kortikosteroide), Phototherapie (schmalbandige ultraviolette B-Strahlung (NB-UVB) und Psoralen und ultraviolette A-Strahlung (PUVA)), standardmäßige systemische (Methotrexat, Cyclosporin und Acitretin), biologische (Tumortherapie). Nekrosefaktor). (TNF), Interleukin (IL)-17- und IL-23-Inhibitoren) oder niedermolekulare Inhibitortherapien (Dimethylfumarat und Apremilast). Fortschritte im Verständnis seiner Pathophysiologie haben zur Entwicklung hochwirksamer und spezifischer Behandlungen geführt.
Wichtige Punkte
|
Einführung
Psoriasis ist eine lebenslange immunvermittelte entzündliche Hauterkrankung, die mit Erkrankungen wie Psoriasis-Arthropathie sowie psychischen, Herz-Kreislauf- und Lebererkrankungen einhergeht.
Im Jahr 2014 erkannte die Weltgesundheitsorganisation Psoriasis als schwere, nicht übertragbare Krankheit an und wies auf die Belastung hin, die mit Fehldiagnosen, unzureichender Behandlung und Stigmatisierung dieser Krankheit einhergeht. -Angepasste Lebensjahre (DALYs) im Jahr 2016; mindestens dreimal höher als bei einer entzündlichen Darmerkrankung.
Epidemiologie
Psoriasis betrifft sowohl Männer als auch Frauen, wobei sie bei Frauen und Menschen mit familiärer Vorgeschichte früher auftritt. Das Erkrankungsalter zeigt eine bimodale Verteilung mit Spitzen im Alter von 30–39 Jahren und 60–69 Jahren bei Männern und 10 Jahren früher bei Frauen.
Schätzungsweise 60 Millionen Menschen leiden weltweit an Psoriasis, wobei die länderspezifische Prävalenz zwischen 0,05 % der Gesamtbevölkerung in Taiwan und 1,88 % in Australien schwankt. Es kommt häufiger in Gebieten mit hohem Einkommen und älterer Bevölkerung vor. Im Vereinigten Königreich sind 1,52 % der Gesamtbevölkerung davon betroffen.
Ätiologie
Die Pathogenese der Psoriasis ist multifaktoriell, wobei die Genetik eine wichtige Rolle spielt, insbesondere bei Patienten mit früh einsetzender Plaque-Psoriasis (<40 Jahre). Dies wurde durch Zwillings-, Familien- und groß angelegte Studien auf Bevölkerungsebene nachgewiesen, wobei die Erblichkeit auf 60–90 % geschätzt wurde.
Mittlerweile wurden durch genomweite Assoziationsstudien mehr als 60 Suszeptibilitätsorte identifiziert.5 Viele der kausalen Kandidatengene sind an der Antigenpräsentation (HLA-C und ERAP1), der NF-kappa-B-Signalisierung (TNIP1) und dem Typ-1-Interferon-Signalweg beteiligt (RNF113 und IFIH1), die Interleukin (IL)-23/Th17-Achse (IL23R, IL12B und TYK2) und die Hautbarrierefunktion (LCE3).
Dies deutet auf ein komplexes Zusammenspiel zwischen T-Zellen, dendritischen Zellen und Keratinozyten als wahrscheinliche Ursache der Pathophysiologie der Psoriasis hin, wobei die IL-23/Th17-Achse der zentrale Treiber der Immunaktivierung und Keratinozytenproliferation ist.
Umweltauslöser wie Fettleibigkeit, Stress, Betablocker, Rauchen und Lithium können bekanntermaßen die Psoriasis verschlimmern.
Obwohl es relativ wenige Daten gibt, scheint pustulöse Psoriasis genetisch unterschiedlich zu sein, wobei unterschiedliche Anfälligkeitsgene beteiligt sind (IL36RN, AP1S3 bei denen europäischer Abstammung und CARD14).
Klinische Präsentationen
Psoriasis äußert sich auf verschiedene Arten:
- Plaque-Psoriasis
- biegsam
- guttata
- pustulöser oder erythrodermisch
Die häufigste Form ist die Plaque-Psoriasis , die als gut umschriebene lachsrosa Plaques mit silbrig-weißen Schuppen auftritt, die typischerweise symmetrisch verteilt sind und die Streckseiten (insbesondere Ellbogen und Knie), den Rumpf und die Kopfhaut betreffen. (Abb. 1). An der Stelle, an der die Schuppen entfernt wurden, sind blutende Stellen zu erkennen (Auspitz-Zeichen).
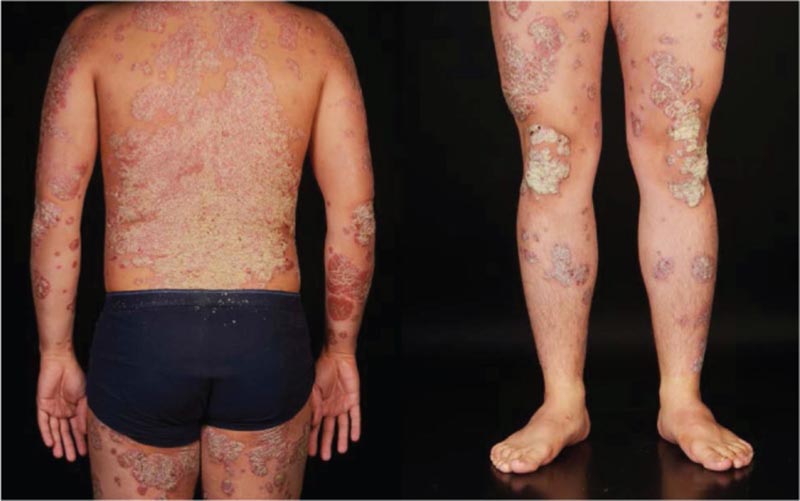
Chronische Plaque-Psoriasis. Erythematöse, schuppige, disseminierte Plaques, symmetrisch verteilt und gut abgegrenzt. Häufig sind Streckflächen wie Ellenbogen und Knie betroffen.
Flexionspsoriasis tritt ohne große Schuppenbildung auf und kann die Achsel-, Unterbrust- und Genitalbereiche betreffen.
Psoriasis guttata verursacht einen akuten symmetrischen Ausbruch tropfenförmiger Papeln/Plaques, die vor allem den Rumpf und die Extremitäten betreffen und dem klassisch, aber nicht immer, eine Streptokokkeninfektion vorausgeht. Patienten mit Psoriasis guttata können später eine Plaque-Psoriasis entwickeln.
In seltenen Fällen einer schweren unkontrollierten Erkrankung verursacht Psoriasis einen generalisierten erythematösen Ausschlag (Erythrodermie), der aufgrund möglicher Komplikationen wie Unterkühlung, Infektionsrisiko, akuter Nierenschädigung und Herzinsuffizienz mit hoher Leistung lebensbedrohlich ist. Das Koebner-Phänomen beschreibt das Auftreten von Psoriasis in traumatisch betroffenen Hautbereichen.
Die Nägel können bei bis zu 50 % der Patienten betroffen sein und sich in Nagelnarben (Nagelspaltung), Onycholyse (Ablösung der Nagelplatte vom Nagelbett), Ölflecken (Verfärbung des Nagelbetts), subungualer Dystrophie und Hyperkeratose äußern .
Multimorbidität und Psoriasis
Multimorbidität ist definiert als das Vorliegen von zwei oder mehr chronischen Erkrankungen und kommt bei Menschen mit Psoriasis häufig vor. Psoriasis-Arthritis (PsA) betrifft bis zu 30 % der Patienten mit Psoriasis, wobei sie häufiger bei Patienten mit Nageldystrophie und Kopfhaut-/Intergluteal-/Perianal-Psoriasis auftritt.
PsA ist eine heterogene Erkrankung, die als seronegative asymmetrische Oligoarthropathie, Enthesitis oder Daktylitis auftreten kann. Bei den meisten Patienten geht die Psoriasis der Gelenkerkrankung bis zu 10 Jahre voraus. Daher sind Hausärzte und Dermatologen, die Patienten mit Psoriasis betreuen, in einer guten Position, um eine frühzeitige Diagnose von PsA zu stellen.
Menschen mit Psoriasis leiden häufiger an Fettleibigkeit, Herz-Kreislauf-Erkrankungen, nichtalkoholischer Fettleber, Diabetes und metabolischem Syndrom als die Allgemeinbevölkerung, und die Rate ist bei Menschen mit schwererer Psoriasis besonders hoch.
Dies kann mit gemeinsamen genetischen Faktoren zusammenhängen. genetische Merkmale, pathogene Entzündungswege und häufige Risikofaktoren.
Die Folge ist eine hohe Sterblichkeitsrate bei Patienten mit schwerer Psoriasis, vor allem aufgrund kardiovaskulärer Ursachen. Dies ist möglicherweise modifizierbar, und es hat sich gezeigt, dass eine aggressive Behandlung der Psoriasis die kardiovaskulären Ergebnisse verbessert.
Darüber hinaus sind im Vergleich zur Allgemeinbevölkerung auch die Raten psychischer Störungen (wie Angstzustände und Depressionen) hoch, was die psychosozialen Auswirkungen der Psoriasis unterstreicht.
Beurteilung von Patienten mit Psoriasis
Psoriasis wird anhand des Ausmaßes der Hautbeteiligung (Körperoberfläche (BSA)) und der Schwere von Erythem, Verhärtung und Schuppung beurteilt. In der Sekundärversorgung werden neben patientenberichteten Ergebnismaßen wie dem Qualitätsindex routinemäßig validierte Scores wie der Psoriasis Area Severity Index (PASI) und die Physician Global Assessment Scale verwendet. Leben in der Dermatologie (DLQI).
Es ist wichtig , auf die psychologischen Auswirkungen zu achten , da diese zum Rückzug und zur Nichteinhaltung der Therapie führen können. Jede Patientenbegegnung ist auch eine Gelegenheit, Multimorbiditäten zu erkennen.
Das Erkennen von Multimorbiditäten kann nicht nur die allgemeine Gesundheit verbessern, sondern auch die Wahl der Psoriasis-Behandlung beeinflussen. Beispielsweise kann eine chronische Lebererkrankung die Anwendung von Methotrexat kontraindizieren. Ein multidisziplinärer Ansatz ist daher von entscheidender Bedeutung und umfasst häufig Rheumatologen, Hepatologen und klinische Psychologen.
Behandlung von Psoriasis
Zu den therapeutischen Optionen für Psoriasis gehören topische Therapie, Phototherapie oder systemische Behandlung und sind in den Leitlinien des britischen National Institute for Health and Care Excellence (NICE) zusammengefasst. Zu den Behandlungszielen gehört eine Verbesserung des PASI um mindestens 75 % oder 90 % (PASI75 oder PASI90), was zu absoluten PASI-Werten von ≤4 bzw. ≤2 führt.
Topische Therapien wie Vitamin-D-Analoga (Calcipotriol) oder Kortikosteroide stehen an erster Stelle. Die Wirksamkeit einer topischen Behandlung kann durch Okklusion oder Kombinationstherapie (z. B. Calcipotriol/Betamethason) gesteigert werden. Die früher beliebten Dithranol- und Teerpräparate werden seltener verwendet, da sie die Haut verfärben und reizen.
Psoriasis in schwer zu behandelnden Bereichen (Kopfhaut, Gesicht, Nägel, Genitalien, Handflächen und Fußsohlen) verdient besondere Aufmerksamkeit, da sie tiefgreifende Auswirkungen auf die Funktion hat und relativ schlecht auf die Behandlung anspricht (Abb. 2). Die Anwendung von Steroiden im Gesicht oder an den Genitalien sollte aufgrund des Risikos von Hautatrophie und Teleangiektasie in geringer Stärke erfolgen und auf die kurzfristige Anwendung beschränkt sein.
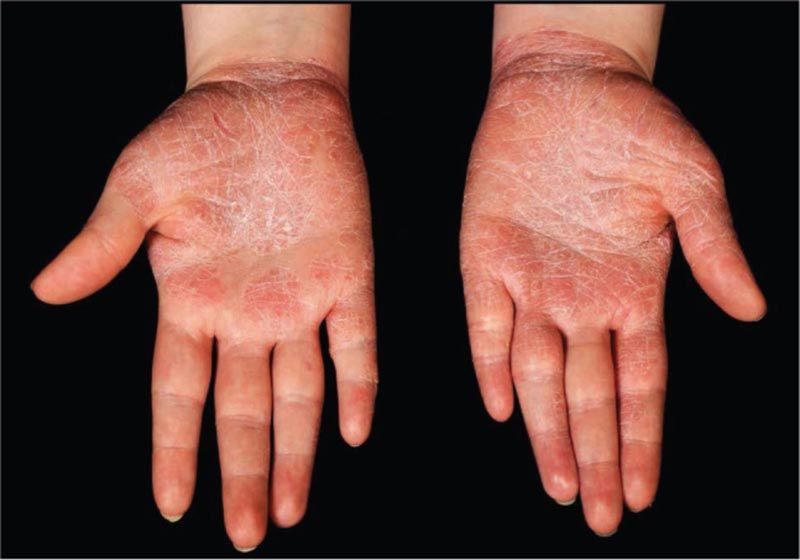
Psoriasis betrifft die Handflächen. Psoriasis an Handflächen, Fußsohlen, Kopfhaut, Gesicht, Nägeln und Genitalien ist schwer zu behandeln und kann tiefgreifende Auswirkungen auf die Aktivitäten des täglichen Lebens haben.
Die Zweitlinientherapie umfasst Phototherapie (schmalbandige ultraviolette B-Strahlung (NB-UVB) und Psoralen mit ultravioletter A-Strahlung (PUVA)) und konventionelle systemische Wirkstoffe (Methotrexat, Ciclosporin und Acitretin). NB-UVB hat PUVA aufgrund des Hautkrebsrisikos weitgehend durch kumulative PUVA-Dosen ersetzt.
Methotrexat wirkt, indem es Lymphozyten über mehrere Mechanismen hemmt, darunter die Hemmung der Dihydrofolatreduktase, die Blockade der Aminoimidazolcarboxamid-Ribotidtransformylase (AICARTase) und die Akkumulation von Adenosin . Die schwerwiegendste Nebenwirkung ist die Unterdrückung des Knochenmarks. Weitere mögliche Komplikationen der Behandlung sind Übelkeit, Pneumonitis, Hepatitis, Leberfibrose und Teratogenität. Methotrexat wird normalerweise jede Woche oral eingenommen. Die subkutane Formulierung verursacht weniger gastrointestinale Nebenwirkungen und ist aufgrund ihrer höheren Bioverfügbarkeit wirksamer.
Cyclosporin ist ein Calcineurin-Inhibitor und hat einen schnellen Wirkungseintritt, kann jedoch Bluthochdruck und irreversible Nierentoxizität verursachen . Acitretin ist ein orales Retinoid, das die Keratinozytendifferenzierung fördert. Zu den möglichen Nebenwirkungen gehören trockene Haut, Haarausfall, Hyperlipidämie und Hepatotoxizität. Methotrexat und Acitretin sind während der Schwangerschaft kontraindiziert. Bei Erkrankungen, die auf Methotrexat und/oder Ciclosporin nicht ansprechen, oder wenn Zweitlinientherapien nicht geeignet sind, können biologische Therapien oder orale niedermolekulare Inhibitoren in Betracht gezogen werden.
Biologika sind monoklonale Antikörper oder lösliche Rezeptoren, die auf proinflammatorische Zytokine abzielen. Sie hatten dramatische Auswirkungen auf mittelschwere bis schwere Krankheitsverläufe. Mehrere biologische Therapien sind für den Einsatz bei mittelschwerer bis schwerer Psoriasis zugelassen, wie z. B. TNF (Adalimumab, Etanercept, Infliximab und Certolizumab), IL-12/23p40 (Ustekinumab), IL-23p19 (Rizankizumab, Guselkumab und Tildrakizumab) und IL-17 (Ixekizumab). ) und Secukinumab) und IL-17-Rezeptorinhibitoren (Brodalumab). Es gibt kein einzelnes „bestes“ Mittel und die Wahl des Biologikums muss an die Bedürfnisse jedes Patienten angepasst werden.
Derzeit wird dies hauptsächlich durch klinische Informationen beeinflusst, beispielsweise Psoriasis-Faktoren (Krankheitsphänotyp und Vorliegen von PsA sowie Ergebnisse der Vorgeschichte). biologische Behandlung), Komorbiditäten (demyelinisierende Erkrankung und entzündliche Darmerkrankung), arzneimittelspezifische Faktoren (Dosierungshäufigkeit) und Überlegungen zum Lebensstil (Empfängnispläne). Genomische Informationen haben das Potenzial, den effektiven Einsatz von Therapien in der Zukunft zu steuern, und dies ist ein aktives Forschungsfeld.
Obwohl sie hochwirksam sind, erfordern Biologika eine regelmäßige subkutane oder intravenöse Verabreichung. Orale niedermolekulare Inhibitoren wie Apremilast (Phosphodiesterase-4-Hemmer) und Dimethylfumarat sind für die Anwendung bei mittelschwerer bis schwerer Psoriasis zugelassen, und es laufen Versuche mit kleinen Molekülen, die die Tyrosinkinase 2 in der Januskinase (JAK), Signalwandler und Aktivator, blockieren von Transkriptionsproteinen. (STAT) über.
Pustelpsoriasis
Pustelpsoriasis ist ein ausgeprägter Phänotyp, der durch sterile Pusteln gekennzeichnet ist, die akut generalisiert (generalisierte pustulöse Psoriasis (GPP)) oder auf die Finger (Hallopeaus Acrodermatitis Continua (ACH)) oder Handflächen und Fußsohlen (palmoplantare Pustulose (PPP)) beschränkt sein können. . . GPP kann sich akut mit einem generalisierten Ausbruch oberflächlicher Pusteln und geröteter Haut manifestieren.
Den Patienten geht es mit Fieber möglicherweise nicht gut, und Bluttests zeigen typischerweise Neutrophilie und erhöhte Entzündungsmarker.27 Während GPP lebensbedrohlich sein kann, kann eine lokalisierte Pustulose auch die täglichen Aktivitäten stark beeinträchtigen.
Trotz des wachsenden Arsenals an Behandlungsmöglichkeiten für Plaque-Psoriasis bleibt die wirksame Behandlung der pustulösen Psoriasis ein Bereich mit großem ungedecktem Bedarf. PPP und ACH sind bekanntermaßen widerspenstig gegenüber Behandlungen bei Plaque-Psoriasis. Wirksame topische Steroide mit Okklusion sind die erste Wahl.
PUVA kann bei palmoplantarer Pustulose in Betracht gezogen werden, häufig sind jedoch systemische Behandlungen erforderlich.10 Bei schwerer akuter GPP können Cyclosporin oder Infliximab erforderlich sein, damit die Wirkung schnell einsetzt. Fortschritte in unserem Verständnis der pathogenen Rolle von IL36RN-Mutationen bei GPP haben auch zur Entwicklung von IL-36-Rezeptorinhibitoren geführt, wobei die Studien noch laufen.
Abschluss Zusammenfassend lässt sich sagen, dass Psoriasis eine häufige entzündliche Hauterkrankung ist, die überwiegend durch genetische Faktoren bedingt ist und mit erheblichen medizinischen und psychosozialen Komorbiditäten verbunden ist. Fortschritte im Verständnis der Pathophysiologie haben zu einer zunehmenden Zahl therapeutischer Optionen geführt, die das Leben von Menschen mit Psoriasis dramatisch verbessern könnten. |
















